Quirónsalud
Blog de la Dra. Sonia García Vizuete, Jefa de Servicio de Medicina del Aparato Digestivo del Hospital Quirónsalud Sur
- 202316mar
Pruebas funcionales esofágicas: qué son y para qué sirven
Algunas veces, con la información que proporciona la endoscopia digestiva, no es suficiente para saber qué le pasa al esófago o porqué el paciente tiene síntomas en esa zona.
Algunos ejemplos son las dificultades para tragar (o disfagia) o los reflujos con síntomas poco claros como la tos o que no tienen buena respuesta al tratamiento habitual.
Otras situaciones en las que es necesario saber más del funcionamiento esofágico son aquellos pacientes que se van a someter a determinados procedimientos quirúrgicos como son la cirugía de la hernia de hiato.
Para ello disponemos de dos exploraciones muy útiles que englobamos dentro del nombre de pruebas funcionales esofágicas.
- La pHmetría esofágica de alta resolución: consiste en la medición de los niveles de acidez del esófago mediante receptores sensibles al ácido, que se colocan en una sonda que se mantiene durante 24 horas dentro del esófago. En ese tiempo se realiza un registro de las variaciones del ácido en el esófago, que quedan grabadas en un dispositivo externo. La colocación de la sonda se realiza en el hospital y no es dolorosa, ya que se hace por los orificios nasales.
Esta medición no solo nos permite saber si hay o no reflujo ácido, sino que también podemos averiguar si ocurre más en determinadas posiciones del cuerpo (acostado, por ejemplo) o tras las comidas ya que el registro de 24 horas se realiza mientras la persona hace una vida normal en su domicilio. También se registra la intensidad del reflujo o su duración. Esta información permite personalizar el tratamiento más adecuado para cada paciente: farmacológico, quirúrgico o combinado. También se puede conocer si esos tratamientos están funcionando correctamente en cada caso. - La manometría esofágica de alta resolución: consiste en la medición de la capacidad de moverse del esófago, tanto cuando debe contraerse como cuando los dos esfínteres que posee deben relajarse. Para ello se coloca de forma indolora una sonda en el interior del esófago. Esta sonda tiene múltiples sensores que registran en una gráfica cómo se mueve cada segmento del esófago en respuesta a las "ordenes" del cerebro en el momento de tragar o de reposo. Esta técnica es imprescindible para diagnosticar muchas enfermedades del esófago como son los espasmos esofágicos o la acalasia, pero además puede ser útil en casos de dolor torácico de origen poco claro o para predecir la respuesta del esófago de modo que se pueda adecuar la cirugía del reflujo para cada persona.
Normalmente estas dos prueban se pueden hacer el mismo día, aprovechando la colocación o la retirada de la sonda de pHmetría de 24 horas para realizar en ese momento la manometría, de modo que se eviten desplazamientos o molestias al paciente.
La evolución de estas técnicas desde formas muy rudimentarias hasta las actuales sondas de alta resolución ha permitido conocer y diagnosticar mejor muchos trastornos esofágicos y permitir una atención terapéutica farmacológica, endoscópica y quirúrgica personaliza a cada trastorno y a cada paciente.
Desde el mes de marzo, disponemos de estas técnicas en nuestro hospital Quironsalud Valle del Henares de Torrejón de Ardoz, de forma conjunta entre el Servicio de Aparato Digestivo y de Cirugía del Aparato Digestivo.
pruebas funcionales esofágicas - endoscopia digestiva - esófago - cirugía de hernia de hiato - dificultades para tragar - reflujos - pHmetría - ácido - manometría esofágica de alta resolución - espasmos esofágicos - acalasia - Servicio de Aparato Digestivo - Cirugía de Aparato Digestivo - quirónsalud - Hospital Quirónsalud Sur - Hospital Quirónsalud Valle del Henares - Dra. Sonia García Vizuete1 comentario - La pHmetría esofágica de alta resolución: consiste en la medición de los niveles de acidez del esófago mediante receptores sensibles al ácido, que se colocan en una sonda que se mantiene durante 24 horas dentro del esófago. En ese tiempo se realiza un registro de las variaciones del ácido en el esófago, que quedan grabadas en un dispositivo externo. La colocación de la sonda se realiza en el hospital y no es dolorosa, ya que se hace por los orificios nasales.
- 202220dic
El Omeprazol y sus efectos
El Omeprazol es un fármaco desarrollado a finales de los años 70 del siglo XX.
Este medicamento consigue disminuir la producción de ácido gástrico por un mecanismo directo ya que bloquea la maquinaria metabólica que lo produce (llamada bomba de protones). Antes del Omeprazol ya existían fármacos que disminuyen los niveles de ácido, pero de forma indirecta.
Esta forma de funcionar convierte al Omeprazol (y a sus posteriores derivados, llamados de forma general inhibidores de la bomba de protones) en el medicamento más eficaz para tratar todas aquellas enfermedades en la que conviene disminuir el ácido: la enfermedad por reflujo gástroesofagico, las gastritis o las úlceras.

Popularmente los pacientes denominan al Omeprazol como "protector" aunque realmente dicho efecto de protección gástrica de los IBPs se debe a que el bloqueo del ácido que produce hace que otros medicamentos como los antiinflamatorios no puedan dañar la mucosa gástrica.
El Omeprazol ha ayudado a millones de personas ya que es muy eficaz. También se ha usado muy mal, dándose como "protector" con fármacos que no necesitan o no se benefician de esa supuesta protección, como son, por ejemplo, los antibióticos. También los usuarios lo han usado mal como comodín para poder hacer excesos de comida o de alcohol con un supuesto menor daño para la salud.
En los últimos años se han popularizado muchos supuestos efectos adversos por el uso crónico del Omeprazol.
Para comenzar debemos decir que este fármaco debe usarse, como todos, por aquellas personas que lo necesitan. Esto, que parece lógico, no lo es con este medicamento que muchas personas toman como caramelos.
El Omeprazol tiene, por supuesto, efectos adversos. Bastante frecuentes son los dolores de cabeza o diarreas.
También puede interferir con el funcionamiento de otros medicamentos como por ejemplo algunos antiagregantes como el clopidogrel o fármacos antivirales.
Por inhibir el ácido, también puede afectar a la absorción del magnesio, el calcio o la vitamina B12.
Estos efectos solo se producen, generalmente, en personas que ya tienen otros factores de riesgo previos y aun así, en raras ocasiones. En la consulta los pacientes nos dicen que el Omeprazol produce osteoporosis, demencia o incluso cáncer.
Hay que decir que eso es rigurosamente falso. El Omeprazol puede contribuir a la aparición de osteoporosis si se une a otros factores (edad avanzada, alcoholismo, desnutrición u otros) pero nunca pos si solo. No se recomiendan medidas especiales de protección de los huesos en pacientes que tomen IBPs. De igual forma, existen personas que sufren demencia por deficiencia de vitamina B12 pero no relacionadas con el Omeprazol y, de nuevo, no se recomiendan medidas específicas de chequeo de este problema en personas sanas.
En cualquier caso, los déficits se producen en tratamientos muy prolongados y con dosis altas y son excepcionales cuando se usa a dosis normales.
Además, los beneficios del fármaco superan ampliamente los posibles efectos adversos, aunque en este como en todos los tratamientos con medicamentos, es necesario estar atentos a su posible aparición
En conclusión, es un fármaco eficaz, de uso sencillo, barato y con muy pocos efectos adversos en su uso a corto y largo plazo. Por ello debe usarse bien, por quien lo necesita, pero también sin miedo siempre que se haga con correcto control médico.
5 comentarios - 202213sep
Divertículos del colon
Los divertículos del colon son una patología muy frecuente a partir de cierta edad. Se estima que más de la mitad de las personas de más de 80 años los tienen, mientras que es poco habitual tenerlos por debajo de 40 años
La pared del colon está formada por varias finas capas: desde la más interna (mucosa, la parte que se ve en la colonoscopia) hasta la más externa que sería la serosa o el peritoneo. Los divertículos se forman porque las capas intermedias más fuertes o capas musculares se debilitan por la edad y la capa más interna ,que es fina y flexible, se "hernia" a través de esas zonas de debilidad. En la colonoscopia se ven como pequeñas oquedades a veces rellenas de heces y en otras pruebas como en el TAC como pequeños botoncitos que sobresalen de la pared.
Lo más habitual es que aparezcan en el lado izquierdo del colon, en sigma o con menos frecuencia en colon descendente. Sin embargo, pueden estar presentes en todos los tramos del intestino grueso.
Los divertículos tienden a aparecer con más frecuencia en aquellas poblaciones con una alimentación más basada en harinas refinadas y carnes que en frutas y verduras. Es decir, la falta de fibra procedente de los vegetales en la alimentación parece estar en el origen de la debilitación de la pared muscular del colon y, por tanto, de un mayor riesgo de padecer enfermedad diverticular.
La mayoría de las personas que tienen divertículos no tienen síntomas, pero algunos pacientes tienen molestias solo por la presencia de los divertículos, que suelen ser cambios en el ritmo intestinal con mayor frecuencia de diarreas o estreñimiento, así como flatulencia o heces más fétidas de lo habitual.
No obstante, en un porcentaje pequeño de pacientes los divertículos se complican, fundamentalmente de dos formas.:
- Inflamación de los diverticulos; en este caso hablaríamos de diverticulitis. Puede ser leve y solo provocar dolor (habitualmente en el lado izquierdo del abdomen), pero a veces se puede llega a producir una grave infección e incluso perforación del tramo afectado, con una peritonitis que requiera un ingreso prolongado y, en ocasiones, una cirugía abdominal urgente o programada.
- Sangrado. Las zonas de debilidad de la pared muscular del colon (el lugar donde se forman los divertículos) es, habitualmente, por donde penetran los vasos nutricios del intestino grueso. A veces, un divertículo profundiza lo suficiente para llegar a entrar en contacto con alguno de esos vasos y puede producirse una hemorragia muy aparatosa y a veces grave, que puede llegar a requerir una intervención quirúrgica o la administración de trasfusiones.
Para prevenir la aparición de divertículos debemos basar nuestra alimentación en las recomendaciones de la OMS de ingerir 400 gramos diarios de frutas y verduras, así como ingesta frecuente de legumbres. Los cereales que consumamos deberían ser integrales evitando las harinas refinadas. Esas mismas recomendaciones serían aplicables a las personas con enfermedad diverticular no complicada.
En caso de complicación, el tratamiento puede incluir el uso de antibióticos, analgésicos y, como hemos dicho, en algunos casos incluso la extirpación del tramo del intestino para resolver la complicación en cada caso.
No es necesario hacer una búsqueda activa de divertículos ni seguimientos periódicos salvo que aparezcan síntomas como dolor en el costado izquierdo, sobre todo si se acompaña de fiebre o la aparición de sangre roja con las heces.
En ese caso será su médico quien recomiende las exploraciones adecuadas que suelen ser un TAC o una colonoscopia.
https://www.saludigestivo.es/enfermedades-digestivas-y-sintomas/enfermedad-diverticular-del-colon/
 0 comentarios
0 comentarios - 20223mar
El estreñimiento
La palabra estreñimiento procede del latín "stringere" que significa apretar. Desde un punto de vista clínico definimos estreñimiento como una frecuencia defecatoria inferior a una deposición cada tres días y o la expulsión dificultosa de heces secas o duras.
Las dificultades para evacuar afectan a una de cada cinco personas en España, particularmente en el sexo femenino.

Siempre me ha llamado mucho la atención que las personas cuando tienen diarrea, a los dos o tres días comienzan a alarmarse y acuden rápidamente al médico. Sin embargo el estreñimiento se considera algo normal y muchas personas pasan la mayor parte de su vida sufriendo este problema y buscando soluciones en herbolarios o en la recomendaciones de familiares o en internet.
Existen muchos problemas de salud general que pueden tener como síntoma el estreñimiento. Algunos ejemplos serían el hipotiroidismo o las alteraciones neurológicas. También puede ser un efecto secundario de multitud de fármacos de uso común, como los antidepresivos o algunos analgésicos. También ha enfermedades del propio sistema digestivo que se manifiestan por dificultad evacuatoria. Algunos son problemas poco graves como las alteraciones en la forma o en la movilidad del intestino pero también pueden ser trastornos graves como el cáncer de colon. En este último el estreñimiento es, a veces, el único síntoma.
Además del problema en sí mismo, el estreñimiento favorece la aparición de patologías en la zona anal como son las hemorroides o las fisuras anales que aunque no sean muy graves pueden ser extraordinariamente molestas y causar mucho sufrimiento a las personas que lo sufren.
Por suerte, en la mayoría de los casos el estreñimiento se asocia a una dieta con escasa cantidad de fibra. Cuando pregunto a mis pacientes cuanta fibra comen siempre piensan que me refiero a los salvados o a los productos integrales, pero en realidad nos referimos a la fibra soluble que es aquella que está presente en frutas y verduras. De este modo la mayoría de los estreñimientos pueden solucionarse en la frutería del barrio en lugar de en la farmacia.
En relación a este problema la recomendaciones que podemos dar, pues, pasan por una alimentación en la que se ingieran cada día al menos dos o tres piezas de fruta y una o dos raciones de verdura de hoja. Además sería recomendable tomar al menos una (pero mejor dos) raciones de legumbres a la semana y beber suficiente líquido. No hay problema por comer productos integrales o salvados, pero nunca sustituyendo a las frutas y verduras.
No hay un límite: se puede comer tanta fruta y verdura como queramos excepto en muy contadas excepciones. El uso de laxantes debería quedar reservado a la prescripción médica y los productos de herbolario o de venta libre en farmacias deberían ser utilizados única y exclusivamente de forma ocasional, es decir nunca como remedio a un problema cotidiano y habitual.
Además la no evacuación normal debería ser considerado un problema de salud exactamente igual que la evacuación excesiva. De modo que si sufre al menos uno o dos episodios mensuales de dificultad evacuatoria con esfuerzo al defecar o con daños en la zona anal deberá consultar a su médico.
Si tras los estudios que procedan no se encuentra ninguna enfermedad como causante del estreñimiento, probablemente podrá remediarse con abundancia de productos de la huerta en el contexto de una alimentación sana y equilibrada
0 comentarios - 202219ene
Pólipos de colon. Qué son y cómo diagnosticarlos
Un pólipo en el colon es una pequeña acumulación de células que se forman en la mucosa que recubre el colon por su interior.
La mayoría de los pólipos en el colon son inofensivos. Pero en algunos casos, ciertos pólipos pueden degenerar e iniciar una trasformación que acabe provocando un cáncer de colon.
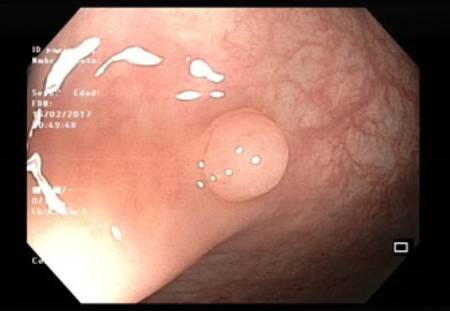
Todas las personas pueden tener pólipos en el colon, Sin embargo, algunas personas tienen más riesgo de sufrirlos.
Estás condiciones de riesgo pueden ser personales (del propio paciente) o familiares (por antecedentes).
Las más importantes son:
- Enfermedades inflamatorias crónicas del colon como la colitis ulcerosa o la enfermedad de Crohn del colon.
- Antecedentes familiares de cancer de colon sobre todo si el familiar tuvo cancer antes de los 60 años .
- Personas portadoras de mutaciones conocidas por sus antecedentes familiares: hay diversos genes asociados al riesgo de pólipos y cáncer, pero los más conocidos son el gen PAF, MYH, sindrome de LynchNiños o jóvenes con un Síndrome de Peutz-Jeghers o poliposis Juvenil
- Personas con sospecha de trastornos genéticos ligados al cáncer de colon Deben sospecharse en personas que tengan tres o mas familiares afectados de cáncer de colon, cáncer de endometrio (utero), cáncer de, intestino delgado, de ureter o de riñón
Además, las personas obesas, fumadoras o con dieta pobre en fibra podrían tener más riesgo de sufrir pólipos o cáncer de colon aunque esta relación aun no está del todo demostrada.
Los pólipos en el colon no suelen causar síntomas. Por ello se recomienda que todas las personas a partir de 50 años sean incluidas en programas de cribado poblacional.
El test más cómodo y exento de riesgos para ello es el test de sangre oculta en heces. En esta prueba se analiza una muestra de materia fecal en busca de cantidades microscópicas de sangre.
Es un test sencillo, barato y muy fiable, de modo que si el resultado es negativo, podemos estar casi seguros de que no habrá ninguna lesión importante. En caso de ser positivo, deberá realizarse una colonoscopia, que en muchos casos encuentra otras cosas como hemorroides o lesiones vasculares, pero es necesario hacerla para descartar pólipos.
En aquellas personas con las condiciones de riesgo que hemos mencionado, será recomendable iniciar la prevención antes, dependiendo del caso.
En aquellas personas con antecedentes familiares de pólipos o cáncer de colon deberá iniciarse el cribado a los 40 años o antes, y sería recomendable la realización de inicio de colonoscopia por su mayor fiabilidad.
La colonoscopia, aunque se trate de un procedimiento más invasivo, es segura, eficaz y permite además del diagnóstico, el tratamiento de la mayoría de los pólipos en el mismo momento.
No requiere generalmente ingreso hospitalario y en la mayoría de los centros se realiza bajo sedación, por lo que no resulta dolorosa.
Deberá acudir a su médico de digestivo si tiene cualquiera de las características de mayor riesgo o, por supuesto, si expulsa sangre con las heces, si tiene cambios en la forma de evacuar, si tiene dolor abdominal o si ha recibido un resultado positivo de un test de sangre oculta en las heces.
Este Blog nace como un canal de divulgación sanitaria sobre nutrición y enfermedades digestivas, con una dimensión clínica pero también social, ofreciendo información veraz y aclarando falsos mitos, contribuyendo en definitiva a una adecuada educación para la salud, tan necesaria en nuestro tiempo.
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.






















