Quirónsalud
Blog del Servicio de Hematología de la Fundación Jiménez Díaz
Síndrome post-trombótico: una complicación frecuente de la trombosis venosa profunda
Antes de sumergirnos en un nuevo tema, debemos repasar dos conceptos básicos, uno de ellos ya se mencionó en nuestra primera entrada:
- ¿Qué es una vena? Es un vaso sanguíneo de pared más delgada y de mayor diámetro que las arterias, debido a que presentan una capa muscular de menor espesor lo que le confiere una pared más distensible, es decir, las venas son capaces de manejar mayor volumen de sangre, pero tienen poca capacidad para manejar presiones por lo que, en las piernas, para poder retornar la sangre al corazón, precisan de válvulas para vencer la gravedad y evitar el reflujo sanguíneo.
- ¿Qué es la trombosis venosa profunda (TVP)? La TVP es la formación de un coágulo de sangre (trombo) en una vena profunda del cuerpo, principalmente en las venas de los miembros inferiores, aunque pueden producirse en cualquier vena del cuerpo.
El síndrome post-trombótico (SPT) es una forma de insuficiencia venosa crónica (IVC), que se desarrolla como consecuencia de una TVP. Es una complicación crónica, frecuente e incapacitante que puede presentarse en el 20 al 50 por ciento de los pacientes con TVP, asociándose con más frecuencia a trombosis venosas que afectan a las venas proximales de las piernas y de los brazos. Se pone de manifiesto habitualmente dentro de los dos años posteriores al diagnóstico y pueden ser grave hasta en un 5 por ciento de los casos.
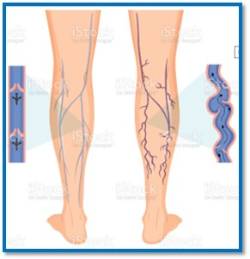
En la TVP se reduce el flujo venoso anterógrado, aumentando la presión venosa (hipertensión venosa) y disminuyendo con ello la perfusión del músculo de la pantorrilla. Los mecanismos que contribuyen a la hipertensión venosa son la obstrucción venosa persistente (provocada por la presencia de un trombo agudo o residual) y el reflujo valvular causado por la pérdida de la capacidad de las válvulas venosas para cerrarse completamente y prevenir el reflujo sanguíneo. Por otra parte, la inflamación local secundaria a la trombosis retrasa la resolución del trombo e induce la fibrosis de la pared de la vena, lo que incrementa la incompetencia valvular. Estos mecanismos conllevan al desarrollo de SPT (Ver imagen).
Las manifestaciones clínicas del SPT son similares a las de la insuficiencia venosa primaria e incluyen una constelación de síntomas y signos, que varían de un paciente a otro. Los síntomas típicos incluyen dolor en las piernas, pesadez y fatiga, muchas veces con hinchazón de las mismas. Pueden ser persistentes o intermitentes, generalmente se agravan al ponerse de pie o caminar durante periodos prolongados y tienden a mejorar con el descanso y la elevación de la pierna. Por otra parte, los signos más frecuentes incluyen edema de la pierna, enrojecimiento o coloración violácea de la piel, arañas vasculares o telangiectasias, aparición de venas varicosas nuevas, alteración de la pigmentación o engrosamiento de la piel, y en casos severos, úlceras en las piernas, que pueden ser precipitadas por mínimos traumatismos. Típicamente, estas manifestaciones clínicas se agravan, en verano con las temperaturas elevadas, que inducen mayor vasodilatación venosa y durante el embarazo.
El diagnóstico se realiza a través de la clínica, es decir, en función de la presencia de síntomas y signos típicos en un paciente que ha presentado una TVP previa.
Existen diferentes factores de riesgo que se han asociado al desarrollo de SPT:
- Factores relacionados con el diagnóstico de la TVP:
- Localización de la trombosis, existiendo mayor riesgo en las TVP proximales (venas de mayor calibre más próximas a la región inguinal).
- Antecedente de TVP previa en la misma extremidad.
- Varices preexistentes.
- Obesidad.
- Edad avanzada.
- Factores relacionados con la evolución de la TVP:
- Intensidad de la anticoagulación durante los 3 primeros meses.
- Tipo de anticoagulante.
- Recurrencia de un evento trombótico en la misma extremidad.
- Persistencia de trombosis residual en las ecografías de control a pesar de la anticoagulación.
La mejor manera de prevenir el SPT es prevenir la trombosis. Para ello es importante el control de los factores de riesgo cardiovascular (no fumar, buen control de la tensión arterial, colesterol y evitar el sobrepeso) y llevar una vida saludable con dieta baja en grasas y ejercicio físico regular.
Si ya se ha desarrollado una TVP, la prevención del SPT se debe realizar asegurando la intensidad, duración y control óptimo de la anticoagulación, con el fin de evitar la trombosis residual o recurrencia trombótica. El uso de medias de compresión en la prevención del SPT es controvertido. No obstante, han demostrado ser beneficiosas en el control y alivio de la sintomatología secundaria a la insuficiencia venosa. Además, es recomendable la realización de ejercicio físico para fortalecer la musculatura de las piernas.
Con respecto al tratamiento, tiene un enfoque sintomático. Se basa principalmente en la terapia compresiva (uso de medias de compresión). Aunque no se ha probado su eficacia, los tratamientos tópicos con cremas o geles fríos producen un efecto calmante ayudando a mejorar los síntomas de pesadez, especialmente aconsejables en la época de más calor.
Por otra parte, existe una amplia gama de fármacos venoactivos que, según su mecanismo de acción, pueden ayudar a mantener el tono venoso, proteger la pared vascular y mejorar la microcirculación. Estos pueden resultar de utilidad como complemento a la terapia compresiva y deben ser prescritos por un especialista. En casos muy seleccionados de SPT se puede valorar procedimientos quirúrgicos o endovasculares y los cuadros de mayor gravedad (úlceras venosas), deben manejarse por un equipo multidisciplinar.
Dra. Inés Martínez Alfonzo
Médico Adjunto del Servicio de Hematología
Miembro de la Unidad de Trombosis y Hemostasia
Hospital Universitario Fundación Jiménez Díaz
Temas
 Alergología (2)
Alergología (2)
 Cardiología (1)
Cardiología (1)
 Cirugía General y del Aparato Digestivo (1)
Cirugía General y del Aparato Digestivo (1)
 Dermatología (1)
Dermatología (1)
 Divulgación médica (1)
Divulgación médica (1)
 Endocrinología y Nutrición (2)
Endocrinología y Nutrición (2)
 Enfermería (2)
Enfermería (2)
 Geriatría (2)
Geriatría (2)
 Hematología (1)
Hematología (1)
 Materno infantil (1)
Materno infantil (1)
 Medicina deportiva (1)
Medicina deportiva (1)
 Medicina Estética y Antienvejecimiento (1)
Medicina Estética y Antienvejecimiento (1)
 Neurocirugía (1)
Neurocirugía (1)
 Neurofisiología (2)
Neurofisiología (2)
 Neurología (2)
Neurología (2)
 Nutrición Clínica (1)
Nutrición Clínica (1)
 Oncología (1)
Oncología (1)
 Pediatría (2)
Pediatría (2)
 Prevención (1)
Prevención (1)
 Reproducción Asistida (2)
Reproducción Asistida (2)
 Salud y Bienestar Mental (1)
Salud y Bienestar Mental (1)
 Traumatología (2)
Traumatología (2)
 Unidad del Dolor (1)
Unidad del Dolor (1)
 Urología (4)
Urología (4)
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.