Quirónsalud
Blog del Sº de Cirugía Oral y Maxilofacial & Unidad de Odontología y Periodoncia Hospitalaria. Complejo Hospitalario Ruber Juan Bravo
- 201612dic
¿Qué hace un periodoncista en un hospital? (Segunda parte)
Miguel Carasol Campillo y Antonio Lorente Pérez-sierra
En el episodio anterior vimos que la patología de la encía es muy frecuente y que puede conducir a la pérdida de dientes en los casos más graves de periodontitis, cosa relativamente frecuente por desgracia.

Además, hay algo muy importante que caracteriza a la periodontitis: y es que en el fondo es una herida que permite la comunicación del exterior con el resto del cuerpo humano, como cualquier herida en determinadas circunstancias. Y no es una herida pequeña; ya comentamos que, en condiciones de salud, el periodonto rodea a los dientes ocupando una superficie similar al tamaño de una tarjeta de visita. Cuando un paciente tiene periodontitis, la herida en el interior de su encía ocupa una superficie de unos veinte centímetros cuadrados. No es ninguna broma; imagínate que tienes una herida de 4x5 centímetros en el dorso de la mano, y que todo el día está "bañada" en bacterias, comida, bebida, y cualquier sustancia que habitualmente pasa por la boca. Todavía peor, aquí no vale lavarse las manos y darse una pomada con antiséptico. Recuerda que la herida está en la profundidad de la encía, donde generalmente el cepillo de dientes no llega y es preciso realizar un tratamiento de limpieza profesional profunda por parte del dentista y/o higienista dental. Es verdad que tenemos unos mecanismos de defensa muy potentes que disminuyen mucho el riesgo de que esa infección nos complique la salud. Pero también es cierto que esta situación permite el paso de bacterias y sus productos a la sangre. Eso en medicina se conoce como bacteriemia y, aunque te parezca mentira, todos los días pasan bacterias a la sangre desde la encía en personas sanas, incluso con actividades tan cotidianas como masticar o cepillarse los dientes. Imagínate lo que sucede cuando padeces periodontitis y tienes la famosa herida abierta: es un auténtico desfile bacteriano.

¿Y adónde pueden ir estas bacterias y los productos tóxicos que generan? Paseando por el hospital (los médicos tenemos estos vicios), al pasar por el Servicio de Cardiología empiezas a comprender in situ el concepto que se denomina "medicina periodontal". Desde hace muchos años se sabe que algunas bacterias patógenas de la boca pueden colonizar estructuras cardiovasculares muy importantes, como las válvulas del corazón dañadas o sustituidas por prótesis artificiales. Esta colonización puede generar una enfermedad conocida como endocarditis bacteriana, que puede llegar a ser mortal en determinados casos. Por eso es importante su prevención, con un cuidado meticuloso de la cavidad oral y la administración de antibióticos antes de realizar procedimientos en la boca que puedan permitir el paso de gran cantidad de patógenos a la sangre, como puede ser la cirugía periodontal.
Pero, además de ese concepto clásico, hoy se sabe que la inflamación crónica interviene en la formación de las placas de ateroma de las arterias, lo cual genera el proceso de arteriosclerosis, causa a su vez de infartos de miocardio, ictus, patología vascular periférica, etc, con la enorme mortalidad y discapacidad que generan estos cuadros en nuestra sociedad. También sabemos que ese estado inflamatorio crónico está favorecido por factores de riesgo tan claros como el tabaco, la vida sedentaria, la dieta inadecuada, la hipertensión, etc. Pues bien, recientemente se ha demostrado que la inflamación crónica que produce el paso a la sangre de bacterias y toxinas desde el periodonto enfermo, puede contribuir también al proceso de arteriosclerosis, por lo que la periodontitis se considera un factor de riesgo más para las enfermedades cardiovasculares comentadas. Por supuesto que no es la causa de las mismas, pero si incluimos el cuidado de la boca en lo que se conocen como la creación de hábitos de vida saludable, es muy posible que con todo ello disminuyamos el riesgo de padecer un infarto, ictus, etc, o mitigar las probabilidades de que se produzca de nuevo alguno de estos eventos tan graves. Por eso los cardiólogos cada día dan más importancia a aconsejar a sus pacientes que mantengan sus bocas en un estado de salud razonable. Y por la misma razón, los dentistas estamos obligados a prevenir y curar las enfermedades periodontales, y además a detectar esos factores de riesgo en nuestras consultas. Esto es fácil porque muchos de ellos son comunes a la periodontitis y arteriosclerosis (tabaco, obesidad, diabetes, etc). Además, hay que tener en cuenta un hecho muy importante: por una consulta dental pasan pacientes a revisión bucal que están sanos a nivel sistémico (o creen estarlo), por lo que es un sitio de prevención primaria privilegiado, para remitir al cardiólogo u otro especialista a pacientes con determinadas condiciones que puedan poner en riesgo sus vidas en el futuro.
El próximo día seguiremos paseando por el hospital, para ver cómo podemos mejorar la salud de los pacientes de otros servicios mediante el control de su patología periodontal. Gracias.
0 comentarios - 201628nov
Respirar bien mientras dormimos; clave para una buena salud
Dr. Manuel Chamorro Pons. Servicio Cirugía Oral y Maxilofacial & Unidad de Odontología y Periodoncia Hospitalaria. Complejo Hospitalario Ruber Juan Bravo.
Efectivamente, es así. Es de suma importancia mantener una correcta respiración durante nuestras horas de sueño. Parece ésta una aseveración muy evidente y simple, pero no tan fácil de conseguir en muchas circunstancias.
El problema es el siguiente: al adoptar la posición de decúbito, es decir al tumbarnos en la cama para dormir, la musculatura de las vías respiratorias se relaja, la lengua se desplaza hacia atrás y el espacio por el que el aire debe pasar hacia los pulmones se estrecha de manera significativa. En determinadas circunstancias la respiración en esta posición se dificulta, se pueden producir pausas respiratorias prolongadas y la oxigenación del cerebro puede quedar disminuida durante la noche.

Es la llamada apnea del sueño, de la que probablemente haya oído hablar al haberse convertido en un importante problema de salud del siglo XXI.
Lo característico de los pacientes que sufren apnea del sueño es que mientras duermen su respiración hace pausas periódicas más o menos largas, reactivándose al cabo de unos segundos con una inspiración más intensa lo que se asocia a interrupciones en la profundidad del sueño, lo que se conoce como microdespertares, que finalmente originan un sueño muy poco reparador. Como la casi totalidad de pacientes con apnea del sueño roncan, las pausas en el ritmo respiratorio son evidentes como también llamativa y sonora la recuperación de la respiración.
¿Por qué decimos que la apnea del sueño es un problema de salud de primera magnitud?
Primero porque un sueño tan poco reparador hace que el paciente tenga tendencia al adormecimiento durante el día. En cualquier momento y lugar los ojos se cierran y el paciente entra en un sopor irresistible; en una reunión, en el trabajo y por supuesto conduciendo el coche. Lo que aumenta exponencialmente la posibilidad de sufrir un accidente de tráfico.
Por otro lado, esta enfermedad se asocia a un riesgo aumentado de enfermedades coronarias e ictus cerebral. Mientras el paciente sufra por la noche falta de oxigenación, el mal funcionamiento de estos órganos vitales está presente y la posibilidad de infarto se incrementa de forma importante.
Un problema muy serio, sin duda alguna.
Una pregunta que con frecuencia nos hacen en la consulta: ¿todos los pacientes que roncan tienen estos severos riesgos que hemos descrito?. La respuesta ,afortunadamente es no. El ronquido se produce por vibración de las paredes del conducto respiratorio superior con el paso del aire. Como comentamos al principio, al acostarnos y dormir las paredes de las zonas por donde pasa el aire se relajan de forma normal. Con el paso del aire estas paredes relajadas pueden vibrar y producir el ronquido. Hablamos de ronquido esencial cuando existe ruido pero no pausas respiratorias. En este caso no hay problema. Por lo menos para uno mismo, otra cosa es para nuestra pareja, que seguro no opina lo mismo.
El asunto delicado no es, por tanto, el ronquido sino las pausas respiratorias.
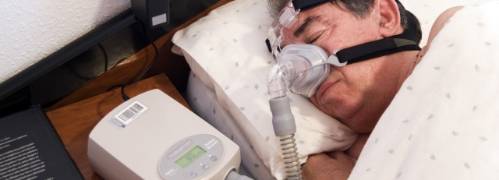
Queda claro que la apnea del sueño hay que tratarla, no se puede obviar porque el riesgo de tener un problema muy serio está presente, como hemos explicado.
¿Cuál es la causa de este padecimiento? Aquí tengo que decirle que, como tantas cosas en medicina, no responde a una causa única. Hay una serie de factores que predisponen a padecerla. La obesidad es uno de los más importantes. Las personas obesas, con un cuello de diámetro aumentado presentan gran predisposición de padecer apnea del sueño. La grasa se deposita no sólo en los michelines abdominales, sino también en las estructuras de la garganta, base de la lengua, mejillas y labios estrechando los circuitos por los que el aire debe circular.
Hay otros factores como son el tener la mandíbula retraída. Una mandíbula pequeña desplaza hacia atrás la base de la lengua que se coloca casi en contacto con la pared posterior de la faringe lo que disminuye extraordinariamente el orificio respiratorio, sobre todo al tumbarse para dormir.
Al existir, como digo, diversos factores predisponentes y desencadenases, es obvio que se precisa un diagnóstico preciso de cada caso en concreto.
En cuanto al tratamiento le comento que la corrección de la obesidad es fundamental, pero no suficiente porque eso es una lucha larga y difícil y los riesgos de los que antes hablábamos, hay que cortarlos de raíz.
El tratamiento más general se basa en el uso de la CPAP abreviaturas en inglés de "presión positiva continua en la vía aérea". Se trata de máscaras que emiten un chorro de aire a presión, cuyo objeto es abrir las paredes de la vía área y evitar su colapso. Se trata de un tratamiento efectivo, los riesgos que entraña la enfermedad disminuyen claramente ya que el aparato no permite, al inyectar aire a presión, que los órganos vitales se queden sin oxígeno durante las pausas respiratorias.
El problema de este tratamiento es su cumplimiento. Muchos pacientes usan de entrada el dispositivo. Pero, a medida que pasa el tiempo, comienzan a abandonar su uso por el inconveniente que supone dormir atado a una máscara, tener que llevar el aparato de un sito a otro cuando se viaja, etc. Al abandonar el uso de la CPAP, el riesgo reaparece.
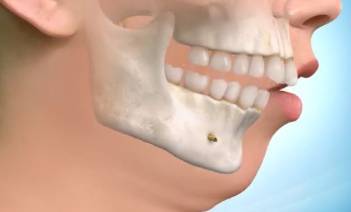
Por este motivo se han desarrollado intervenciones quirúrgicas que tratan de corregir los puntos de obstrucción de la vía respiratoria superior de forma permanente. La más efectiva, sin duda, es el avance mandibular. Especialmente en los pacientes que presentan una posición retrasada de la mandíbula, que son muchos de los que presentan apneas del sueño severas. Tras realizar los estudios correspondientes y obtener las medidas de la vía aérea, analizamos la posición y tamaño de los maxilares. Mediante una intervención quirúrgica llevamos éstos a una posición más adelantada, lo que se traduce en un aumento espectacular en el diámetro de la vía aérea superior. El aire pasa ahora sin dificultad hacia los pulmones y de ahí, la sangre correctamente oxigenada, a todos los órganos del cuerpo. El resultado de este tipo de intervenciones es muy bueno, el riesgo desaparece y el paciente no depende del uso de una máquina todas las noches de su vida.
Si padece alguno de los síntomas que hemos descrito anteriormente; sueño diurno, no descansa adecuadamente por las noches, su pareja le dice que durante la noche ronca y parece que deja por momentos de respirar, venga a vernos al Servicio de Cirugía Oral y Maxilofacial del Complejo Hospitalario Ruber Juan Bravo. Seguro que podemos ayudarle.
16 comentarios - 201610nov
Harvey, los actores y los médicos
Dr. Javier Arias Gallo
Hay una conexión directa, entre Harvey (el descubridor de la circulación de la sangre), los actores secundarios de las películas y los médicos.
Bueno, vale, la conexión es muy sutil. Pero existe. Si sigue leyendo quizá le convenza.

William Harvey fue el primer médico que describió con detalle la circulación de la sangre, en un libro que publicó en 1628. Aquí debo aclarar que Miguel Servet, el teólogo y científico aragonés, había descrito la circulación pulmonar en 1553. Sin embargo, como era usual en el pasado, los avances en las diferentes disciplinas científicas, sociales y naturales se propagaban con tanta lentitud que era frecuente que incluso quedaran relegados al olvido. Harvey observó y registró cómo la sangre circulaba del corazón a las arterias y de las venas al corazón (y supuso acertadamente que la sangre de las arterias de algún modo llegaba a las venas, aunque nunca vio los capilares (no había microscopios!). Así que Harvey acertó al decir que la sangre circulaba (antes se creía que pulsaba, ondulaba, pero no que se moviera realmente). Acertó en el "cómo". Cosa diferente era el "para qué".
Harvey no sabía para qué circulaba la sangre. Nunca lo supo. Nunca supo que la sangre transportaba oxígeno a los tejidos y retiraba CO2. No hay que culparle: el oxígeno tendría que esperar más de un siglo para ser descubierto. Ahora, pongámonos en la piel de Harvey: empleó mucho tiempo en el estudio de la sangre. Sus métodos eran tan ingeniosos, elaborados y rigurosos que algunos de sus contemporáneos (el filósofo Hume, por ejemplo) le consideraron una de las personas más brillantes de su época. Así que teorizó acerca de la función de la sangre. No la relegó a un papel secundario. No la consideró de importancia menor. Ni más ni menos, propuso que la sangre era lo único realmente vivo en el cuerpo. Era lo que le daba "calor" al cuerpo. Todo lo demás, los demás órganos, estaban supeditados a la vida de la sangre, y eran en realidad un contenedor de la sangre. Incluso el alma, en cierto modo, estaba en la sangre.

Los actores secundarios. Cuando entrevistan a varios actores que han participado en alguna película (típico en los reportajes de "cómo se hizo…" tal o cual película), con frecuencia les piden que hagan un resumen del argumento de la película. Y es muy frecuente que el argumento (oh, sorpresa) gire en torno a su personaje, por muy secundario que parezca. Si entrevistan al actor que hace de malo en una película de superhéroes, el argumento girará en torno a los dilemas del malvado y la elaboración de su personaje, dejando al superhéroe de turno como un pasmarote que sólo da mamporrazos. Y si aparece cinco minutos mal contados en toda la película, esos cinco minutos cobran en ocasiones un significado casi místico, que condiciona el desarrollo y culminación de la trama.
¿Y los médicos? La medicina es una disciplina extremadamente compleja. El conocimiento accesible sobre cualquier aspecto de la salud y de la enfermedad es aplastante. Literalmente. Así que muchas veces, para poder dar al paciente el cuidado de la mayor calidad, los médicos tenemos que sacrificar algo del conocimiento general del cuerpo del paciente por un mayor conocimiento de algún aspecto particular. Una especialidad tan compleja como la cirugía maxilofacial, que trata estructuras tan delicadas y que perdona tan mal los errores de cálculo y de juicio, requiere de especialistas que se "superespecialicen" en alguna de las áreas. Algunos se inclinan hacia la cirugía reconstructiva, otros, a la cirugía craneofacial. La patología maxilofacial infantil, las enfermedades de la articulación temporomandibular, la cirugía ortognática, la cirugía estética, la medicina oral… son algunas de las áreas de superespecialización.
La superespecialización es necesaria y además es inevitable. Pero nunca debemos olvidar que, aunque lo sepamos todo sobre una enfermedad o un tratamiento en concreto, puede que esa enfermedad o tratamiento no sea lo más importante para el paciente. Puede que para el paciente seamos solo un personaje secundario en su vida. Puede que el protagonismo lo tenga otro médico, o incluso ninguno, aunque el paciente esté enfermo. Puede que no seamos el centro de las aspiraciones del paciente. De la misma manera que la sangre transporta la vida a los tejidos, que son los que están "vivos", muchas veces los médicos debemos contentarnos (y estar contentos y conformes) con el papel de acompañar al paciente, consolarle y confortarle. Y algunas veces, mejorar su vida con las herramientas de las que disponemos. Pero si pretendemos que lo que tiene el paciente encaje siempre en nuestra superespecialidad, si pretendemos que vamos a solucionar todos los problemas del paciente utilizando las herramientas que sabemos utilizar (y, no nos olvidemos, no sabemos utilizar todas), entonces nos vamos a estrellar. Y con nosotros el paciente. Para evitar colisiones siempre debemos mirar y "ver" al paciente. No sólo a su enfermedad.
0 comentarios - 201627oct
¿ Qué hace un periodoncista en un hospital? (Primera parte)
Miguel Carasol Campillo y Antonio Lorente Pérez-Sierra
La boca forma parte del cuerpo humano. Y no es una estructura accesoria. Todos los días respiramos, masticamos, hablamos, queremos, deseamos, animamos a nuestro equipo de futbol, expresamos cualquiera de nuestros sentimientos y emociones, nos comunicamos, y muchas cosas más con esa cavidad tan curiosa.
Su funcionamiento diario es un prodigio; hay una cantidad muy variada de tejidos y estructuras involucradas. Pero, además, tiene la particularidad de que actúan unos protagonistas únicos que en condiciones normales no existen en el resto del cuerpo humano: los dientes.
Los dientes son muy especiales, aunque solo sea porque están constituidos por el tejido más duro que poseemos. Sin embargo, ¿qué permite que los dientes erupcionen, que sean sustituidos cuando son temporales o "de leche" por otros definitivos, dando por cierto mucho trabajo al Ratoncito Pérez, o que ejerzan su maravillosa función durante muchos años, tantos que, bien cuidados, los encuentran mucho tiempo después en Atapuerca, por poner un ejemplo geográfico cercano? La respuesta se llama periodonto.
Esa palabra, que significa "alrededor del diente", incluye a la encía, el tejido blando y generalmente rosa que tú ves, y que de alguna manera cubre las raíces de los dientes que están insertadas en el hueso de los maxilares. Hay otro tejido que conocerás menos: se llama ligamento periodontal. Está situado entre la raíz del diente y el hueso, y es un tejido blando microscópico que permite pequeños movimientos del diente durante la masticación. Si no existiera, seríamos como los rumiantes y masticaríamos de forma horizontal, ya que tienen los dientes "soldados" al hueso. Además, el periodonto sirve para muchas más cosas, entre otras para crear una zona de nutrición y de defensa tremendamente sensible alrededor de los dientes; si has mordido una piedra en un plato de lentejas sabrás bien lo que digo: si no existiera el periodonto, no pararías de morder, y adiós diente.
Los pulmones pueden ocupar un área de 50-70 metros cuadrados (aproximadamente la mitad de una pista de tenis). La encía cubre a los dientes en un área de 75 centímetros cuadrados, más o menos la superficie de una tarjeta de visita. Y sin embargo… ¡los problemas que puede llegar a provocar!

Siendo deseable que esté sano, el periodonto puede enfermar de muchas maneras. Excluyendo por ahora los tumores y otros tipos de patología, lo más frecuente es que se infecte por la acción de unas bacterias que forman lo que habrás oído como placa dental, placa bacteriana, biofilm, etc. Hay muchas bacterias beneficiosas en nuestro organismo. De hecho, un proyecto que se conoce como microbioma humano establece que una persona de setenta kilos de peso puede albergar entre setecientos gramos y dos kilos de bacterias. La boca es una de las residencias más notables para las bacterias en el cuerpo humano, y la placa dental es particularmente importante, ya que permite mantener en un estado de salud a los dientes y a su unión con la encía. De hecho, cuando no se elimina diariamente con los medios que tenemos a nuestro alcance (cepillo dental, pasta dentífrica, seda dental, cepillos interproximales, colutorios, etc.), esta placa se va complicando, ya que las bacterias beneficiosas se van sustituyendo por otras más agresivas. La caries es un ejemplo muy claro: es una infección por bacterias que producen ácidos que desmineralizan el esmalte de los dientes.
¿Y qué sucede con la encía? Al principio todo va bien, protege al diente, está adherida al mismo excepto por un pequeño surco donde se realizan labores microscópicas de defensa fundamentales (es donde notarás que entra un poco la cerda del cepillo dental cuando se usa bien). Su color es rosa y, por encima de todas las cosas, no sangra. No hay mayor "falsa creencia" que haga más daño a la encía de los pacientes; la piel sana no sangra; el ojo sano no sangra. De la misma manera, la encía sana nunca sangra; la frase "me sangra de vez en cuando, pero es normal" es un grave error de educación sanitaria pública. ¿Qué pasa realmente? que con el cepillado irregular o ausente, las bacterias protectoras se van sustituyendo por otras más agresivas. En unas tres semanas la encía se inflama y se desarrolla la gingivitis. Como en cualquier proceso inflamatorio, la encía cambia de forma, color, tamaño, y sangra: lo puede hacer al cepillarnos los dientes, masticar, cuando el dentista nos sonda el tejido, o de forma espontánea. En cualquier caso, el daño está hecho, pero es reversible, y esto es esencial. Si se realizan medidas de higiene adecuadas y el dentista realiza tratamientos muy sencillos, conocidos como limpieza de boca, mantenimiento periodontal, etc, las bacterias patógenas vuelven a ser sustituidas por las "habituales", restableciéndose el equilibrio deseado.
Sin embargo, no siempre es así. Si persisten las condiciones patológicas, la encía se inflama más, comienza a separarse de la raíz del diente (porque se va destruyendo el ligamento periodontal del que te hablábamos), y se forma una bolsa debajo de la encía. ¡Qué más quieren las bacterias agresivas que vivir con poco oxígeno y muchos restos de células muertas! Al final, la infección empieza a destruir el hueso de los maxilares donde están incluidas las raíces de los dientes. Es algo similar a lo que sucede si te dedicas a quitar con el dedo la tierra que rodea una planta. Con el tiempo, va quedando más raíz fuera que dentro del hueso, y el diente se mueve y corre el riesgo de perderse. Los cimientos se están destruyendo y la enfermedad es mucho más grave y compleja: se ha establecido la periodontitis.
Tranquilo, no todo está perdido; la periodontitis tiene muchos grados y está condicionada por factores de riesgo, que ya te comentaremos, lo que hace que sea un proceso que hay que individualizar, pero que tiene tratamiento generalmente sencillo en la mayoría de los casos.
Para terminar por hoy, ¿te parece que esto es un problema para el ser humano? Júzgalo por ti mismo. El mayor estudio realizado en el mundo sobre enfermedades crónicas del ser humano establece que la patología bucodental afecta a ¡tres mil novecientos millones de personas! ¿Sabes cuál es la enfermedad crónica más frecuente del ser humano? La caries dental no tratada, que afecta a dos mil cuatrocientos millones de personas. ¿Y la sexta? La periodontitis avanzada (no incluye los casos moderados, que son mayoría), que afecta a setecientos millones de personas.
En España, sólo hay un cinco por ciento de adultos sanos a nivel periodontal. La periodontitis afecta a más de la tercera parte de los adultos mayores de 35 años. Más de la mitad de los mayores de 55 años tienen periodontitis, siendo la mayor causa de pérdidas dentarias en el adulto. Realmente, esto constituye un problema importante de salud pública.
El próximo día te contaremos cosas recientes que sabemos de la periodontitis, ya que no solo destruye tejidos en la boca, sino que puede afectar a otros organismos del ser humano, influyendo en patologías como la diabetes mellitus, la isquemia cardiovascular o los partos de niños prematuros o con bajo peso al nacer. Por eso empieza a tener sentido que un periodoncista trabaje en un hospital. Gracias.
0 comentarios - 201611oct
¡Escuchemos a los pacientes por puro egoísmo!
Dr. Javier Arias Gallo.
Esta es la historia de cómo conocí una de las herramientas tecnológicas más avanzadas, potentes y útiles de las que se ha valido el ser humano en los últimos 20 años. Todo me lo contó un paciente que tenía una enfermedad rara.
La historia es más o menos así: hace algo menos de 20 años atendí a un paciente con un bulto debajo de la lengua, que abombaba hasta el cuello (a la zona que llamamos submandibular por motivos obvios). El hombre llevaba varios años con esa lesión, que crecía muy poco a poco. Aunque no le producía dolor, el bulto bajo la lengua le hacía tener una calidad de voz algo extraña (los médicos lo llamamos muy expresivamente "voz en patata caliente"). Había consultado ya a varios médicos, y me traía los resultados: una resonancia magnética y una PAAF (el análisis del material obtenido pinchando la lesión). Era bastante evidente que se trataba de una malformación vascular linfática microquística (exacto: contenía pequeños quistes en su interior). Es una lesión poco frecuente, con la que yo estaba bastante familiarizado porque por entonces me interesaba mucho el estudio de las malformaciones vasculares venosas y arteriales, "primas hermanas" de las malformaciones linfáticas. Siendo una lesión benigna, su tratamiento es complicado. Por su forma de manifestarse, como vasos linfáticos que se extienden infiltrando el tejido sano, sin ninguna cápsula fibrosa que separe lo sano de lo malformado, es muy difícil extirpar la lesión completamente sin dañar estructuras sanas. En mi paciente la resección completa habría implicado una mutilación que no estaba justificada precisamente por tratarse de una lesión benigna, cuyas únicas manifestaciones eran el abultamiento y la ligeramente extraña articulación de sonidos. Así que, desde la atalaya de mi conocimiento, situada justo detrás de la mesa de acrílico con desconchones del hospital donde entonces trabajaba, iba a indicarle que aunque pudiéramos intentar hacer una extirpación parcial, tendríamos que valorar la posibilidad de no hacer absolutamente nada.
Cuando me disponía a dar mi veredicto inapelable, el paciente hizo algo poco habitual: me hizo una propuesta de tratamiento. A mí, que me consideraba un conocedor de estas enfermedades, me suplantaba el paciente, al que acababa de conocer, y que por supuesto, no era médico. Fue muy valiente por su parte. Muchos pacientes buscan por su cuenta remedios para sus enfermedades. Pocos tienen la candidez, la sinceridad y el coraje (sí, el coraje), de contárselo a sus médicos. Este paciente me contó dos cosas muy importantes.

Vamos con la primera.
Mientras yo miraba de reojo el reloj y comprobaba que el tiempo que designaba la sanidad pública a vez al paciente "nuevo" había sido ya sobrepasado, mi (ya) amigo me confiaba que había un medicamento elaborado en una universidad japonesa, quizá de Kioto, llamado picibanilo (OK-432 para los íntimos) que, administrado por inyección local en la lesión, la podía reducir de tamaño, o incluso hacerla desaparecer. En fin, no había mucho más que hacer con ese paciente, con una lesión benigna pero molesta. Me pareció que merecía la pena hacer alguna investigación por mi parte. Hice mis deberes; con los métodos de entonces buceé en las revistas especializadas. Busqué en unos libros gordos de tapa blanda que se llamaban index medicus y que se parecían a guías de teléfono con anabolizantes, y trasteé en unos CDs que, organizados por años, tenían los datos básicos de los artículos de las revistas, y que había que meter de uno en uno en el ordenador de la biblioteca. En unos días tenía la información. Aprendí que este medicamento, del que había lógicamente una experiencia limitada, funcionaba mejor en las malformaciones "macroquísticas", así que quizá el fármaco no funcionara tan bien después de todo en mi paciente, con su malformación "microquística". Mi paciente y yo hablamos extensamente de las posibilidades de éxito del tratamiento. Después de poner en la balanza riesgos y beneficios, nos pusimos manos a la obra. Tras unas semanas de burocracia tenía el OK-432 en mi poder.
Sabía que había que hacer varias inyecciones a lo largo de semanas. Sabía que la reducción del tamaño de la lesión tardaba unos meses en manifestarse. Lo que sólo supe tras esos meses fue que el resultado iba a ser tan discreto. Muy discreto. La mejoría fue leve. Muy leve. Para entonces el paciente y yo teníamos confianza el uno en el otro, y creo que incluso él aceptó con más deportividad que yo el resultado final.
Pero en esa primera entrevista, cuando me habló del OK-432, me contó otra cosa. Es la segunda cosa.
Me contó cómo había llegado a obtener esa información sobre una universidad japonesa en la que estaban estudiando un nuevo medicamento para esa enfermedad, rara, no muy agresiva, no dolorosa, con tan poco glamour. Mi amigo, informático de profesión, conocía una herramienta novedosa. Era una página web que buscaba a su vez a otras páginas web (como hacían entonces yahoo o altavista). Pero era diferente a ellas. Al parecer organizaba los resultados de las búsquedas no por el número de veces que la palabra clave aparecía en las webs, sino por la relevancia de cada web en relación con las demás. Me soltó algunos palabros que no entendí, incluido uno llamado "page rank". Por cortesía más que por otra cosa, le pregunté el nombre de la página web. Era un nombre raro, que no le auguraba un futuro muy prometedor. Para poder anotarlo, le pedí que me lo deletreara. Era algo así como g-o-o-g-l-e.
0 comentarios
Las enfermedades de la cara y al cuello son extraordinariamente importantes por afectar a zonas del cuerpo críticas en el día a día de todo ser humano. Comer, masticar, respirar sin dificultad, dormir y descansar, e incluso sonreír son actividades que damos por supuestas pero que pueden verse afectadas gravemente tras traumatismos, tumores, infecciones o por enfermedades congénitas. El cirujano maxilofacial es el especialista central en estas enfermedades. Tanto el punto de vista médico, como el quirúrgico, como la repercusión social y personal de la patología de la cabeza y cuello son importantes para atender y cuidar apropiadamente a nuestros pacientes. Sin olvidar, claro está, a los odontoestomatólogos, periodoncistas, ortodoncistas y odontopediatras con los que trabajamos en estas tareas. En este blog describimos situaciones clínicas, informamos sobre tratamientos, y reflexionamos sobre lo que significa ser médico y cirujano maxilofacial en estos tiempos de cambio y avance continuo. Todo el equipo del Servicio de Cirugía Maxilofacial estaremos encantados de atenderte.
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018
 2.017
2.017
 2.016
2.016
- Sobre una cosa que dijo Felipe González
- Los cirujanos no debemos reducirnos a ser la “FP” de la medicina
- ¿Por qué los libros de Rinoplastia son siempre los más gordos? ¿Y qué tiene que ver el ajedrez con esto?
- Oppenheimer y sus amigos científicos, la recompensa al esfuerzo y la mejora en las técnicas quirúrgicas
- El post que no quería escribir, que me resistía a escribir…y que finalmente escribo
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.

















