Quirónsalud
Blog del Dr. Francois Peinado. Urología. Hospital Universitario Ruber Juan Bravo
- 202617mar
Alargamiento de pene (I parte)
La preocupación por el tamaño de los genitales es una de las consultas más frecuentes en la medicina sexual masculina. A pesar de la vasta cantidad de información y desinformación disponible, el enfoque médico sobre el alargamiento requiere una evaluación rigurosa de lo que es anatómica y fisiológicamente posible. Este artículo desglosa la realidad clínica, psicológica y quirúrgica de los procedimientos de mejora genital.

La percepción del tamaño y el trastorno dismórfico
Desde una perspectiva puramente anatómica y estadística, la inmensa mayoría de los hombres que buscan intervenciones de alargamiento poseen dimensiones que caen perfectamente dentro del rango de la normalidad. Las evaluaciones antropométricas a gran escala, que han recopilado datos de miles de sujetos, establecen que el tamaño promedio de un pene erecto a nivel mundial oscila entre los 13 y 15 centímetros de longitud. Clínicamente, el diagnóstico de un verdadero "micropene" se reserva estrictamente para aquellos casos en los que la longitud máxima estirada o en erección es inferior a 7.5 centímetros. Esta es una condición médica infrecuente que suele estar asociada a deficiencias hormonales o genéticas durante el desarrollo fetal, y afecta a menos del 1% de la población.
Sin embargo, la percepción distorsionada sobre el propio cuerpo ha dado lugar a un aumento alarmante de la ansiedad por el tamaño. Esta insatisfacción constante y angustiante se clasifica a menudo como trastorno dismórfico peneano. En los pacientes que lo padecen, la preocupación es puramente subjetiva; el problema no reside en la anatomía física ni en la funcionalidad del órgano, sino en la salud mental y la autopercepción. Por ello, los protocolos médicos recomiendan encarecidamente que estos pacientes reciban evaluación y apoyo psicológico antes de considerar cualquier tipo de intervención invasiva, dado que la cirugía en estos casos no suele aliviar la insatisfacción subyacente y puede empeorar el cuadro.
Métodos complementarios de alargamiento:
Dentro del ámbito de la medicina basada en la evidencia, existen métodos seguros que ofrecen resultados medibles, aunque siempre dentro de márgenes modestos:
- Pérdida de peso y modificación del estilo de vida: en hombres con sobrepeso u obesidad, el pene puede quedar parcial o totalmente enterrado bajo una gruesa almohadilla de grasa suprapúbica. La reducción drástica de peso corporal o la intervención mediante liposucción o abdominoplastia de esta zona específica no estimula el crecimiento del tejido cavernoso, pero sí "desentierra" la base del órgano. Este abordaje puede revelar hasta 2.5 centímetros de longitud funcional que ya existían, pero permanecían ocultos bajo el panículo adiposo.
- Dispositivos de tracción: basados en el principio clínico de la mecanotransducción (la aplicación de tensión mecánica continua que induce el crecimiento celular y la remodelación de los tejidos), los aparatos de tracción médica (extensores de pene) pueden lograr un aumento real de las dimensiones. Las investigaciones científicas demuestran ganancias que van de 1.5 a 2 centímetros en la longitud estirada. No obstante, este método exige un compromiso extremo, requiriendo un uso meticuloso de varias horas diarias durante un periodo ininterrumpido de al menos seis meses.
Referencias Bibliográficas
- Trost, L. et al. (2024). Cosmetic penile enhancement procedures: An SMSNA position statement. The Journal of Sexual Medicine.
- All Sizes Matter. (2021). Does it really matter? The stats you must know.
- Abu-Ghname, A. et al. (2020). Augmentation Phalloplasty for Acquired Penile Shortening: A Systematic Review of Techniques, Outcomes, Patient Satisfaction, and Limitations.
- Malik, R. (Video educacional). Can Penile Traction Devices Really Make Your Penis Bigger?
- ESSM & IBSA Webinar. (2022). Penile size dissatisfaction from physiology to management.
- Malik, R. (Video educacional). Longer Penis Without Surgery? Tips How to Increase Your Penile Size.
- Directrices científicas sobre el tratamiento del pene oculto/enterrado (Buried Penis) en el paciente prepuberal.
- Moon, D. G., & Kwak, T. I. (2016). Penile Girth Enhancement with Injectable HA Gel. En: Penile Augmentation (Springer).
- Park, J. K., & Shin, Y. S. (2016). Artificial Oil Injection: Complication and Management. En: Penile Augmentation (Springer).
- Chung, W. S., & Kim, J. Y. (2016). Penile Lengthening with Ligament Release and V-Y Advancement Flap. En: Penile Augmentation (Springer).
- Perito, P. (SMSNA Webinar). Penile Augmentation: The Good, the Bad, and the Ugly.
- Dewitte, M. (2024). Penile size dissatisfaction: (going beyond) the role of the mental health professional. The Journal of Sexual Medicine.
- Sharp, G., & Oates, J. (2019). Sociocultural influences on men's penis size perceptions and decisions to undergo penile augmentation.
- Sandoval, M. (2020). Secretos para tener un pene grande: Cómo agrandar el pene permanentemente con los métodos ocultos de la industria.
- 202628ene
Deseo sexual masculino y su trastorno
El deseo sexual masculino es un fenómeno complejo que va mucho más allá de la simple "ganas de sexo". Desde el punto de vista científico, se define como un estado motivacional que impulsa al individuo a buscar y participar en actividades sexuales. Este impulso no surge de manera aislada, sino que integra múltiples dimensiones: la cognitiva (pensamientos, fantasías, imaginación), la neurobiológica (hormonas y neurotransmisores) y la afectiva (estado de ánimo y emociones). Todas ellas confluyen para generar la experiencia subjetiva del deseo sexual.
Aunque el acto sexual suele estar motivado por el vínculo de pareja y la búsqueda de placer, desde una perspectiva evolutiva el deseo sexual cumple una función esencial: permitir la reproducción. En este sentido, el deseo actúa como un proceso intermedio entre la intención y la acción, activando conductas orientadas al encuentro sexual.
El término "libido", de origen freudiano, se utiliza habitualmente como sinónimo de deseo sexual. Sin embargo, en la práctica clínica y científica moderna, el concepto de deseo sexual se entiende como un constructo más amplio que integra tanto estados mentales como correlatos biológicos que inician la conducta sexual.
¿Cuándo hablamos de deseo sexual reducido?
El Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM-5) define el trastorno de deseo sexual hipoactivo masculino (MHSDD) como la presencia persistente o recurrente de una ausencia o marcada reducción de fantasías sexuales y deseo de actividad sexual que genera malestar clínicamente significativo y se mantiene durante al menos seis meses. Además, para establecer este diagnóstico, el cuadro no debe explicarse por otros trastornos mentales, problemas graves de pareja, consumo de fármacos o enfermedades médicas, incluidas las endocrinas. Este punto es clave: el MHSDD "puro" es relativamente infrecuente. En un amplio estudio clínico con más de 3.700 hombres que consultaban por disfunción sexual, aunque el 36 % refería bajo deseo sexual, solo el 14 % cumplía criterios de MHSDD aislado. En la mayoría de los casos, el bajo deseo coexistía con disfunción eréctil o trastornos eyaculatorios.
Por este motivo, una definición más pragmática, propuesta por la Cuarta Consulta Internacional en Medicina Sexual, describe el deseo sexual hipoactivo simplemente como una deficiencia persistente o recurrente de pensamientos, fantasías o deseo sexual, sin imponer criterios tan restrictivos. Esta definición resulta más útil en la práctica clínica diaria.
¿Con qué frecuencia se reduce el deseo sexual en el hombre?
Los datos epidemiológicos muestran que el deseo sexual reducido es relativamente frecuente, especialmente con el envejecimiento. El European Male Ageing Study (EMAS), que incluyó a más de 3.300 hombres entre 40 y 79 años, reveló que aproximadamente uno de cada seis hombres presenta alguna forma de disminución del deseo sexual.
Un hallazgo relevante de este estudio es que el descenso del deseo sexual muestra una clara relación con la edad, pero no con la mayoría de las enfermedades orgánicas. Solo el 1 % de los hombres más jóvenes (40–49 años) refería no pensar nunca en sexo, frente al 20 % en el grupo de mayor edad. Sin embargo, la frecuencia del pensamiento sexual no se vio afectada por enfermedades metabólicas, cardiovasculares o urológicas, sino que se asoció de forma significativa a factores psicológicos, especialmente la depresión. Este dato desmonta una idea muy extendida: el bajo deseo sexual masculino no es, en la mayoría de los casos, una consecuencia directa de enfermedades físicas, sino que responde a una interacción compleja entre cerebro, emociones y biología.
¿Cómo se genera el deseo sexual masculino? Bases neurobiológicas
La fisiopatología del deseo sexual masculino ha sido ampliamente estudiada, primero en modelos animales y posteriormente extrapolada al ser humano. Estos estudios han permitido identificar redes neuronales específicas implicadas en la motivación sexual.
En términos generales, los estímulos sexuales activan circuitos cerebrales que incluyen la amígdala, el hipocampo, el núcleo accumbens, el área tegmental ventral y la corteza prefrontal. Estas estructuras participan en la evaluación emocional del estímulo, la asignación de valor (recompensa) y la integración cognitiva del deseo. Los estudios de neuroimagen funcional en humanos han confirmado que el deseo sexual se asocia a la activación de regiones límbicas y corticales relacionadas con la motivación, la emoción y la anticipación del placer. A diferencia del amor romántico, que activa con mayor intensidad circuitos de apego y recompensa duradera, el deseo sexual se relaciona más con la expectativa de experiencias sensoriales placenteras.
Diversos neurotransmisores participan en este proceso. La dopamina desempeña un papel central como modulador de la motivación y la recompensa, mientras que otros sistemas —como la serotonina, la noradrenalina, la oxitocina, los melanocortinos y los opioides endógenos— pueden facilitar o inhibir el deseo sexual. Curiosamente, la manipulación farmacológica de estos sistemas ha demostrado ser más eficaz para inducir pérdida de deseo (por ejemplo, con antidepresivos ISRS) que, para tratarla de forma efectiva, lo que subraya la complejidad del fenómeno.
Neurocircuitos implicados en el deseo sexual

"¿Qué es el deseo sexual masculino?"
- Estado motivacional que impulsa la conducta sexual.
- Integra tres dimensiones:
- Cognitiva: pensamientos y fantasías.
- Neurobiológica: neurotransmisores y hormonas.
- Afectiva: emociones y estado de ánimo.
- No equivale a erección ni a rendimiento sexual
"Deseo sexual reducido: lo que dicen los datos"
- 1 de cada 6 hombres presenta bajo deseo sexual.
- Aumenta con la edad.
- No se asocia directamente a enfermedades físicas.
- Relación clara con factores psicológicos (depresión).
- El deseo sexual hipoactivo "puro" es poco frecuente.
Referencia:
Fifth International Consultation on Sexual Medicine (ICSM 2024) "Definition of normal and reduced sexual desire in the male"
0 comentarios - 202519dic
¿Necesito testosterona? Claves médicas antes de iniciar una terapia hormonal

La terapia con testosterona (TRT, por sus siglas en inglés) se ha convertido en uno de los tratamientos más discutidos en medicina masculina en los últimos años. A medida que los hombres envejecen, es común que los niveles de testosterona disminuyan gradualmente y que aparezcan síntomas como falta de energía, disminución de la libido, cambios de humor o anemia asociada. Sin embargo, iniciar tratamiento hormonal no es una decisión trivial y debe basarse en criterios clínicos sólidos, tanto para maximizar los beneficios como para minimizar los posibles riesgos.
Antes de considerar la TRT, es esencial confirmar que un hombre tenga hipogonadismo clínico: es decir, niveles sanguíneos de testosterona consistentemente bajos acompañados de síntomas claros atribuibles a esa deficiencia. La evidencia actual proviene de revisiones sistemáticas que muestran que, en hombres con deficiencia moderada de testosterona, la terapia puede mejorar la actividad sexual, el deseo, corregir la anemia y ofrecer una leve mejoría en energía, estado de ánimo y movilidad física.
Es importante señalar que no todos los síntomas que un hombre atribuye a "baja testosterona" responderán a la terapia. Por ejemplo, la TRT no ha demostrado beneficio claro en la mejora de la cognición en hombres sin trastornos cognitivos previos, no previene la progresión de la diabetes en personas con prediabetes, ni mejora el control glucémico en quienes ya tienen diabetes establecida.
Un aspecto que preocupa tanto a médicos como a pacientes es la seguridad de la TRT. En el pasado, se creía que la terapia aumentaba el riesgo de eventos cardiovasculares o de cáncer de próstata, pero los datos más recientes son más tranquilizadores. Estudios grandes han mostrado que no hay un aumento significativo en el riesgo de infarto de miocardio ni de accidente cerebrovascular en hombres con enfermedad cardiovascular preexistente tratados con testosterona en comparación con placebo, y no hay evidencia sólida de que la TRT aumente el riesgo de cáncer de próstata.
No obstante, no está exenta de efectos secundarios. Algunos hombres pueden desarrollar eritrocitosis (aumento excesivo de glóbulos rojos), lo que puede elevar el riesgo de eventos trombóticos si no se monitoriza adecuadamente. Otros efectos adversos potenciales incluyen acné, piel grasa, aumento de la presión arterial, retención de líquidos, agrandamiento de las mamas (ginecomastia), cambios en el perfil lipídico y, en casos raros, alteraciones del sueño o exacerbación de apnea del sueño.
Un punto clave es que los beneficios de la TRT varían entre individuos, y su eficacia es mayor cuando existe una deficiencia clara y no simplemente un descenso leve dentro de los límites aceptados de normalidad. Además, los efectos sobre la función eréctil pueden ser modestos; la mejora más consistente se observa sobre el deseo sexual y la energía.
Otra consideración crítica es la supresión del eje hipotálamo-hipófisis-gónadas con el uso de testosterona exógena, lo que puede llevar a reducción de la producción endógena, oligospermia o incluso azoospermia si no se consideran estrategias de preservación de la fertilidad en hombres que desean tener hijos.
En algunos casos, existen alternativas terapéuticas como el uso de moduladores selectivos del receptor de estrógeno (como el clomifeno), que pueden aumentar la producción endógena de testosterona y resultar especialmente útiles en hombres que desean preservar fertilidad. Esto debe evaluarse individualmente con un especialista.
Finalmente, hay un énfasis creciente en que la decisión de iniciar TRT debe tomarse de forma compartida entre médico y paciente, basándose en una evaluación clínica completa, pruebas de laboratorio repetidas en condiciones adecuadas (niveles matinales en ayunas), y una discusión honesta sobre expectativas, posibles beneficios y riesgos a corto y largo plazo.
Referencias:
What Clinicians Need to Know Before Prescribing Testosterone — Medscape, Septiembre 09, 2025.
- 20255nov
Tratamientos no quirúrgicos en la enfermedad de La Peyronie
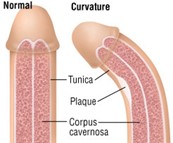
La enfermedad de La Peyronie es una patología relativamente frecuente —afecta entre un 3 y un 10 % de los hombres— y se caracteriza por la aparición de una placa fibrosa en la túnica albugínea del pene. Esto provoca curvatura, acortamiento, dolor e incluso dificultad para mantener relaciones sexuales satisfactorias. Más allá de los problemas físicos, el impacto psicológico puede ser profundo: ansiedad, vergüenza, pérdida de autoestima y problemas de pareja son habituales en quienes la padecen.
El estudio de Hayat y colaboradores, publicado en 2023 en IJIR: Your Sexual Medicine Journal, constituye la revisión más completa hasta la fecha sobre los tratamientos no quirúrgicos de esta enfermedad. Los autores analizaron 41 ensayos clínicos aleatorizados con más de 5.000 artículos revisados inicialmente, evaluando la eficacia de terapias orales, inyecciones intralesionales, tratamientos tópicos, ondas de choque y dispositivos de tracción.
El objetivo era determinar qué opciones médicas pueden realmente mejorar la curvatura del pene, reducir el tamaño de la placa, aliviar el dolor y mejorar la función eréctil.
Terapias orales: resultados inconsistentes
Las terapias orales analizadas (vitamina E, carnitina, colchicina, tamoxifeno, coenzima Q10, POTABA y fármacos inhibidores de la fosfodiesterasa tipo 5) mostraron resultados muy variables y de baja calidad científica. Algunos estudios pequeños sugirieron ligeras mejoras en la curvatura o el tamaño de la placa con vitamina E o coenzima Q10, pero los ensayos de mayor tamaño no confirmaron estos hallazgos. De hecho, los autores concluyen que ningún tratamiento oral puede recomendarse hoy con base en la evidencia disponible.
Inyecciones intralesionales: las que ofrecen mayor respaldo científico
Dentro de los tratamientos no quirúrgicos, las inyecciones intralesionales —es decir, aplicadas directamente en la placa— son las que cuentan con mayor respaldo. En particular, la colagenasa de Clostridium histolyticum (CCH) se mantiene como el tratamiento de referencia aprobado por la FDA para la fase estable de la enfermedad. Los estudios IMPRESS I y II, que incluyeron más de 600 pacientes, mostraron una mejoría media de 16 ° en la curvatura frente a 5 ° en el grupo placebo. Aunque no redujo el tamaño de la placa ni el dolor, sí mejoró de forma discreta la función eréctil y la longitud peneana (unos 4 mm de media).
Otros tratamientos inyectables como el interferón alfa-2B, el verapamilo o el ácido hialurónico mostraron ciertos beneficios, pero con resultados menos consistentes. El interferón mejoró algo la curvatura y el dolor en algunos estudios pequeños, mientras que el ácido hialurónico podría tener un papel interesante en la fase inflamatoria de la enfermedad, aunque se requieren más ensayos.
Terapias físicas y mecánicas: alivio del dolor y discreta mejora funcional
Entre las terapias físicas, la litotricia extracorpórea (ondas de choque) ha sido la más estudiada. Según esta revisión, puede aliviar significativamente el dolor en la fase estable, aunque su impacto sobre la curvatura es limitado y poco predecible.
Los dispositivos de tracción peneana, por su parte, han demostrado mejoras moderadas tanto en la curvatura como en la longitud, especialmente cuando se utilizan de forma constante (al menos 3 horas diarias). Son una opción útil como complemento a otros tratamientos.
La iontoforesis y los geles tópicos de verapamilo o enzimas antioxidantes apenas mostraron resultados clínicamente relevantes.
Conclusión: el futuro del tratamiento médico en Peyronie
La revisión de Hayat et al. deja claro que, en el momento actual, no existe un tratamiento médico universalmente eficaz para todos los pacientes con enfermedad de La Peyronie. Sin embargo, la colagenasa sigue siendo la opción no quirúrgica más sólida para las curvaturas mayores de 30 °, y el ácido hialurónico y la tracción aparecen como líneas prometedoras, sobre todo en fases iniciales.
Los autores subrayan que es necesario desarrollar más ensayos clínicos rigurosos que diferencien bien las fases agudas (inflamatoria) y crónica (fibrosa) de la enfermedad, ya que la respuesta a los tratamientos puede ser muy distinta en cada una.
Unidad de referencia
Si padeces la enfermedad de La Peyronie o alguna alteración del pene y deseas una valoración en una unidad de referencia especializada, puede contactar con nosotros dado que nuestra unidad se dedica en exclusiva al diagnóstico y tratamiento integral de la enfermedad de La Peyronie y otras patologías del pene en doctorpeinado.com .
Referencia:
IJIR: Your Sexual Medicine Journal (2023; 35:523–532) por Hayat et al., titulada "A systematic review of non-surgical management in Peyronie’s disease" (DOI: 10.1038/s41443-022-00633-w
 )
) - 202523sep
Cirugía reconstructiva de pene
En el artículo "The evolution of penile reconstructive techniques in urology" publicado en IJIR: Your Sexual Medicine Journal en 2025, Mehmet Hamza Gultekin y colaboradores exploran cómo la cirugía reconstructiva del pene ha avanzado a lo largo de la historia y cuáles son las innovaciones que hoy marcan la diferencia en la calidad de vida de los pacientes.

La necesidad de estas intervenciones va más allá de la estética. Se trata de restaurar funciones vitales como la micción y la actividad sexual, y de ofrecer soluciones a hombres con malformaciones congénitas, lesiones traumáticas, cáncer de pene, enfermedad de Peyronie, problemas derivados de la obesidad o situaciones de incongruencia de género.
Los orígenes se remontan a la Antigüedad, con médicos griegos que ya trataban problemas como la fimosis. Sin embargo, fue a finales del siglo XIX y principios del XX cuando comenzaron los grandes avances gracias a pioneros como Gillies, Nesbit o Chang, que abrieron el camino hacia técnicas modernas de reconstrucción. Hoy en día, además del perfeccionamiento quirúrgico, se incorporan criterios psicológicos y éticos, sobre todo en procedimientos como el alargamiento o el engrosamiento, donde es clave descartar trastornos de la imagen corporal para garantizar que el paciente se beneficie realmente de la cirugía.
Uno de los grandes progresos ha sido el desarrollo de nuevos materiales de injerto. Antiguamente solo se contaba con opciones sintéticas, que a menudo producían rechazo, infección o cicatrices excesivas. Con el tiempo se introdujeron tejidos del propio paciente, como mucosa oral o vena safena, y más recientemente matrices acelulares o tejidos derivados de animales, tratados para mejorar la integración y reducir el riesgo de rechazo. Esto ha permitido que las reconstrucciones sean más seguras, naturales y funcionales.
En la corrección de la curvatura peneana (frecuente en la enfermedad de Peyronie), la evolución ha sido notable. Desde las primeras operaciones del siglo XIX hasta el famoso procedimiento de Nesbit en 1965, la meta siempre ha sido enderezar el pene con el menor riesgo posible de acortamiento o disfunción eréctil. Hoy existen técnicas menos invasivas, plicaturas simples, injertos que preservan longitud y, en casos seleccionados, tratamientos no quirúrgicos como la colagenasa o el uso de tracción y vacío. Incluso se vislumbran terapias regenerativas con células madre.
La faloplastia, es decir, la creación de un pene nuevo cuando no existe o debe ser reemplazado, ha tenido quizás el desarrollo más espectacular. De los primeros injertos cutáneos enrollados que apenas lograban un aspecto externo, se pasó en los años 80 al uso de microcirugía con colgajos libres, en especial el antebrazo radial. Con estas técnicas se consigue un pene con sensibilidad, apariencia realista, posibilidad de orinar de pie e incluso rigidez suficiente mediante la colocación de prótesis. Hoy se investigan nuevos colgajos, impresión 3D y hasta la ingeniería tisular para fabricar tejidos a medida.
En el caso del cáncer de pene, la tendencia actual es clara: conservar al máximo el órgano. Si antes la amputación parcial o total era habitual, ahora se sabe que basta con márgenes de seguridad mucho más pequeños, lo que permite preservar la función sexual y urinaria sin aumentar el riesgo oncológico. Se utilizan injertos cutáneos y, en un futuro próximo, técnicas con láser o robótica que mejorarán la precisión.
Otro campo en auge es la cirugía del pene enterrado adquirido en adultos, un problema cada vez más frecuente por la obesidad. Antes era poco reconocido, pero hoy se sabe que causa graves dificultades físicas y psicológicas. Las técnicas actuales combinan liposucción, resección de piel, injertos y reconstrucciones ligamentosas, con resultados cada vez más satisfactorios.
Un aspecto menos visible, pero fundamental, es el papel de las técnicas de imagen, especialmente la resonancia magnética, que permite planificar mejor las cirugías y detectar complicaciones en prótesis, traumatismos o fibrosis. En un futuro cercano se habla de incorporar realidad aumentada y algoritmos de inteligencia artificial para guiar al cirujano en tiempo real.
En conclusión, la cirugía reconstructiva del pene ha dejado de ser experimental para convertirse en un campo sofisticado, con opciones personalizadas para cada necesidad. La combinación de microcirugía, biomateriales avanzados, prótesis y, pronto, la bioingeniería, ofrece una esperanza creciente a quienes enfrentan problemas que afectan no solo a su salud física, sino también a su autoestima, su sexualidad y su calidad de vida.
Referencia:
Gultekin MH, Al-Mitwalli A, Lee WG, Ralph D. The evolution of penile reconstructive techniques in urology. IJIR: Your Sexual Medicine Journal. 2025. https://doi.org/10.1038/s41443-025-01141-3
Blog especializado en el tratamiento de los problemas de próstata y salud sexual del varón.
 2.026
2.026
 2.025
2.025
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018
 2.017
2.017
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.