Quirónsalud
Blog de la Dra. Irene Rubio Bollinger. Experta en Sueño. Hospital Quirónsalud Sur
- 202626ene
¿Está aumentando el uso de melatonina en niños y adolescentes?

Los problemas de sueño son cada más frecuentes en la población infantil y juvenil. Cada vez mas padres acuden con sus hijos pequeños o adolescentes con problemas para dormir a mi consulta. Muchos de estos problemas conllevan una alteración emocional, del desarrollo cognitivo y afectan a otras áreas de salud como alimentación y ejercicio físico afectando de manera global a la persona.
Muchos padres me refieren que tratan de solucionar estos problemas de manera rápida con suplementos de melatonina que tanto se anuncian en muchos ámbitos como una solución ideal, rápida y efectiva en cualquier situación de mal descanso de sus hijos, pero sin saber que el uso de melatonina en esta población en realidad debe estar muy restringida a casos muy concretos y por indicación médica.
Estos suplementos se han hecho populares también debido a la facilidad de adquirirlas en casi cualquier sitio, a la publicidad "atractiva" y "engañosa", un precio asequible y con una percepción generalizada de que son buenas para la salud sin implicar efectos secundarios y sin contraindicaciones; siendo erróneamente interpretadas como una alternativa más "natural" y segura frente a los fármacos.
La melatonina es una hormona que influencia el ritmo de sueño y vigilia, pero también influye en el sistema inmune, metabólico y sistema reproductivo del organismo, es decir tiene un papel importante en muchos procesos importantes del organismo.
Los estudios sobre el uso de melatonina en edad pediátrica son dispares y se han hecho sobre un tiempo limitado de uso y mayoritariamente en pacientes con patologías concretas.
Por eso es importante evaluar la seguridad, eficacia y el uso apropiado de la melatonina en niños y adolescentes.
Un ultimo estudio del 2025 revela que no hay evidencia clínica de la efectividad del uso de melatonina en estos grupos, de su margen de seguridad y la inconcreción de poder establecer patrones de uso claros.
Encuentran una brecha entre el consumo indiscriminado y los datos de los efectos a largo plazo planteando dudas acerca de su uso inapropiado, la variabilidad de los productos ofertados y la ausencia de una regulación adecuada de suplementos de melatonina para niños.
Si está comprobado su uso en niños con TEA y TDAH, casos en los cuales la melatonina reduce el tiempo hasta que se quedan dormidos y el aumento el tiempo total de sueño.
En niños sanos no queda nada claro sus efectos a largo plazo y su influencia en la pubertad, sistema inmune y metabolismo, así como su desarrollo neurológico.
Estos suplementos muestran al analizarse una discrepancia grande en la dosis real que contienen de melatonina, así como la falta de información del contenido de otras sustancias no referidas como la serotonina.
Incluso se han dado casos relacionados con ingesta excesiva accidental debido a su formulación en gominolas que pueden inducir a una ingesta sin control de la dosis.
La melatonina no es un principio carente de efectos secundarios para la salud y por eso debe ser indicada por profesionales cualificados y consultar en unidades de sueño con especialistas en la materia.
En edad pediátrica y en adolescentes debe valorarse siempre primero al paciente con una historia clínica exhaustiva para identificar la raíz del problema e instaurar pautas conductuales y realizar pruebas de sueño si el caso lo indicara.
La melatonina no es un suplemento, es una hormona biológicamente activa debiendo valorar siempre acciones no farmacológicas en primer lugar para conseguir un sueño saludable.
Todas estas pautas deben ser instauradas en primera instancia en estos grupos.
Se deben valorar intervenciones conductuales principalmente en los problemas de sueño en niños y adolescentes sobre todo en referencia a rutinas de horarios, disminución de exposición a pantallas y ajustes según la necesidad por edad y ajustes a condicionantes sociales como los horarios de entrada en centro escolar/universidad/trabajo. Todas ellas son las actuaciones indicadas en primera instancia.
Además, el uso de melatonina implica que se administre la mínima dosis necesaria para el efecto deseado y la menor duración posible y sobre todo bajo supervisión médica. Se trata de tomar las medias necesarias para un uso de melatonina sin riesgos en estos grupos.
0 comentarios - 202421nov
La prueba para diagnosticar la apnea obstructiva del sueño (AOS): la polisomnografía
El sueño es una función biológica esencial para la vida. Lograr un sueño reparador es fundamental para nuestra salud.
La apnea obstructiva del sueño es una de las patologías del sueño más prevalentes en la población general. Las patologías respiratorias del sueño incluyen la apnea del sueño, la hipoventilación asociada al sueño y alteraciones respiratorias nocturnas asociadas a patologías crónicas respiratorias como la EPOC o el asma. La AOS tiene una prevalencia de más de un 10% en la población general.

Todas estas patologías respiratorias y en especial la apnea del sueño requieren de un diagnóstico clínico y de realización de pruebas: la video-polisomnografía. Esta patología es una de las patologías más frecuentes que diagnosticamos los neurofisiólogos en la Unidad del Sueño.
La apnea del sueño se caracteriza por un aumento significativo de episodios intermitentes de interrupción total o parcial del flujo respiratorio durante el sueño. Estos episodios se acompañan de una disminución de la saturación de oxigeno en sangre que acaban por producir unos alertamientos momentáneos que van fragmentando el sueño a lo largo de la noche.
Estos pacientes suelen presentar síntomas como ronquido fuerte, paradas respiratorias y una somnolencia diurna marcada. Algunos pacientes pueden referir únicamente una roncopatía importante o un sueño fragmentado y poco reparador ya que la mayoría de las veces no son conscientes de que padecen de apnea del sueño.
Los factores de riesgo para padecer de esta enfermedad son: tener edad avanzada, ser varón, el sobrepeso, antecedentes familiares de AOS, alteraciones cráneo faciales, ser fumador, beber alcohol, hipertensión, ictus, dislipemia, diabetes e hipotiroidismo entre otros.
Muchos de los pacientes que vemos los neurofisiólogos en las Unidades de Sueño son pacientes con apnea del sueño. A estos pacientes les realizamos una historia clínica completa, un examen físico y cuestionarios, así como una video polisomnografía en nuestro centro al cual tienen que venir una sola noche a realizarse la prueba.
La historia clínica debe incluir preguntas sobre otras patologías que muy frecuentemente se dan en pacientes con apneas: el sobrepeso, alteraciones anatómicas de vía aérea superior, alteraciones cardiovasculares y metabólicas. También debemos investigar sobre síntomas concomitantes de insomnio, parasomnias, pesadillas o síndrome de piernas inquietas y bruxismo que con frecuencia acompañan a esta patología.
La prueba indicada y más completa para el diagnóstico de esta patología es la polisomnografía. Aunque el paciente debe pasar una noche en nuestra unidad de sueño para monitorearlo es la prueba más fidedigna y más completa, es considerada la prueba "estándar de oro" o "prueba de referencia", ya que es la prueba que permite la máxima certeza de diagnóstico.
Nuestro personal auxiliar experimentado y formado coloca al paciente una serie de sensores para valorar diversos parámetros biológicos: la estructura del sueño a través de un electroencefalograma, electro-oculograma, electromiograma, electrocardiograma, flujo de aire, esfuerzo respiratorio, saturación de oxígeno y todo esto con grabación de video al mismo tiempo. La polisomnografía no es una prueba invasiva y nos va a permitir realizar un diagnóstico de certeza ya que permite caracterizar de forma detallada las pausas respiratorias, la etapa del sueño en la que se producen , establecer su duración y la desaturación de oxígeno que generan estas pausas identificando si esas pausas producen alertamientos y fragmentan el sueño; determinar si hay arritmias durante estos episodios, así como si hay hipoventilación u otros hallazgos u otras patologías del sueño concomitantes. De esta forma podremos implementar la mejor estrategia de tratamiento.
Al ser el AOS una enfermedad tan prevalente en la población y no tener algunos centros posibilidad de disponer de unidades de sueño especializadas con la posibilidad de realización de polisomnografías se indica al paciente la realización de una poligrafía respiratoria domiciliaria. Hay que matizar que esta prueba es un abordaje simplificado de diagnóstico de esta patología, obviando por tanto mucha de la información que se obtiene con la prueba de video- polisomnografía en el centro hospitalario. Aparentemente puede resultar "más cómodo" para el paciente realizar una prueba en casa con muchos menos cables o sensores y en un ambiente más familiar, pero la falta de supervisión puede dar lugar a muchos errores técnicos de recogida de datos, la falta de registro de otras variables como el sueño no permitirá un análisis más completo y la falta de video no permite analizar la postura del paciente u otros eventos importantes de dicha patología y otras concomitantes.
Por lo tanto, lo más recomendable ante la sospecha de apnea del sueño es acudir en la medida de lo posible a una unidad de sueño para su valoración, correcto diagnóstico y tratamiento.
- 20234abr
La relación entre el sueño y la microbiota
La microbiota de nuestro intestino controla muchos aspectos de nuestro metabolismo: desde nuestro apetito hasta el sistema inmune. Se está demostrando que estos procesos también impactan sobre nuestro sueño. Cuidar la flora intestinal puede ayudarnos a descansar mejor. E igualmente cuidando nuestro sueño podremos evitar alteraciones de nuestro sistema digestivo.
La alteración de la microbiota se ha asociado a cáncer de colon, obesidad, problemas cardiovasculares, diabetes y otros. Ahora también los estudios muestran que alteraciones de la microbiota alteran nuestro sueño. Una alteración de la flora intestinal puede darse por ejemplo por un tratamiento antibiótico. Además de notar una alteración de la digestión también podemos notar alteraciones del sueño durante ese tiempo. En muchos casos podemos notar noches de insomnio. Y es que el antibiótico suele acabar con gérmenes saprofitos de nuestro intestino; este microbioma natural nos ayuda a digerir el alimento, regular el sistema inmune y generar vitaminas como la B12. Su alteración parece impactar también en nuestro sueño.
Se ha observado en modelos animales que una microbiota más pobre y menos diversa reduce la duración y la calidad del sueño. Pero de igual modo se ha observado que una mala higiene del sueño y una alteración de los ritmos circadianos de sueño-vigilia provocan una alteración de la microbiota intestinal conocida como disbiosis. Estas alteraciones intestinales suelen verse con frecuencia en trabajadores a turnos nocturnos o personas que se exponen con frecuencia a viajes transoceánicos cambiando constantemente el ciclo sueño -vigilia.
Lo que parece claro es que la relación es bidireccional. Aun así, los mecanismos subyacentes están todavía en estudio.
Por ejemplo, se ha visto que la alteración del sueño produce una disminución en la sensibilidad a la insulina y esto puede influir en un aumento de peso y obesidad.
Lo que comemos se transforma en metabolitos que entran en nuestro torrente circulatorio y ello en nuestro cerebro. Los alimentos se transforman en una parte en ácidos grados de cadena corta, acetato y butirato que tienen un papel importante en el metabolismo. Niveles elevados de butirato parecen mejorar el sueño aumentando algunas fases de sueño y mejorando el descanso.
De manera directa también esta microbiota altera el nervio vago (sistema nervioso parasimpático) que regula el estado de ánimo, el comportamiento, la digestión y la respuesta inmune.
La serotonina es un neurotransmisor asociado con frecuencia con nuestra salud mental. Se ha observado que hay muchos receptores de serotonina en el intestino, de hecho el 95% de la serotonina se produce en el intestino y participa en los intercambios entre el cerebro e intestino a través del nervio vago.
Se ha visto que algunas enfermedades neurológicas surgen con el tiempo a raíz de enfermedades del intestino como por ejemplo la enfermedad inflamatoria intestinal, la enfermedad de Crohn o la colitis ulcerosa y que en ocasiones comienzan con una alteración del sueño conocida como trastorno de conducta del sueño REM.
Este campo por tanto supone un área importante de investigación para ir aclarando la relación del sueño con nuestra microbiota y poder así plantear tratamientos preventivos de cara a mejorar la calidad de ambos y prevenir enfermedades.
- 202218may
USO UNA CPAP PARA DORMIR… ¡PERO SIGO DESCANSANDO MAL!
La CPAP, es decir las siglas que hacen referencia al dispositivo que insufla aire a presión positiva continua en la vía aérea para tratar el síndrome de apnea -hipopnea del sueño, constituye el tratamiento indicado cuando este problema (Apnea Obstructiva del Sueño) tiene un grado moderado a importante.
Se trata así de mejorar la somnolencia diurna, la función cognitiva, el estado de ánimo y el descanso nocturno de la persona que lo utiliza.
Pero, hay un porcentaje no desdeñable de pacientes que continúan sintiéndose cansados durante el día, refieren múltiples despertares o mal descanso nocturno por problemas que presentan con el uso de la CPAP.
En estos casos es recomendable rehacer la historia clínica en la consulta de sueño, confirmar el diagnostico de AOS (Apnea obstructiva del sueño), comprobar el grado de cumplimiento del tratamiento por parte del paciente, así como descartar trastornos de sueño asociados como una pobre higiene del sueño, depresión, hipersomnia idiopática o incluso una narcolepsia.
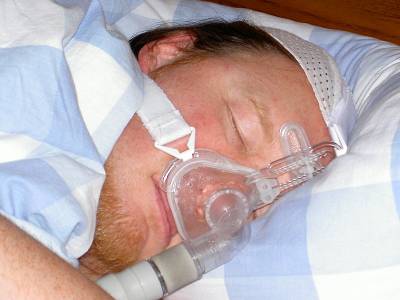
Si lo vemos necesario se repetirá el estudio polisomnográfico incluso con lo que llamamos titulación de la CPAP para comprobar que la presión que tiene marcada el paciente en su CPAP es la correcta con la eliminación nocturna de todos los eventos obstructivos respiratorios.
Aun así, parece que hay factores no directamente relacionados con la CPAP que pudieran perpetuar la somnolencia en el paciente.
Parece ser que los estados de bajada de oxigeno en sangre por la noche o hipoxia de manera crónica debida a las apneas/hipopneas podría deteriorar las estructuras cerebrales que luego deben mantenernos alerta durante el día.
También es necesario revisar la medicación que está tomando el paciente, ya que podría ser ésta la causa de que persista el cansancio o la somnolencia diurna, dado que algunos de esos fármacos son sedantes y producen somnolencia residual diurna.
Debemos saber que "la somnolencia diurna en la AOS no es producida solo por las apneas".
Y, es que, se suele considerar que las apneas nocturnas son la única causa de somnolencia, ya que interrumpen el sueño y lo fragmentan, pero esto en la práctica no es así. De hecho, no hay una relación tan proporcional entre el índice de apneas y la intensidad de la somnolencia.
Hay otros aspectos que influyen en la somnolencia diurna, como la obesidad y el ronquido. Se asocian a la somnolencia diurna al margen del índice de alteración respiratoria. Además, la somnolencia debida a privación de sueño por falta de horas dedicadas al sueño podría inducirnos a creer en un mal uso o adaptación a la CPAP cuando en realidad detrás hay una mala higiene del sueño.
Igualmente, en pacientes depresivos, la queja de somnolencia persistente después de comenzar con CPAP, podría deberse más bien a que continúan con una falta de mejoría del estado anímico después del tratamiento y lo confundan con cansancio o somnolencia.
Por otro lado, el paciente puede presentar problemas frecuentes al inicio o durante el sueño que se asocian al uso de la CPAP como sequedad ocular, congestión nasal, fugas de aire, intolerancia al ruido de la máquina, irritación cutánea por la mascarilla facial o sensación de recibir demasiado aire.
El tamaño o forma inadecuada de la mascarilla de CPAP puede provocar problemas de fugas, dolor facial o incluso heridas. Cada persona necesita una mascarilla facial adecuada a su morfología facial, teniendo en cuenta también si hay algún problema de obstrucción nasal o alteración dentofacial.
Por ello hay mascarillas nasales y otras nasobucales en función de la necesidad de cada persona.
No todos los pacientes se acostumbran fácilmente a usar el dispositivo toda la noche, lo que puede provocar que en mitad de la noche prescindan de ello o su uso se convierta en esporádico. De hecho, es recomendable usarlo todas las noches, inclusive en siestas.
Otra de las cosas que puede ocurrir es una dificultad para tolerar el aire forzado. Para minimizar esta molestia hay dos alternativas: poner una rampa inicial de presión en la maquina para que su aumento sea gradual o las Auto CPAP que regulan la presión a lo largo de la noche de manera automática en función de las necesidades a lo largo de la noche.
Sentir la nariz seca o tapada no es infrecuente. Para mitigar esto pueden usarse CPAP con humidificador, o usar un aerosol de solución salina nasal a la hora de acostarse, también puede aliviar esta sensación.
Sentir cierta claustrofobia con la mascarilla facial. Para acostumbrarse a la mascarilla nasal puede usarse al principio mientras está despierto y cuando se haya acostumbrado a la sensación puede comenzar a usarla de noche. Los ejercicios de relajación muscular progresiva pueden ayudar a reducir la ansiedad que puede producirse con el uso de la CPAP.
Podemos encontrarnos con problemas de fugas, irritación de la piel o úlceras por presión.
Los problemas de fugas indican un mal ajuste o tamaño de la mascarilla. El aire puede provocar incluso que los ojos lagrimeen o se sequen.
Dificultad para conciliar el sueño. Esto puede mitigarse con una CPAP con rampa, o Autocpap. Seguir buenos hábitos y prescindir de cafeína y alcohol antes de acostarse, realizar una rutina relajante previa a dormir también ayuda.
La sensación de boca seca porque se duerma con la boca abierta puede mejorarse con una correa que mantenga boca cerrada o con el uso de mascarilla nasobucal con humidifcador.
El ruido de algunas CPAP más antiguas puede ser molesto e interrumpir el sueño. En general las máquinas más modernas son silenciosas y debe verificarse que el filtro está limpio y desbloqueado. Alejar la CPAP del lado de la cama para alejar el ruido o usar tapones puede ser de ayuda.
En resumen, en el tratamiento con CPAP el diagnóstico correcto junto con el tiempo y la paciencia son las claves del éxito para el paciente.
Blog acerca de buenos hábitos a la hora de ir a dormir, higiene del sueño, consejos para dormir mejor, tratamientos del insomnio y otras patologías relacionadas con el sueño.
Es importante aclarar que se trata de un Blog informativo que en ningún caso puede sustituir a una consulta médica ni dar solución a casos concretos, para cuya resolución debe solicitarse cita con un especialista.
 2.026
2.026
 2.025
2.025
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.






















