Quirónsalud
Blog del servicio de Urología del Hospital Universitario Fundación Jiménez Díaz
- 202516ene
Infección urinaria (ITU) en el anciano (Parte I)
A lo largo de este blog, y con varios posts, te hemos familiarizado con la infección de orina (ITU). Te hemos contado qué es, cómo se produce y cuáles son los síntomas. También hemos comentado consejos para su prevención e incluso te hemos contado que existen vacunas frente a la infección urinaria.
Como de esto ya hace un tiempo, queremos hacer un breve resumen a modo de recordatorio.Las infecciones de orina no suelen tener consecuencias graves para la salud, aunque constituyen una auténtica pesadilla para el bienestar de millones de mujeres. Son ellas las que lo sufre con más frecuencia, puesto que cualquier mujer en algún momento de su vida puede tener algún episodio.
Se estima que 1 de cada 4 mujeres tiene infecciones de orina de repetición, es decir aquella que aparece al poco tiempo de haber padecido una crisis. En las mujeres, son las relaciones sexuales, el elemento favorecedor de la infección urinaria, no por la propia actividad sexual en sí, sino porque el masaje uretral, favorecido en el coito, puede facilitar la ascensión de bacterias hasta la vejiga. Las mujeres sexualmente activas son mucho más proclives a padecerlas. El riesgo aumenta con la frecuencia y con los repetidos cambios de pareja.
Aunque como contábamos en nuestro post "lo que debo saber si la infección urinaria se repite", existen otras muchas otras razones por las que puedes padecer infecciones de orina.
Consúltalo o repásalo, te vendrá muy bien para poder entender y cuidarte. Mucho de lo que sucede depende de ti.
¿Por qué es frecuente la infección de orina en ancianos?
El desarrollo de la infección de orina en varones aumenta a partir de los 50 años, relacionada con cambios fisiológicos provocados por el envejecimiento, en la mayor parte de los casos a una patología prostática como es el agrandamiento de la próstata, el estrechamiento anormal de la uretra y los cálculos renales.
Con la edad, la actividad bactericida de las secreciones prostáticas está disminuida, de la misma manera que la actividad antibacteriana de la orina se reduce, mientras que, por otro lado, las bacterias responsables de la infección de orina (como Escherichia coli) puede tener una mayor capacidad de adherencia al urotelio.
Por otra parte, los ancianos apenas tienen sed y beben muy poco, causando una disminución en la producción de orina, del volumen urinario o ésta está muy concentrada.
Con la menopausia en la mujer se produce una disminución del nivel de estrógenos además de aumentar el pH vaginal debido a la ausencia de lactobacilos. Esto favorece la colonización de la vagina y el periné por Escherichia coli y otros enteropatógenos (bacterias venidas del tracto intestinal).
Además, en muchas mujeres se produce un vaciado incompleto de la vejiga después de cada micción, consecuencia de una mala dinámica miccional o la existencia de prolapso, lo que favorece la proliferación de gérmenes en esa orina residual después de cada micción.
Por otra parte, la comorbilidad es el principal factor predisponente para la bacteriuria (existencia de bacterias en orina) en el anciano. Las patologías más frecuentemente asociadas son enfermedades neurológicas (como la enfermedad de Parkinson o el Alzheimer) o enfermedades como la diabetes predisponen a la infección urinaria a través de la neuropatía diabética, la alteración de la función leucocitaria y la microangiopatía diabética, situaciones todas que debilitan las condiciones de defensa de estas personas frente a la existencia de bacterias en orina.¿Cuáles son los síntomas de una infección de orina en el anciano?
Los síntomas más frecuentes de una infección de orina son los siguientes:
• Orinar con mayor frecuencia de lo habitual (polaquiuria)
• Sufrir dolor al orinar o micción ardiente
• Picor al orinar
• Presencia de sangre en la orina (orina rojiza)
• Mal olor en la orina
• Fiebre y/o dolor en la parte alta de la espalda y riñonesEn ocasiones los síntomas de una infección urinaria en el anciano, puede no cursar con ninguno de ellos, pueden ser difíciles de identificar ya que tienen su sistema inmunitario debilitado, presentando síntomas como debilidad general, confusión, náuseas, mareos e incontinencia repentina, que pueden estar relacionados con otros problemas de salud o por lo tanto confundibles. En muchas ocasiones, ni siquiera produce molestias o dolor. Los síntomas pueden quedar enmascarados, especialmente en el caso de las personas mayores que toman con frecuencia anti-inflamatorios.
Hay que tener en cuenta que a medida que se envejece, la respuesta del sistema inmunitario cambia considerablemente. Por ello, lo más fiable es analizar un cambio repentino en el comportamiento del anciano, especialmente en los siguientes aspectos:
• Aparición repentina de incontinencia.
• Confusión del paciente o incapacidad para realizar las tareas que solía hacer bien.
• Pérdida de apetito o pérdida de autonomía
• Somnolencia inexplicable.La aparición de fiebre en una persona mayor puede ser síntoma de una infección grave. Hay que tener en cuenta que la infección de orina produce estrés en el anciano y que, por tanto, puede generar confusión y cambios abruptos en su comportamiento. Si el paciente, además, padece una enfermedad neurológica como Parkinson o Alzheimer, este estrés físico puede agravar aún más su estado de salud.
¿Cómo se trata la infección de orina en los ancianos?
Ante la sospecha de una infección urinaria en el anciano, el diagnóstico debe confirmarse a través del laboratorio, puesto que, con el tratamiento basado únicamente en la sintomatología, la tasa de errores terapéuticos es muy alta.
El tratamiento básico de la infección de orina, tanto en mujeres como en hombres, consiste en la administración de antibióticos. Habitualmente el tratamiento para las mujeres es mucho más corto (entre 5 y 7 días), mientras que en el caso de los hombres puede prolongarse hasta dos o tres semanas. Ello se debe a la diferencia anatómica, más compleja en el hombre, así como a las complicaciones del agrandamiento de la próstata que pueden presentar algunos ancianos.
¿Qué podemos hacer para prevenir la infección de orina en los ancianos?
En este blog vamos a darte una serie de consejos básicos de higiene y alimentación, para prevenir la aparición de las infecciones de orina en ancianos:
• Asegúrate de que la persona mayor beba agua frecuentemente. Beber mucha agua durante todo el día de forma regular, esto facilita la hidratación e impide la proliferación de bacterias. En ocasiones hay que enmascarar esa agua "no apetecible" con cierto sabor a algo que le guste, como sabor a frutas por ejemplo… pero deben de beber.
• En la preparación de las comidas, te recomendamos que la persona mayor siga una dieta lo más saludable posible. Recordemos que la alimentación es especialmente importante en el envejecimiento.
• Preguntarles cada cierto tiempo si tienen ganas de ir al baño, para evitar que retengan/mantengan la orina demasiado tiempo en la vejiga, facilitándoles que vacíen la vejiga con frecuencia. No debemos dejar que la orina se estanque, si no se orina con frecuencia la orina se estanca en la vejiga a 37° y las bacterias permanecen en la uretra favoreciendo la aparición de una infección.
• Mantener siempre el área genital limpia e hidratada. En el caso de las mujeres limpiar la zona vaginal después de tener relaciones sexuales y. Se recomienda limpiarse de delante hacia atrás para evitar que la flora intestinal o posibles bacterias fecales pasen al área periuretral. Evitar lavar en exceso el área genital o usar jabones agresivos, situaciones que pueden provocar lesión o desaparición de los lactobacilos (bacterias buenas que deben de existir en la vagina ya que protegen la llegada o la acción de las enterobacterias).
• Secarse bien la piel después de lavarla o después de cambiar los productos de higiene, ya que las bacterias proliferan más rápidamente en las áreas húmedas.
• En caso de que usen pañal, recordar cambiarlo con frecuencia. Mantener una excelente higiene. Cuando se sufre incontinencia y se usan compresas se recomienda utilizar siempre productos transpirables y de calidad.
• Las personas con problemas de movilidad tienen dificultad para vaciar la vejiga por completo. Esto puede provocar que la orina restante se convierta en caldo de cultivo para las bacterias. Es necesario ayudar a los ancianos a mantener buenos hábitos de higiene, ya que con ello se reduce el riesgo de que sufran una infección.
• Los medicamentos antiinflamatorios pueden aliviar los síntomas típicos de la infección de orina, como el dolor, la fiebre y la inflamación.El paciente anciano institucionalizado debe ser contemplado de manera especial por lo que continuamos en un próximo post.
Bibliografía:
Adela-Emilia Gómez Ayala. Infección urinaria en el anciano. Farmacia hospitalaria 23(4):40-45
Guía de buena práctica en Geriatría. INFECCIONES URINARIASDra. Leticia López Martín
Médico Adjunto. Responsable de la Unidad de Hiperplasia Benigna de Próstata (HBP) e Infección Urinaria
Servicio de Urología
Hospital Universitario Fundación Jiménez Díaz (Madrid)0 comentarios - 20247oct
Me recomiendan colocarme un pesario
El pesario es un dispositivo que utilizamos los médicos para corregir el llamado prolapso de órganos pélvicos (POP). Se coloca en la vagina para dar soporte y recolocar los órganos como el útero, la vejiga o el recto en su situación anatómica original, cuando se han desplazado de su localización natural.
Antes de comenzar a hablar de los pesarios, contaremos lo que es un prolapso de órganos pélvicos (POP).
La vagina es una cavidad cuyas paredes se mantienen firmes gracias a un esqueleto adecuado, una fuerte estructura muscular y unas correctas fascias y ligamentos. Todos estos elementos en su conjunto conforman lo que se conoce coloquialmente como el suelo pélvico. Cuando este suelo pélvico se encuentra debilitado en una o varias de sus zonas, alguno de los órganos adyacentes a la vagina, como son la vejiga, el útero o el recto, pueden protruir hacia la vagina y descender "empujándola". Esto genera un "bulto" que asoma por vagina.
Las pacientes comentan que algo extraño "asoma" por la cavidad vaginal (se lo tocan o incluso lo ven cuando sobresale a través del introito vaginal), y lo pueden referir como molesto. Además, suele acompañarse de síntomas al orinar o al defecar.
Este bulto es lo que médicamente conocemos como prolapso, y según el órgano que esté implicado, podemos hablar de "cistocele" (vejiga), "histerocele" (útero) o "rectocele" (recto). Un caso particular, aunque frecuente, se produce en aquellas pacientes que tras haberles extirpado el útero (histerectomía), se produce el prolapso de la cúpula vaginal. En este caso hablamos de "colpocele" o "enterocele".
¿Qué es un pesario?
Los pesarios son unos anillos de silicona de distintas formas y tamaños, que se introducen en la vagina de las pacientes con un POP para su corrección. Es uno de los tratamientos disponibles para reducir el POP sin cirugía.
Los tamaños de los pesarios habitualmente oscilan entre los 55 y 80mm de diámetro, siendo lo más habitual usar pesarios de 60, 65 o 70mm.
La forma más habitual es la del anillo, pero existen en el mercado diferentes modelos para acoplarse y adaptarse a cada anatomía.
¿Cuándo está indicado colocar un pesario?
El pesario es una opción de tratamiento para aquellas mujeres con un POP que manifiesta los síntomas antes descritos. Es una opción para aquellas mujeres que por su situación clínica no sean candidatas a una cirugía, bien por el riesgo quirúrgico o por su situación de fragilidad. Los síntomas pueden ser muy diversos (urinarios, ginecológicos, sexuales, defecatorios), según se vea afectada la vejiga, el útero, la cúpula vaginal o el recto.
Por tanto, no se recomienda la colocación de un pesario como tratamiento definitivo en:
- Pacientes jóvenes sin otras enfermedades importantes asociadas o que contraindiquen una cirugía.
- Como tratamiento de un rectocele aislado (prolapso del recto sin afectación de otros órganos pélvicos).
- Tampoco se recomienda en pacientes con una vida sexual activa, ya que los pesarios suponen una limitación para ello, aunque hay pacientes que se lo quitan y se lo ponen si lo desean para poder mantener con más libertad una relación sexual.
Señalar de manera muy importante que los prolapsos son una patología benigna, y por tanto es fundamental conocer los intereses, las expectativas de la paciente a la hora de tomar decisiones, ya que, si no se desea una intervención quirúrgica una vez informada de las distintas alternativas, el pesario también puede ser una buena opción de tratamiento.
¿Cómo se coloca un pesario?
Antes de la colocación de un pesario, el urólogo o ginecólogo deberá realizar una exploración física precisa, valorando el tipo y grado de prolapso, inspeccionando la piel genital y la mucosa que recubre a la vagina y al cérvix (cuello uterino) para descartar otras enfermedades asociadas. Con ello determinará y ajustará el tamaño del pesario más oportuno para cada anatomía.
Con ayuda de lubricante, se coloca el pesario en la cavidad vaginal, procedimiento que pudiese ser molesto o incómodo si no se tiene la destreza de colocarlo adecuadamente. Si es la primera vez que se coloca, tras la colocación del mismo, se pide a la paciente habitualmente que camine, suba y baje escaleras, tosa, etc, durante un tiempo mientras permanece en el centro en el que le están atendiendo, con el fin de valorar si la paciente está cómoda con el pesario y que éste no se desplace o se caiga. Si esto ocurriese, es probable que requiera un pesario de un tamaño distinto.
Un aspecto importante a evaluar, en pacientes que tienen un prolapso de la vejiga (cistocele), es ver si después de colocar el pesario se desencadenan pérdidas de orina. Si esto ocurriese, no significa que el pesario esté incorrectamente colocado, casi siempre se trata de que existe una incontinencia urinaria (IU) que el POP mantenía oculta.
Es muy importante conocer esta circunstancia ya que esta IU oculta podría aparecer tras la cirugía en el caso de haberla indicado. Por tanto, en ocasiones, la colocación de un pesario sirve también como test diagnóstico de esta posible IU oculta. Es obvio que cada caso requerirá de una valoración individualizada.
Una vez se comprueba que el pesario está correctamente colocado, habitualmente se mantiene durante 6 meses, momento en el que se recambia por uno nuevo del mismo tamaño. La colocación y recambio de los pesarios suelen ser realizados por urólogos, ginecólogos o personal de enfermería entrenado para tal práctica, como son las matronas o las enfermeras de una Unidad de Uro-Ginecología.
¿Qué problemas puedo tener con el pesario?
Los problemas más frecuentes asociados con el pesario son:
- Dolor o mala tolerancia del pesario: En ocasiones puede ocurrir si se ha desplazado del sitio adecuado o si se han producido heridas en la vagina a consecuencia del mismo. Es posible que lo note más o tenga una sensación molesta en determinadas posturas.
- Sangrado vaginal: Los pesarios podrían producir heridas en la mucosa de la vagina, especialmente en aquellas que sufran mucha atrofia o estén mal lubricadas. Esas heridas pueden ser la causa de dolor y sangrado vaginal. Si esto ocurriese, debe ser valorado por el urólogo o ginecólogo para determinar cómo son esas heridas, y habitualmente retirar el pesario durante algunas semanas para favorecer su cicatrización. Para evitar que esto ocurra, habitualmente se prescriben estrógenos vaginales y lubricantes específicos como medida de prevención.
- Caída del pesario: Es posible que, con algunos esfuerzos bruscos, como la tos o la defecación si hay estreñimiento, el pesario pueda desplazarse y llegar a caerse. Si esto ocurre, deberá de solicitar una valoración en su centro para poder colocar uno nuevo.
Si el pesario se cae con frecuencia, provoca sangrados y/o no se tolera, es probable que no sea una buena candidata a portar un pesario, y se requerirá valorar otras alternativas para corregir el POP.
Dr. Luis Miguel Quintana Franco
Especialista del Servicio de UrologíaUnidad de Urología Funcional, Femenina, Urodinámica y Suelo Pélvico
Hospital Universitario Fundación Jiménez Díaz. Madrid0 comentarios - 202418jun
El tacto rectal, la exploración con la que fácilmente se identifica al urólogo
Con mucha seguridad el tacto rectal (TR) es la exploración física del acto médico que el paciente identifica con la profesión del urólogo.
Y no precisamente lo visualiza como una exploración convencional como puede ser la auscultación cardio-pulmonar, la exploración abdominal, la valoración de las articulaciones, la garganta… sino algo muy diferente: realizar un TR genera preocupación, rechazo, repulsa, intimidación, temor, pudor…
Posiblemente es una de las razones de más peso que impide a los hombres tomar la libre y sana decisión de acudir a la consulta del urólogo como si de cualquier visita al médico se tratase.
¿Qué es el tacto rectal?
El tacto rectal es una parte esencial e importantísima de la exploración urológica. Aunque pueda parecer incómoda e intimidante, la exploración mediante el TR es un estudio diagnóstico de gran valía, ya que detecta en la misma consulta posibles anomalías de la zona explorada, donde se incluyen cambios anatómicos en la próstata, como agrandamiento, inflamación o nódulos.
Si bien sabemos que es motivo de mitos y leyendas, es una exploración fundamental para evaluar la salud de la próstata y detectar posibles problemas existentes en la glándula y zonas vecinas.
¿En qué consiste el TR?
Es una exploración breve que se realiza en pocos segundos.
Consiste en la introducción del dedo índice del explorador (mano dominante), bien enguantado y lubricado por el ano del paciente para palpar las estructuras que se encuentran a su alcance, fundamentalmente la próstata y la parte final del intestino (recto).

La lubricación es fundamental para evitar el roce del dedo de guante, minimizando la incomodidad.
Nada más introducir el dedo en el recto se identifica la próstata, que se encuentra allí mismo. Solo la pared del recto se interpone entre la glándula prostática y el dedo. Esta accesibilidad permite por tanto que sea una glándula fácil de explorar
¿Cómo debe colocarse el paciente para realizar esta exploración?
El paciente debe colocarse sobre una camilla, bien tumbado en posición fetal o bien de pie apoyando los brazos sobre la misma, habiéndose desnudado de cintura para abajo, o habiéndose bajado el pantalón y la ropa interior. Si el paciente está hospitalizado y encamado se puede realizar al abrir y elevar las piernas (flexionando las rodillas) para favorecer la visualización del ano.
El tacto rectal: no tiene efectos adversos: hay que informar al paciente antes de la exploración que la introducción del dedo genera una leve presión en la zona y sensación de ganas de orinar por el suave y discreto masaje prostático que produce la propia palpación prostática. Siempre es recomendable hablar con el urólogo sobre cualquier inquietud o temor antes de la exploración.
El paciente debe de conocer que realizado con suavidad y delicadeza no es un acto doloroso si bien algunos pacientes pueden referir cierta incomodidad.
Hay que tener especial atención cuando exista una patología anal aguda, como lo es una fisura anal, unas hemorroides trombosadas que son muy dolorosas, entre otras circunstancias. A la vez está contraindicado realizarlo en procesos agudos de prostatitis por el riego de movilizar bacterias de este proceso agudo y empeorar la clínica y situación general del paciente.
Conocer también que el TR es una exploración que se realiza no solo en hombres, sino también en las mujeres, en combinación con la exploración vaginal para obtener información de patológicas de la pelvis y el suelo pélvico dentro de los procesos patológicos urológicos, ginecológicos o coloproctológicos.
No deben aparecer complicaciones posteriores a su realización y, tras la realización del mismo, no precisa ningún cuidado posterior.
¿Cuál es la indicación médica y urológica por la que le urólogo realiza un tacto rectal?
El TR forma parte de la exploración física básica en el varón que acude a la consulta de Urología para la valoración de salud prostática. Ayuda a conocer como es la próstata de pacientes con síntomas que sugieran un cambio morfológico y de tamaño de la glándula, como es dificultad para iniciar la micción, sensación de no terminar de orinar, hematuria, goteo al final de la micción o falta de fuerza del chorro de la orina y/o en pacientes que han tenido una retención aguda de orina (RAO). Ayuda a detectar lesiones prostáticas sospechosas de procesos oncológicos
¿Qué información se proporciona explorando la próstata mediante un TR?
1.- Tamaño. La próstata es como una "castaña" de tamaño y diría que casi en forma con un surco que separa ambos lóbulos. Mediante el TR se evalúa si hay un aumento de la consistencia de la próstata o de una porción de ella
Un aumento de tamaño no solo agranda toda la glándula, sino que borra el surco y esto se identifica bien lo que permite determinar si estamos ante una glándula pequeña, moderada, grande que ha borrado el surco o muy grande que no es abarcable con la exploración táctil.
2.- Estructura y consistencia: Superficie y consistencia de la próstata. Una próstata normal tiene una consistencia blanda, pero firme. El urólogo que palpa la superficie de la próstata busca nódulos o irregularidades en la superficie.
Al estudiante le enseñamos que la sensación del TR al tocar la próstata es como el que se siente al tocar la punta de la nariz o la eminencia tenar (zona de la palma de la mano donde empieza el dedo pulgar)
3.- Límites: Bordes de la glándula. El TR permite evaluar los bordes de la próstata. Las alteraciones detectadas en los bordes pueden ser indicativas de problemas.
4.- Sensibilidad que presenta la glándula al ser explorada
Se debe de señalar que la presencia de cáncer en la próstata no siempre se detecta con el TR. Aunque la palpación de la próstata sea normal, no se excluye la posibilidad de un posible foco de cáncer en el interior de la glándula. Existen cánceres que bien por su pequeño tamaño o bien porque se hallan situados en zonas internas no palpables resultan indetectables mediante una exploración digital.
¿Qué alteraciones podemos encontrar con esta exploración?
Las alteraciones que se pueden detectar mediante el TR y que nos pueden hacer sospechar la presencia de un cáncer de próstata son:
- Nódulos o irregularidades en la superficie.
- Aumento de la consistencia en una porción de la próstata o de manera difusa.
- Alteración en los bordes de la glándula.
¡No dejes de tocar! ¡No impidas que te exploren!
No debemos de dejar de realizar esta exploración pro la importancia de sus hallazgos que deben de preceder a cualquier otra exploración complementaria cunado se inicia un estudio de salud urológica.
BIBLIOGRAFÍA
- Gerber G, et al. Evaluation of the urologic patient: history, physical examination and urinanalysis. Campbell-Walsh Urology 11th ed. Philadelphia: Elsevier; 2016, p.11
- Loeb S, et al. Diagnosis and staging of prostate cáncer. Campbell-Walsh Urology 11th ed. Philadelphia: Elsevier; 2016, p.11
- Reynard J et al. Significance and preliminary investigation: digital rectal examination. Oxford Handbook of Urology 4th ed. Oxford University Press; 2019. p.31.
- https://www.contraelcancer.es/es/todo-sobre-cancer/tipos-cancer/cancer-prostata/PSA#:~:text=Las%20alteraciones%20que%20se%20pueden,los%20bordes%20de%20la%20gl%C3%A1ndula.
Dr. J. Maqueda Arellano
Médico Adjunto Servicio de Urologia
H.U Fundación Jimenez Díaz (Madrid)
0 comentarios - 20248abr
Es importante que conozcas que el cáncer de pene está relacionado con...
Posiblemente nunca te hayas planteado que las estructuras del pene un día puedan llegar a malignizarse. Hoy te vamos a contar en este post algunos aspectos de esta enfermedad que es importante conocer, sobre todo en la medida que podamos evitar que la enfermedad aparezca, o al menos poder diagnosticarlo en fases tempranas.
¿Es frecuente el cáncer de pene?
No, no es muy frecuente.
La incidencia de cáncer de pene en Europa es baja, siendo España el país europeo con un mayor número de hombres afectados por esta enfermedad. En nuestro país es de 1 de cada 100.000 hombres.
Aunque es una enfermedad poco común, es importante destacar la importancia de la prevención y el diagnóstico precoz para lograr un tratamiento efectivo.
Y… ¿es un cáncer importante en cuanto a su proceso de malignidad?
Como muchos cánceres, si el diagnóstico es tardío y la enfermedad está avanzada, las probabilidades de curación disminuyen. Lo importante es sospechar de cualquier lesión que aparezca en la zona peneana, desde el meato uretral hasta el pubis, y consultar por ella.
¿Existen factores de riesgo sobre los que puede actuar?
Sí, sí que existen.
Es importante conocer los principales factores de riesgo sobre los que podemos actuar para disminuir las probabilidades de aparición del proceso neoplásico.
- La fimosis: Se conoce como fimosis cuando el prepucio no se puede deslizar y retraer completamente por debajo del glande.
- Esta situación aumenta el riesgo de infecciones crónicas lo que finalmente puede incrementar el riesgo de cáncer de pene.
- Algunos estudios han demostrado que la circuncisión en la infancia se asocia a un menor riesgo de cáncer pene.
- La falta de higiene genital puede llevar a la acumulación de bacterias y virus en el área genital, facilitando así las infecciones persistentes por el virus del papiloma humano (VPH), que se ha relacionado con el cáncer de pene.
- Es importante mantener una buena higiene genital, lavando el área con agua tibia y jabón suave regularmente.
- La infección por VPH: La infección crónica por ciertos tipos de VPH, como el VPH-16 y el VPH-18, aumenta el riesgo de desarrollar cáncer de pene. Esta infección suele transmitirse por contacto sexual.
- Practicar sexo seguro y vacunarse contra el VPH pueden ayudar a reducir el riesgo de desarrollar cáncer de pene.
- La vacuna contra el VPH puede prevenir la infección por los tipos delVPH más comunes relacionados con el cáncer. Hay que recordar que también es eficaz en la prevención del cáncer de cérvix en las mujeres.
- Infecciones de transmisión sexual (ITS): Algunas ITS, como el virus del herpes (HSV-2) y el virus de la inmunodeficiencia humana (VIH), se asocian con un mayor riesgo de cáncer de pene.
- Por este motivo, el cáncer de pene es más frecuente en pacientes con múltiples parejas sexuales.
- Tabaquismo: Fumar aumenta el riesgo de desarrollar varios tipos de cáncer, incluido el cáncer de pene.
- La existencia de lesiones cutáneas previas como el liquen escleroso. Uno de los principales motivos para consultar es identificar lesiones cutáneas que pudiendo ser sospechosas deben de tener un correcto diagnóstico.
Es importante tener en cuenta que la presencia de uno o más de estos factores de riesgo no significa necesariamente que se vaya a desarrollar un cáncer de pene. Sin embargo, es recomendable llevar un estilo de vida saludable y recibir chequeos médicos periódicos para detectar cualquier problema a tiempo, ya que el diagnóstico precoz aumenta las posibilidades de tratamiento y curación.
¿Cuándo sospechar un cáncer de pene?
Esta enfermedad es más frecuente a partir de los 50-60 años.
La manifestación más frecuente de cáncer de pene es la aparición de lesiones cutáneas peneanas. Si bien pueden aparecen en cualquier zona y nivel del pene, lo más frecuente es que aparezcan en el glande y en el prepucio.
Es típica que la lesión tengaforma de "coliflor". En otros casos, especialmente en las fases iniciales de la enfermedad, puede manifestarse como zonas rojizas o un aumento de la consistencia del pene en una zona determinada.
¿Cuáles son los síntomas más frecuentemente que produce el cáncer de pene?
Tras la identificación de la lesión cutánea en alguna zona del pene, puede que no haya ningún otro síntoma asociado, es decir que esta lesión puede ser incluso indolora, no produzca picor, ni sangrado, ni malestar alguno en la zona.
En aquellos pacientes con una fimosis importante, que impida la retracción completa del prepucio, la manifestación inicial puede ser la supuración del mismoa través del mismo, el dolor o el incluso picor del pene. La supuración en estas circunstancias es muy sospechosa.
Junto a la supuración, la inspección oculta debajo de un prepucio que no puede reducirse y la palpación indurada e irregular a través de este prepucio característico son datos de sospechosa que llevarán a una intervención quirúrgica (circuncisión), exploratoria en primer lugar, realizando una biopsia de la lesión subyacente ocultada por la fimosis.
En los casos más avanzados, es decir cuando la enfermedad está loco-regionalmente avanzada, se van a ver afectados los ganglios de la zona inguinal. Se pueden ver, notar o palpar unos bultos en las ingles. Corresponden con ganglios linfáticos aumentados de tamaño. En los casos en los que el tumor este afectando a la uretra (conducto urinario por donde sale la orina al exterior desde la vejiga) pueden aparecer síntomas miccionales en relación con dificultad para orinar.
Ante cualquiera de estas manifestaciones, usted debe acudir al urólogo, quien le realizará una exploración completa y solicitará los estudios de imagen convenientespara un completo diagnóstico de esas lesiones que un día han sido descubiertas en alguna zona de su pene.
En otro post hablaremos del diagnóstico concreto del cáncer de pene, comenzando por una biopsia de la lesión y de los posibles tratamientos que pasaran por la cirugía de la zona afecta.
¡No deje de consultar con su urólogo ante cualquier lesión sospechosa!
Dra. Lidia Coloma Ruíz
Médico Adjunto del Servicio de Urología
Unidad de Cáncer Renal, Pene y Testículo
Hospital Universitario Fundación Jiménez DíazMadrid
1 comentario - 202415feb
¿Qué es la biopsia de próstata y por qué es importante?
Seguro que tienes un amigo, un familiar, o un conocido que te ha contado que tienen que hacerle una biopsia de próstata. Y seguro que como todo lo que suena a "biopsia" has pensado que algo "no bueno" sospecha el urólogo cuando le indica realizarla.
Vamos a contarte que datos de nuestra historia clínica plantea el realizarla. Te explicamos cuándo se indica, los tipos de biopsia de próstata que existen, en qué consiste el procedimiento, cómo se realiza, los beneficios de este estudio y los posibles efectos no deseados o complicaciones que, aunque mínimos, pueden aparecer.
La biopsia de próstata es un procedimiento clave para obtener muestras de tejido de la próstata y que sean sometidas a estudio lo que ayuda a diagnosticar un proceso de enfermedad prostática y a monitorizar diversas condiciones, especialmente el cáncer de próstata.
¿Cuándo se recomienda una biopsia de próstata?
Se recomienda la realización de una biopsia de próstata cuando hay sospecha de cáncer en la glándula, como ocurre en casos de elevación del antígeno prostático específico (PSA) o ante hallazgos anormales en un examen rectal digital (tacto rectal-TR) de la próstata.
Habrás podido escuchar que ante ciertos diagnosticado de un determinado cáncer de próstata (bajo riesgo) al paciente se le ha incluido en un programa de vigilancia activa (VA). La biopsia de próstata forma parte de las actuaciones de seguimiento de este protocolo.
¿Cuáles son los tipos de biopsia de próstata?
Existen varios tipos principales de biopsia de próstata:
- La biopsia transrectal, aquella que se realiza a través del recto y que es guiada por la imagen ecográfica (ultrasonido).
- La biopsia transperineal, aquella en la que se aborda la próstata a través de la piel del periné, que es la zona que se localiza entre el ano y el escroto.
- La biopsia transperineal por fusión o biopsia fusión próstata es cuando la biopsia está guiada por las imágenes de la RNM (Resonancia Nuclear Magnética) que se ha realizado unos días antes. En esta exploración RNM se habrá identificado una zona nodular específica, una "lesión diana", que es donde principalmente ira dirigida la biopsia sin evitar biopsiar el resto de la glándula.
¿Cómo se realiza la biopsia de próstata?
Antes de todo procedimiento de biopsia de próstata el paciente recibe importantes instrucciones para minimizar los riesgos de complicaciones o efectos no deseados, como es:
- acudir en ayunas el día de la biopsia
- realizar una preparación intestinal, con la aplicación de un enema, para asegurar que el recto esté limpio y sin obstáculos.
- administrar antibióticos antes del procedimiento lo que minimiza el riesgo de infección.
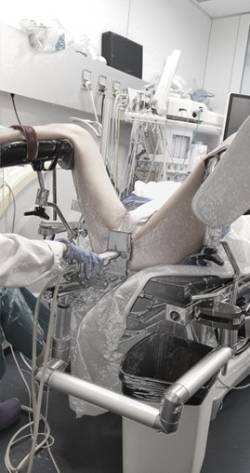
El paciente se colocará en una camilla o mesa de examen, en posición de litotomía, es decir boca arriba (mirando al techo) con las piernas flexionadas y separadas para exponer el área del ano y del periné. La posición de litotomía es similar a la posición ginecológica para las mujeres.
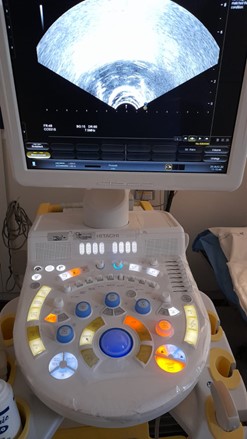
Para la visualización de la próstata el urólogo utiliza un ecógrafo que posee una sonda especial de ultrasonidos que permitirá guiar la realización de la biopsia. Esta sonda ecográfica es un dispositivo delgado, similar a un dedo, que se introduce a través del ano. Proporciona imágenes de la próstata en tiempo real e identifica las áreas que van a ser biopsiadas. Las imágenes de ultrasonido son "fundamentales" para guiar con precisión el procedimiento.
Este procedimiento se realiza bajo anestesia local o sedación
Tras esta exploración inicial de la próstata, y ya comenzando el acto de la biopsia se administrará anestesia local a través de las paredes del recto con el fin de minimizar el posible dolor y/o cierta incomodidad que puede ocurrir durante el procedimiento. De esta manera el paciente está cómodo y tranquilo durante todo el proceso.
En el caso de la biopsia trasperineal también se infiltrará con anestesia local la zona del periné a la vez que el anestesista realiza una sedación profunda lo que facilita la toma de las muestras. Por esta razón, y ante este tipo de sedación, el paciente debe de pasar una consulta preanestésica cuando se indica este tipo de biopsia.
Una vez que el médico ha identificado las áreas de la próstata que necesitan ser biopsiadas, se procede a tomar las muestras de tejido utilizando una aguja especial que se inserta paralela a la sonda ecográfica. Esta aguja atraviesa el recto o periné para llegar hasta la próstata.
De manera protocolizada se toman múltiples muestras, generalmente entre 12 y 18, de diferentes áreas de la próstata. El número de muestras varía según la situación clínica y la orientación del urólogo. En el caso de que la biopsia sea fusión, es decir cuando se unen las imágenes de la RNM realizada días antes), y se ha identificado el "nódulo" se toman unas 3-5 muestras específicas de esta lesión sospechosa e identificada en la RNM.
¿Cómo es la recuperación después de la biopsia de próstata?
Después de tomar las muestras necesarias el proceso se da por concluido con la retirada de la sonda de ultrasonidos.
Es un procedimiento que se realiza con carácter ambulatorio, sin apenas acontecimientos secundarios o no deseados de importancia clínica pero que sí se deben de conocer. Puede haber un ligero malestar en la zona intervenida y, en algunos casos, sangrado rectal. Estas molestias suelen ser leves y desaparecen espontáneamente en pocos días.
¿Cuáles son las posibles complicaciones de la biopsia de próstata?
Aunque es un procedimiento seguro, se debe de conocer que puede haber riesgo de infección, dolor en la zona biopsiada, sangrado con la orina (hematuria), sangrado rectal (rectorragia) o con el semen (hemospermia). Estos síntomas suelen ser leves y desaparecen en pocos días de manera espontánea. Señalar que, el más duradero es la hemospermia que puede mantenerse varias semanas sin suponer ningún riesgo para el paciente.
Si al analizar los especímenes (muestras) obtenidos de la biopsia se describen como insuficientes o no demostrativos, se puede indicar nueva biopsia o requerir pruebas adicionales.
¿Por qué es importante la biopsia de próstata?
La biopsia de la próstata es fundamental para el diagnóstico temprano de enfermedades de la próstata, como es el cáncer. En la mayoría de las ocasiones para descartarlo ante otros indicios de sospecha.
Si tu urólogo te ha recomendado este procedimiento, no te quedes sin la información necesaria ni con preocupaciones no resueltas. Es esencial seguir sus indicaciones y conversar con él.
María Cañadas Granados
Unidad de Cáncer de Próstata
Servicio de UrologíaHospital Universitario Fundación Jiménez Díaz
Madrid
biopsia de próstata - examen rectal digital - tacto rectal-TR - biopsia transrectal - biopsia transperineal - biopsia transperineal - aquella en la que se aborda la próstata a través de la piel del periné - que es la zona que se localiza entre el ano y el escroto. La biopsia transperineal por fusión o biopsia fusión próstata0 comentarios
Desde nuestra formación, conocimientos y experiencia, queremos promover y promocionar la Salud, el bienestar urológico en toda la sociedad. Queremos crear un espacio atractivo, rico y útil donde los temas mas prevalentes, relevantes y de interés popular y poblacional puedan tener la mejor respuesta, una respuesta adecuada y avalada por un equipo de profesionales que vive la Medicina y la Urología con vocación de servicio a los demás
 2.026
2.026
 2.025
2.025
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
- ¿Cómo se trata la patología de la glándula adrenal? Conoce las opciones quirúrgicas
- ¿Qué es la glándula adrenal y por qué es importante para tu salud?
- Docencia en el Servicio de Urología del Hospital Universitario Fundación Jiménez Díaz
- Importancia de la autoexploración testicular: identifica tempranamente pequeñas posibles lesiones, incluido el cáncer de testículo
- Infección urinaria (ITU) en el anciano institucionalizado (Parte II)
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.