Quirónsalud
Blog del Dr. Alfonso Vidal Marcos. Anestesiología y Reanimación. Hospital Sur.
- 201716ene
Opioides y dolor de cáncer
Paciente de 69 años diagnosticado de cáncer de próstata con diseminación ósea diseminada y dolor a nivel lumbar.
El paciente comenzó tratamiento con paracetamol y tramadol en dosis crecientes tres meses antes, que pese a su incremento fueron insuficientes, haciendo necesario el uso de fentanilo transdérmico 25 mcg cada 72h.
Cuando acude a nuestra unidad el dolor persiste aunque se encuentra parcialmente amortiguado en situación basal, sin embargo el paciente no tolera la bipedestación y casi tampoco la sedestación, sólo el decúbito le alivia y siempre con soporte lateral evitando los cambios posturales.
Una RNM evidenció un daño severo del eje vertebral con lesiones líticas a nivel L3 con pérdida de altura ósea y compromiso en el cono medular, así como en femur y pala iliaca derecha.
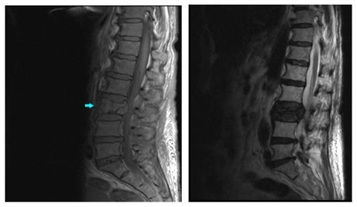
El tratamiento hormonal se asocia a acido zoledrónico IV, 4mg cada cuatro semanas y un incremento de la dosis de Fentanilo transdérmico a 50 mcg y citrato de Fentanilo 400mcg a demanda cada 4-6 para el dolor irruptivo, y dexametasona 2mg diarios.
En una revisión posterior a las cuatro semanas el paciente refiere estreñimiento progresivo pese a la hidratación, dieta y laxantes osmóticos, decidimos el cambio a oxicodona /naloxona 20/10. Después de tres semanas el paciente refiere una mejoría apreciable del dolor y sobre todo una normalización casi completa de su ritmo intestinal.
Además se decide la aplicación de radioterapia sobre las lesiones vertebrales, lo que permite una reducción de la dosis de oxicodona a la mitad mientras continúa en tratamiento antitumoral.
El dolor acompaña al 80% de los canceres haciéndose especialmente severo cuando existe diseminación metastásica y si esta es ósea. Cuando esto sucede es necesario un abordaje multimodal en el que el tratamiento frente a la enfermedad es imprescindible, pero también es muy importante el uso de antiinflamatorios, radioterapia local, difosfonatos IV y analgésicos potentes.
Es imprescindible siempre ofrecer a los pacientes terapia de rescate, en este caso con citrato de Fentanilo, o con oxicodona de liberación rápida, y por ultimo evitar los secundarismos relacionados con el tratamiento como es el estreñimiento. La dieta, el uso de laxantes y los nuevos combinados de opioides permiten soslayar este problema, o al menos, reducirlo al máximo. También el uso de difosfonatos se ha relacionado con necrosis a nivel mandibular por lo que debemos mantener al paciente controlado para detectar precozmente estos efectos secundarios.

El dolor oncológico, en muchas ocasiones, se comporta como un dolor agudo, de evolución crónica y necesita un esfuerzo máximo de atención y de colaboración multidisciplinar para su control. Los opioides son sin duda un elemento fundamental en su abordaje terapéutico.
0 comentarios - 201619dic
El extremo proximal del tubo
Revolviendo en los cajones del despacho de anestesia, descubrí esta carta manuscrita de una paciente operada semanas atrás, que me llamó la atención por la historia que contaba. Decía así:
Doctor Galván:
Quería darle las gracias por todos sus cuidados. Cuando llegué el día del ingreso al hospital, recuerdo que me recibió uno de sus ayudantes. Me explicó los detalles de la intervención: hemiglosectomía, injerto de antebrazo, vaciamiento cervical y traqueotomía.
¡Qué sensación! Aquella habitación, tan blanca, las sábanas, las paredes, todo en blanco, como mi mente. La noche previa, me quedé dormida muy pronto, probablemente por la pastillita que me dieron.
Al despertar y después de asearme, me montaron en la cama, me llevaron a dar el paseíllo, como los condenados. Oía los ruidos y a las personas, y sonaban como distantes, como ruido de fondo. Veía pasar las lámparas del techo de los pasillos como las señales de kilometraje de una carretera.
Una ola de frio me inundó al entrar al quirófano. Sólo la cálida voz del doctor me reconfortaba. "Vamos Elisa, todo va a ir bien" me dijo, mientras cogía mi mano. Una camilla fría, dura, estrecha, me esperaba ¡Qué curioso, aquel quirófano circular, parecía una cúpula geodésica, un lugar mágico donde se reunieran los sabios para estudiar las estrellas y elaborar los conjuros!
Saludé al Dr. Galván y pensé que quizá serían mis últimas palabras, pues no sabía si volvería a hablar después, incluso pensé cantar una zarzuela en homenaje al equipo médico que me iba a operar, ¡por lo menos quince personas! Se acercó la Dra. Egido, mi anestesióloga, con una mirada clara, me habló con cariño y, todo se apagó....
Las siguientes sensaciones fueron muy confusas, las 10 horas de quirófano, la re intervención de tres horas y las primeras 24h en Reanimación fueron un marasmo de sueños. Subiendo y bajando como de un autobús por un campo, calor, sudor, cansancio. No recuerdo más.
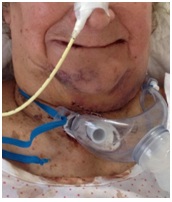
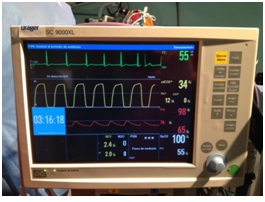
Lo que recuerdo muy bien fue mi primera sensación al despertar: Unas terribles ganas de toser, asfixia y la total imposibilidad de hablar. Tenía la vista nublada. La cánula me producía una sensación de ahogo que no podía resolver tosiendo. Oí las alarmas y alguien me tocó las entrañas y me aspiró dentro de ellas.
Después de la primera sensación de agobio, me encontré mejor. Me recolocaron la cánula y aspiraron las secreciones. Hubiera dado las gracias, pero no salía voz, solo soplidos que se me escapaban por la traqueotomía.
No notaba dolor, pero si una gran impotencia. Las horas pasaban al ritmo de los sonidos de los monitores y las alarmas, de día o de noche, ¡quién lo sabía! Pudo ser un día o un año, el tiempo no parecía pasar. Einstein tenía razón, el tiempo es relativo.
Ya en la planta comencé a notar el dolor: una sensación de escozor, como llevar un paño hirviendo alrededor del cuello y otro en el brazo. Solo podía estar tumbada en la cama boca-arriba. Miraba mi mano y parecía un muñeco hinchable, se me caían las cosas de las manos y no podía cerrar los dedos ¡Vaya ser inútil, sin poder, hablar, tragar, toser, andar, coger cosas, lavarme…¿qué vida me esperaba? ¿En un asilo, como un personaje de Thomas Mann?
La familia me decía que estaba muy bien, los médicos que todo iba fenomenal, pero yo me sentía como esos ciclistas escapados en la alta competición, subiendo el puerto en solitario, con calor, sin aire, extenuada, deseando bajarme de la bicicleta.
En los momentos en los que estaba sola, miraba a través de la ventana de mi habitación y veía las habitaciones de otros pacientes. Los veía moverse, imaginaba sus historias, la de sus médicos, la de los familiares que les visitaban. Cientos de historias en una sola imagen y pensaba en mi vida futura, hasta que el cansancio me vencía.


Día tras día, fui mejorando. Comenzaron a retirarme tubos, sondas, cánulas y vías, etc., dejando mi cuerpo desnudo de soportes, indefenso, pero al fin libre. Comencé a hablar con un ligero acento francés, por aquello de las "erres" y las "ges", que me sigue acompañando.
¡Sí, querido Doctor, ha sido una experiencia terrible para mí, y pese a todo, le agradezco sus desvelos y profesionalidad, a usted y a todo el equipo! Nadie mejor que yo conoce su dedicación. No deseo a nadie que pase por esta experiencia. No olvidare jamás lo que han hecho por mí: ¡devolverme a la vida!
Atentamente,
Elisa, habitación 22
Esta historia me emocionó e hizo recordar, otra que leí hace tiempo del Dr. Alon P. Winnie, con motivo del premio que le otorgó la ESRA, en la que contaba su vida y cómo cambió al contraer la polio y necesitar el uso de una cánula de traqueotomía para sobrevivir.
¡Cómo el extremo proximal del tubo es diferente cuando se es médico o paciente, cómo la penosidad de una enfermedad se describe en términos distintos en los tratados médicos y en las biografías de los pacientes!
Sin embargo, hay algo en común: la humanidad, hermosa condición que nos iguala y pone por encima de otras entidades biológicas; que enriquece a otras titulaciones o categorías profesionales; y que nos permite mirar al futuro con esperanza.
Gracias a todos por compartir esta experiencia y ayudarnos a mejorar cada día ¡Feliz año 2017 sin dolor, y si lo hubiere…tranquilos, aquí seguiremos para combatirlo!
0 comentarios - 201628nov
Meralgia parestésica
Paciente de 58 años de edad remitido a nuestra Unidad por un cuadro de dolor en el muslo de características neuropáticas, con hormigueos y disestesias sin repercusión motora ni otros elementos diagnósticos reseñables de varios meses de evolución.
Como antecedentes personales solo destacaba un cuadro de ansiedad en tratamiento desde hace años, obesidad y riñón en herradura con función renal normal
Acude a nuestra Unidad por presentar dolor en cara lateral de muslo derecho continuo intenso que le impide la marcha, la bipedestación y su actividad normal.
A la exploración encontramos que el paciente refiere hipersensibilidad, en la cara lateral del muslo derecho, con alodinia desde la ingle hasta casi la rodilla, sin pérdida de fuerza ni otra distribución. Dolor a la compresión en la espina ilíaca antero-superior. Valoramos la posibilidad del diagnóstico de meralgia parestésica aunque solicitamos RNM lumbar para descartar patología radicular (que resultó negativa).
Durante su estancia en la Unidad se prescribieron varias combinaciones de tratamientos farmacológicos con gabapentina, pregabalina, topiramato, amitriptilina, duloxetina y, Opioides menores sin obtener un resultado analgésico completo, aunque con un alivio parcial, que no le permitió una actividad normal. El paciente de hecho, fue encontrándose progresivamente más incapacitado para la bipedestación o la sedestación y con una hipersensibilidad que le hacía muy incómoda incluso el contacto de la ropa.
Se realizó bloqueo del nervio femorocutáneo que produjo un alivio completo durante tres semanas reapareciendo progresivamente el dolor después.
Nos planteamos la realización de bloqueo con radiofrecuencia que dió un beneficio que hasta la fecha dura mas de seis meses, si bien aconsejamos al paciente realizar dieta para controlar su peso y evitar los cinturones apretados sobre el área de salida al exterior del nervio femorocutáneo.
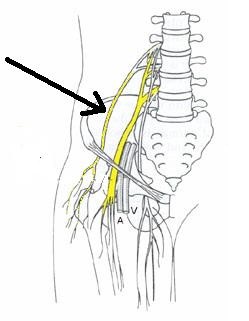
La meralgia parestésica, es un cuadro de dolor neuropático que afecta al nervio femorocutáneo, nervio sensitivo puro, que se hace superficial por debajo del ligamento inguinal próximo a la espina iliaca antero-superior, se distribuye por la cara lateral del muslo, atraviesa la fascia lata y la recorre por su parte anterior en sentido descendente. La incidencia es de 4 por 10.000 en la población general, con un ligero predominio masculino. Suele ser unilateral, pero ocasionalmente puede ser bilateral. La causa más frecuente suele ser el sobrepeso y la compresión del nervio en algún punto del trayecto especialmente en su paso por debajo del conducto inguinal, con cinturones o prendas ajustadas. Ocasionalmente puede ser, un antecedente traumático o quirúrgico, el responsable de la patología.
El tratamiento consiste en la utilización de medicamentos para el dolor neuropático, antiepilépticos y antidepresivos, las medidas locales con parches de lidocaína o cremas anestésicas puede mejorar la sintomatología, aunque habitualmente precisan la realización de bloqueos analgésicos y neuromodulación con radiofrecuencia como tratamientos más duraderos. Por último, recordar la importancia del sobrepeso en su etiología y la importancia de un control de ese peso para su mejoría a largo plazo
- 201627oct
Evaluación del dolor
El dolor es una experiencia sensorial y emocional desagradable relacionada con una lesión real o potencial o que se describe en los términos de dicha lesión.
Cuando utilizamos esta definición académica muchas veces no somos conscientes de la verdadera dimensión de sus términos. El dolor no es una percepción, eso sería pura nocicepción, se limitaría al registro de un estimulo desagradable (muchas percepciones como olores, sabores, sonidos,..son desagradables y no los definiríamos como dolor), al menos no es una percepción simple. El dolor, tiene además un componente cognitivo-discriminativo que nos permite definir el tipo de estímulo, esta es la razón por la que distinguimos el paso del cuchillo por nuestro dedo, de la puerta que se cierra sobre él, nos ayuda a integrar y relacionar el estímulo y su intensidad (el agradable calor de la lumbre cuando hace frio en el exterior y la sensación de quemadura si acercamos la mano demasiado, que además relacionamos con nuestra experiencia anterior con ese, u otro estimulo).
Sin embargo, el hecho verdaderamente diferencial del dolor es la elaboración emotiva, es la que hace que los corredores de fondo no paren a pesar del sufrimiento, la que nos mantiene agarrados "del clavo ardiendo" para evitar caer al vacío, la que anima a las mujeres a seguir empujando en los partos a pesar de que lo que notan es progresivamente mayor durante el parto.
El dolor supone una elaboración, relacionada con nuestra experiencia y con nuestras expectativas que convierte y modula la mera percepción. Más aun cuando el dolor se perpetúa en el tiempo. Si una percepción aislada puede acarrear múltiples elaboraciones, una percepción mantenida añade la continuidad como variable principal a la ecuación.
Por todo lo anterior, la evaluación del dolor es un proceso complejo que depende desde luego del paciente, de su experiencia, de su cultura, de su expresividad, pero también de la del terapeuta que debe calibrar el mensaje y catalogarlo.
Afortunada o desgraciadamente, nuestras experiencias y estrategias de comunicación son múltiples y no siempre extrapolables.
La evaluación mediante escalas cualitativas unidimensionales es un primer intento de medida (leve, moderado, severo) aunque sujeta a sesgo que a veces puede alterar el diagnostico.
Sin duda la EVA es la escala más empleada, un segmento sin marcas excepto en sus extremos, desde la ausencia de dolor al dolor mayor imaginable.
Es la más empleada y mejor entendida, no necesita de interrogatorio complejo y se puede extrapolar a otra numérica de forma automática permitiendo su cuantificación y análisis estadístico.

A veces, especialmente con niños o personas con dificultades en la comprensión verbal, se emplean escalas visuales con imágenes de caras con diferentes expresiones de sufrimiento.
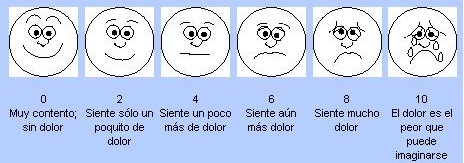
Estas escalas se han ido implementando con procedimientos más complejos que evalúen aspectos como la discapacidad, el descanso nocturno, la calidad del dolor,…uno de los más extendidos es el de test de Mcgill.

Con todo, la evaluación se circunscribe a la presencia o ausencia de dolor y sus características.
Actualmente no hablamos de salud como contraposición a la enfermedad sino de calidad de vida, que engloba muchos otros aspectos emocionales, sociales, laborales que complementan y explican mejor el estado de nuestros pacientes.
De entre ellos el SF36, o el SF12 más abreviado o el WHOQOL son los más empleados.
Algunos tipos de dolor como el dolor neuropático precisan una caracterización distinta que ha obligado al desarrollo de interrogatorios específicos como el DN4 o la escala LANSS.
La búsqueda de la evaluación del dolor ha encontrado, por fin, un método de evaluación objetiva la resonancia nuclear magnética cerebral funcional (RNMf). En ella podemos ver activos los circuitos nerviosos relacionados con el dolor en tiempo real, lo que permite asegurar que a esos pacientes les duele en el momento de la toma de las imágenes.
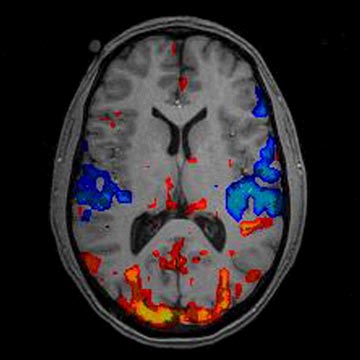
Desgraciadamente las imágenes captan las áreas activas si existe dolor pero no nos dice si este es leve, moderado o grave, el camino hacia una evaluación objetiva sigue siendo aun largo.
Como otros absolutos del ser humano ( el amor, la belleza, la honestidad, el pundonor,…) el dolor sigue siendo una incógnita, nuestra primera obligación como terapeutas es formarnos para entender a nuestros pacientes, aprender de ellos, y también enseñarles como pueden definir mejor lo que les pasa y así mejorar su diagnostico.
- 201620sep
Síndrome de miembro fantasma
Se denomina Síndrome de miembro fantasma al cuadro de sensaciones, dolor, picor, disestesias, sensación térmica, que sienten algunas personas en un miembro amputado, que persiste pese a no tenerlo.
Es un cuadro complejo que refieren casi dos tercios de las personas amputadas. El dolor es intenso y la sensación se hace tan insoportable que muchos de los pacientes piensan en el suicidio ante la terrible experiencia.

Su fisiopatología se basa en la persistencia de áreas cerebrales dedicadas a ese miembro que no reciben la respuesta del miembro y generan una descarga espontanea que contamina otras percepciones y se cronifica. Es decir, la patología del miembro fantasma no radica en los nervios periféricos del miembro afectado sino en su proyección cortical. De aquí, que las medidas periféricas, sobre nervios o muñones no generen la eficacia deseada (mucho menos los tratamientos quirúrgicos, neurolíticos usados en el pasado. El problema depende de la plasticidad neuronal y la solución debe plantearse en esos términos.
Aunque el concepto de fantasmas sensoriales ha sido atribuido a Ambroise Paré en el siglo XVI, fue un médico norteamericano llamado Silas Weir Mitchel quien realizó la primera descripción científica rigurosa.
Weir Mitchell ejercía la medicina, en el Hospital Lane, en Filadelfia y se le considera el fundador de la Neurologia americana, con más de ciento cincuenta publicaciones, muchas de ellas basadas en lo que vió en los soldados heridos de la Guerra Civil norteamericana.
Después de la batalla de Gettysburg, muchos excombatientes fueron llevados a Mitchell para su tratamiento. Aquel hospital de Filadelfia, recibió tantos amputados, que los soldados le llamaban coloquialmente "Hospital del Muñón". Las descripciones de los pacientes tras las amputaciones no eran nuevas, sin embargo, Mitchell anotó que de 90 amputados que había tratado, 86 habían desarrollado "fantasmas sensoriales" tras la amputación de un miembro. Describió múltiples variantes de las sensaciones muchas de ellas complejas de los pacientes, asociadas a dolor y otras solo de percepción anómala, pero continua de la presencia del miembro, encogido, caliente , incomodo.


Mitchell describía: "Solo un 5% de los hombres que sufrieron una amputación nunca tuvieron la sensación de que esa parte de su cuerpo estaba todavía presente. Del resto, hubo unos pocos que al cierto tiempo llegaron a olvidar el miembro perdido, mientras que el resto mantenía una sensación de su existencia que era más vívida, definida e intrusiva que la de su miembro adjunto realmente vivo".
El interés de Mitchell por los amputados quizá dependiera de su relación con otro testigo de la guerra. Se llamaba Walt Whitman. En el invierno de 1862, en el momento más sangriento de la Guerra, Whitman viajó a Virginia en busca de su hermano que había sido herido en la batalla de Fredericksburg. Pasó tres años colaborando en la asistencia de los heridos, cosiendo heridas, alimentándoles y consolándoles o acompañándoles con la lectura de sus poesías.
Whitman comentaba como algunos soldados hablaban de los fantasmas de su propia carne que les perseguían volviendo de la muerte para tormentarles
Weir Mitchell y Whitman se conocieron entablaron amistad y mantuvieron relación durante casi toda la vida. No podemos afirmar su esta relación tuvo que ver con la descripción de los cuadros de miembro fantasma aunque en composiciones como Top Drums se describe el horror de aquellos hechos.
Pese a todo, años antes, Herman Melville escribió su gran obra, Moby-Dick. Al capitan Ahab, le faltaba una pierna, que precisamente se había comido la ballena blanca.

En el capítulo 108, Ahab llama al carpintero del barco para que le haga una nueva pierna ortopédica y describe que todavía siente su pierna amputada "invisibly and uninterpenetratingly". Su pierna amputada es como un "falsario, un maniquí". Ahab le espeta "Mira, pon tu pierna viva aquí en el lugar donde estaba la mía; así, ahora, hay solo una pierna clara para el ojo, pero hay dos para el alma". Actualmente, se enseña a la gente a recondicionar el cerebro usando un juego de espejos.
Los pacientes ponen a un lado su miembro normal y en el espejo ven el reflejo del miembro existente como si fuera el miembro perdido, como si hubiera vuelto, entonces les pide que piensen que ordenan un movimiento a su miembro desaparecido y que ejecuten lo mismo en su miembro sano.
Nuestra paciente amparo tenía 56 años cuando sufrió la amputación del brazo derecho en un accidente de tráfico. Múltiples operaciones reconstructivas después y tras ocho años de evolución acudió a nuestra unidad del dolor. Ya había recibido tratamiento para el dolor y su muñón había sido revisado dos veces por los cirujanos. Comenzamos tratamiento con gabapentina y amitriptilina sin obtener resultado pese a usar dosis de hasta 1800 de gabapentina y 75 de amitriptilina.
Decidimos iniciar un ciclo de anestésicos locales intravenosos que condujo a un alivio notable a partir de la séptima sesión 7mg kilo de lidocaína, completamos el ciclo hasta diez sesiones y mantuvimos la gabapentina a 1800 al dia.
Una reaparición de síntomas nos hizo introducir la oxicodona a dosis de 20 mg cada 12h.
Tres semanas después pasamos a 40 cada 12h controlándose el cuadro y manteniéndose sin dolor desde entonces hasta la fecha tres años después.
El dolor y sobre todo la sensación no ha desaparecido del todo, pese a la terapia de condicionamiento sensorial con espejos y la oxicodona, pero el cuadro se hizo tolerable mejorando su calidad de vida y su autoestima.
14 comentarios
Un blog de dolor, anestesia y reanimacion desde un punto de vista clinico y sanitario pero tambien social y cultural
 2.025
2.025
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018
 2.017
2.017
 2.016
2.016
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.