Quirónsalud
Blog de la Dra. Fernández-Nieto. Hospital Universitario Fundación Jiménez Díaz
- 202226abr
Asma y deporte
A menudo nos sucede en la consulta que, cuando informamos a un paciente de su diagnóstico de asma, nos contesta que hace deporte sin ningún problema. Les indicamos que ese hecho no excluye que tenga asma. De hecho, existen deportistas olímpicos medallistas que han revelado que padecen asma.
El deporte, el esfuerzo físico en general, puede ser un desencadenante del asma. Los síntomas más frecuentes serían: tos, fatiga o sibilancias (pitidos en el pecho); sobre todo en los asmas no controlados, insuficientemente tratados. También se suele ver en el asma infantil, ya que la vida del niño consiste básicamente en esfuerzo: correr, saltar, jugar, etc. Existen algunos tipos de asma que sólo se desencadenan con el esfuerzo, pero es más frecuente lo primero.
Existen tratamientos para el asma específicamente dirigidos al asma que se desencadena con el esfuerzo físico e intentan inhibir la producción de determinados mediadores celulares que producen la broncoconstricción (el cierre de los bronquios) en este tipo de asma.
Siempre que vemos pacientes con asma por el deporte debemos tener en cuenta que puedan estar federados y competir. En algunas categorías pueden estar sujetos a los análisis antidoping y se deben aportar los informes pertinentes a sus médicos con la medicación, dosis y el porqué de la necesidad de dichos tratamientos
También pueden encontrarse pacientes que estén en un proceso opositivo mediante pruebas físicas y necesiten documentar por qué y para qué toman su medicación, y así deben requerirlo mediante un informe a sus médicos especialistas.
¿Existe algún modo de evaluar la presencia de asma inducida por el ejercicio? Sí. Sobre todo, se utiliza una técnica que consiste en reproducir la hiperventilación que se produce durante el esfuerzo. Se denomina Test de hiperventilación eucápnica y es capaz de evaluar en qué momento se puede producir una caída de la capacidad pulmonar durante el ejercicio.
¿Existen circunstancias de mayor riesgo para desencadenar el asma por el ejercicio? Sí. Por ejemplo, en los tipos de asma mal controlados, con insuficiente tratamiento, debe evitarse la realización de ejercicio físico hasta que el especialista indique que su asma está controlado, así como realizar ejercicio por parte de un asmático si presenta una infección respiratoria puede aumentar la posibilidad de un ataque de asma. También hay que evitar realizar ejercicio en el exterior, parque, campo, por parte de una persona con asma por pólenes e, igualmente, realizar ejercicio en el exterior por parte de personas con asma cuando las condiciones de contaminación atmosférica son desfavorables.
Entonces, ¿las personas con asma, niños y adultos no pueden realizar ejercicio? Por supuesto que sí; no sólo pueden, sino que deben, siempre y cuando su asma esté controlado y bajo tratamiento de un especialista. El deporte con moderación es un indicador de buena salud.
Aprovechamos para felicitar por la celebración del Día Mundial del Asma, que será el próximo día 3 de mayo.
0 comentarios - 202221feb
La alergia al pescado
En España se consumieron 1.150 millones de kilogramos de pescado durante el año 2020. Somos un país marinero y pescador. Cientos de miles de personas ponen en riesgo sus vidas para traernos hasta la mesa este maravilloso alimento (un recuerdo para los familiares de los pescadores fallecidos en el naufragio reciente ocurrido un Terranova).
La alergia al pescado es la tercera alergia a alimentos en los niños, después de la leche y el huevo, pero también puede aparecer de adulto (representa el 12-14% de las alergias alimentarias del adulto).
La alergia al pescado es una alergia que no desaparece una vez diagnosticada. Ya hemos hablado de la alergia al parásito del pescado llamado anisakis. Pero esta es una alergia diferente, producida por la alergia a las proteínas del pescado, llamadas parvalbúminas.
Generalmente, la alergia al pescado no lo es a todas sus familias, pudiendo los afectados por la alergia a determinadas familias tolerar otros pescados de otras familias. Tampoco suele estar relacionada la alergia a los pescados con la alergia los mariscos.
El tipo de pescado al que la población es alérgica varía en función de los hábitos y cultura gastronómica de cada país. En España, el gallo y la merluza son los pescados más frecuentemente implicados en los casos de alergia.
La alergia al pescado se manifiesta por síntomas digestivos, como dolor abdominal, náuseas, vómitos, diarrea, etc; cutáneos, como urticaria; pero también pueden verse síntomas respiratorios, como tos o asma, sobre todo tras la inhalación de sus vapores de cocinado.
Los alérgicos a pescados deben tener en cuenta que muchos alimentos preparados, como gelatinas o complementos alimenticios, pueden contener trazas de pescado. El pescado es un alérgeno de declaración obligatoria y debe indicarse su presencia en los menús de restaurantes, en el etiquetado de comidas preparadas, etc.
El diagnóstico de alergia a los pescados se realiza con las clásicas pruebas cutáneas en piel mediante el conocido método prick-prick, en el que se realiza un pinchazo en el antebrazo con un fragmento del pescado sospechoso. También se realizan las pruebas más modernas, denominadas moleculares en sangre, con las que se establece el alérgeno responsable de la alergia al pescado.
La eliminación del pescado de la dieta en las personas -niños, sobre todo- alérgicas no conduce a ninguna malnutrición. El consumo de hortalizas, frutos secos, legumbres y carnes sustituye su falta sin problemas.
Ante cualquier síntoma con pescados, consulte a un alergólogo; así puede evitar una reacción más grave en la próxima ocasión que lo consuma.
Si ya está diagnosticado de alergia a los pescados, además de la evitación, lleve siempre consigo el autoinyector de adrenalina. Es como el cinturón de seguridad, salva vidas
0 comentarios - 202114dic
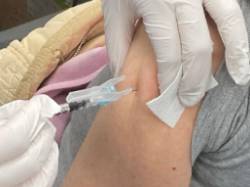
Las vacunas y el asma
Hoy os queremos hablar, queridos lectores, de la importancia de las vacunas para infecciones respiratorias en los pacientes con enfermedades crónicas respiratorias, en concreto, en los pacientes asmáticos.
Se estima que la gripe estacional puede afectar a entre el 5 y el 30 por ciento de la población general. Los grupos más vulnerables a sufrir las complicaciones derivadas de la gripe son los lactantes, las personas mayores, las personas inmunodeprimidas y las personas que padecen enfermedades crónicas. Entre dichos grupos debemos incluir a los pacientes con asma y otros (EPOC, etc).
Según algunos estudios, menos del 30 por ciento de los pacientes con asma se vacunan de la gripe. Las infecciones víricas, entre ellas las de los virus de la gripe, puede producir exacerbaciones del asma. Dichas exacerbaciones, a menudo, llevan aparejadas estancias en Urgencias e incluso ingresos hospitalarios. La gripe produjo 1.459 muertes en España el año 2019. Dicho número se redujo a 883 el año 2020 debido a las medidas preventivas, como el uso de mascarilla y el lavado de manos, durante el inicio de la pandemia del coronavirus.
La vacuna de la gripe es perfectamente segura, disminuye infecciones graves en personas vulnerables y salva vidas. Sobre el mito de que la administración de la vacuna de la gripe puede producir gripe, tenemos que decir que es un hecho que no está demostrado científicamente. Claro está que podemos tener efectos secundarios derivados de su administración: dolor local, cefalea, febrícula, mialgias. En cualquier caso, si presenta algún síntoma con posterioridad a la administración de la vacuna de la gripe u otras, no dude en consultar a un alergólogo.
Todo lo anterior, también lo podemos aplicar a la recomendación de la vacuna contra el neumococo, otro microorganismo capaz de producir exacerbaciones graves del asma, sobre todo en los pacientes con un asma más complicada.
Sobre la vacunación de la gripe, existe una campaña en todo el estado que se inicia por cada comunidad autónoma cada otoño. Consulte en sus respectivas páginas web. Respecto la vacuna del neumococo, se suele administrar una dosis cada cinco años.
Llegados a este punto, y coincidiendo con el inicio de la campaña de vacunación para el coronavirus en la población menor de 12 años, debemos recomendar su administración. Es una vacuna segura, evita el contagio entre los menores y que este pase a los adultos, disminuyendo la incidencia acumulada. Evita la posibilidad de la llamada Covid persistente, que también puede producirse en la población pediátrica, y evita los ingresos, complicaciones y posibles muertes asociadas al coronavirus. Desde luego, en los pacientes pediátricos con asma u otras enfermedades respiratorias crónicas no hay ninguna duda, pero tampoco en el resto de niñas y niños.
Las vacunas actuales frente al coronavirus, aunque no evitan el contagio, junto con el uso de las mascarillas, son nuestras armas para intentar mantener controlada la propagación del virus.
Os animamos a ello y os deseamos unas Felices Fiestas.
Más información:
1 comentario - 202113oct
La alergia alimentaria en el colegio
Ha comenzado un nuevo curso escolar y, junto a las medidas anti-covid, otros niños y padres deben implementar las medidas de evitación porque su hijo-a ha sido diagnosticado-a de una alergia alimentaria.
Según Sociedad Española de Inmunología Clínica, Alergología y Asma Pediátrica (Seicap), se estima que hasta el 18 por ciento de las reacciones alimentarias suceden en el entorno escolar. Al principio parecerá que nuestros hijos estarán en riesgo vital cada vez que se alejen de nosotros para hacer vida social: ir al colegio, fiestas de cumpleaños, excusiones, etc. Por ello, siempre aconsejamos que pregunten a su alergólogo hasta que le agotemos. Pregunten, consulten, verbalicen todas sus dudas.
Esto se extiende también a los niños. A partir de los 4 años, los niños deben ser tenidos en cuenta en la consulta del alergólogo. Con lenguajes y técnicas adaptadas a cada edad, hay que explicarles su alergia, su tratamiento y las actitudes a tomar en caso de una urgencia.
Las asociaciones de pacientes y padres de pacientes alérgicos son una gran ayuda en estos casos. Organizan charlas en los colegios, talleres prácticos para padres, madres, cuidadores, para los propios pacientes y sus compañeros de clase.
En muchas comunidades autónomas existen planes específicos de abordaje de la alergia alimentaria en el colegio. La clave fundamental siempre es la información y la educación. Ante lo desconocido, la primera respuesta suele ser el rechazo y el miedo. Debemos informar todos los colectivos implicados al colegio y a profesores: médicos, padres y madres. También se pide una actitud proactiva en los centros escolares, organizando charlas para formar al profesorado y monitores de comedor etc.
Existen dos claves principales en cuanto a la evitación de los alimentos en los niños alérgicos en los centros educativos. Una es la información clara y detallada de lo que se debe evitar para no incurrir en errores o malentendidos que pueden resultar fatales (como confundir intolerancia a la lactosa con alergia a la leche, la ingestión de alimentos proporcionada por otros alumnos, el desconocimiento de las "alergias cruzadas", etc) y la otra, disponer de la adrenalina. No debemos tener ningún miedo a la hora de aprender a manejar los autoinyectores de adrenalina. Salvan vidas como los cinturones de seguridad.
Fundamental, también, no incluir actividades en el colegio que impliquen manipulación de alimentos de posible riesgo de alergia, como los frutos secos, las frutas, etc, porque un porcentaje amplio de niños puede iniciar su alergia alimentaria en el colegio.
Un aspecto a cuidar en los niños alérgicos es el psicológico. En muchos centros educativos suelen comer en mesas apartadas. Dado el aumento de la frecuencia de la alergia alimentaria en niños, es deseable no incurrir en esta segregación que les puede hacer sentir "raros" o con una "discapacidad" frente a sus compañeros. No por juntar niños con diferentes alergias alimentarias estamos más seguros de no cometer errores.
Sería deseable disponer de un protocolo médico para los niños alérgicos supervisado por la enfermería escolar donde se registren sus alergias, sus enfermedades asociadas, como rinitis o asma, sus tratamientos, etc.
Esperamos haber sido de ayuda si su hijo-a ha sido diagnosticado recientemente de alergia alimentaria.
Enlaces interesantes:
https://www.comunidad.madrid/servicios/salud/alergias-e-intolerancias-alimentarias
 0 comentarios
0 comentarios - 20215jul
¿Se puede evitar ser alérgic@?
"Antes pensábamos que nuestro futuro estaba en las estrellas. Ahora sabemos que está en nuestros genes". Son palabras del biólogo James Watson, unos de los descubridores de la estructura del ADN. En el año 2003 se completó la secuencia del genoma humano, aunque no se conocen de forma pormenorizada todas sus funciones
En el caso de las enfermedades alérgicas -rinitis, asma, alergia alimentaria…-, se acepta la existencia de múltiples genes, con efectos sumatorios que interaccionarían con el medio ambiente del individuo y otras exposiciones para causar como resultado la enfermedad alérgica.
Durante muchos años se extendió la llamada "hipótesis de la higiene", que pretendía explicar el aumento en la prevalencia de las enfermedades alérgicas relacionándolo con una menor exposición a los gérmenes durante los primeros años de la vida. Esta teoría hoy día ya no se contempla pues la explicación a ese hecho parece más compleja.
"La interacción con el medio ambiente" se debe entender como un concepto amplio que abarque el clima, las exposiciones a aeroalérgenos del sitio donde nacemos y vivimos (animales, pólenes, ácaros, hongos, etc.), la comida que consumimos, los fármacos que tomamos, los tóxicos a los que estemos expuestos (tabaco, contaminación...), etc.
En ese sentido, la exposición al tabaco de forma prenatal y durante los primeros años de vida se ha correlacionado con una menor función pulmonar y un aumento del riesgo de desarrollar enfermedades respiratorias infecciosas o el asma.
Existen algunas estrategias intervencionistas cuya eficacia sí tiene evidencia científica. Entre ellas, la fundamental y más importante en las últimas décadas es la de la introducción precoz de los alimentos más alergénicos: leche, huevo, pescados, frutos secos, etc, antes de los seis meses de vida del lactante. Varias asociaciones científicas de Alergología y Pediatría así lo aconsejan. Consulte a su alergólogo para cada caso particular.
Respecto al uso de los llamados probióticos todavía no hay una clara evidencia científica como para recomendar su uso, según las guías de las sociedades científicas de Alergología.
¿Y qué sucede con la alergia a los animales? Se han sucedido diferentes corrientes de opinión a lo largo de estos años: las que decían que tener un animal en el hogar protegía de padecer rinitis o asma, y las contrarias. Por el momento, parece que tener o no un animal en casa no modifica esa tendencia, ni en un sentido ni en el otro. Sí parece proteger frente a la rinitis o el asma el criarse en un entorno rural rodeado de animales y vegetación desde el período prenatal.
Por último, un aspecto interesante para el futuro: la alergia alimentaria y respiratoria está aumentando en las personas mayores (por encima de 60 años). Hasta ahora el diagnóstico de estas patologías era más frecuente en niños y adolescentes, pero en los últimos años está aumentando en las personas mayores. La explicación puede residir tanto en factores externos (contaminación, industrialización, cambios en los hábitos dietéticos…), como en los propios de las personas mayores y sus cambios fisiopatológicos.
Queridos lectores, con este post, nos despedimos hasta después del verano. Les deseamos un feliz descanso y los animamos a vacunarse contra el coronavirus.
1 comentario
Seguro que conoces a alguien que tenga alergia al polen, o a los ácaros, o al pescado, la leche, la aspirina... La alergia se ha convertido en un problema global, que aparece en muchos aspectos de la vida cotidiana, en general haciéndola algo más engorrosa. Aunque no es una enfermedad nueva, si existe en general gran desinformación sobre como manejarla, sobre los tratamientos posibles, y sobre los estudios que se deben llevar a cabo para un buen diagnóstico. Creemos que es fundamental que el paciente esté formado e informado en este tema, y con ese objetivo en mente hemos puesto en marcha este blog.
 2.026
2.026
 2.025
2.025
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018
 2.017
2.017
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.