Quirónsalud
Blog de la Unidad de Cefaleas del Hospital Universitario Fundación Jiménez Díaz
- 202222jun
Cefalea cervicogénica
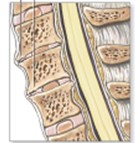
La clasificación más somera de los dolores de cabeza los divide en dos tipos: cefaleas primarias, en las que el dolor no es debido a otra patología sino a una concurrencia de factores que hacen al individuo predispuesto a padecer cefaleas (por ejemplo, la migraña), y cefaleas secundarias, en las que el dolor es el resultado de algún otro trastorno subyacente (estructural, vascular, metabólica, etc…). Dentro de este segundo grupo, una de las más frecuentes es la cervicogénica, y hablamos de ella cuando el dolor tiene su origen en lesiones o alteraciones en estructuras cervicales (esto es, grosso modo, del cuello). Ejemplos de ello son fracturas, luxaciones, infecciones, tumores, espondilosis…
El término es comprometido. Hay que tener en cuenta que no todo dolor cervical es debido a patología a ese nivel ni toda lesión de estructuras cervicales causa una cefalea cervicogénica. De hecho, es frecuente que se solape con cefaleas primarias. Por ejemplo, es frecuente que las migrañas o las cefaleas tipo tensión asocien dolor cervical o incluso se originen o focalicen en esa localización. Los criterios diagnósticos exigen que se haya documentado una lesión de la columna cervical o partes blandas de alrededor, pero no es el único requisito (ver tabla), y debe existir relación temporal y una exploración característica.
El dolor de la cefalea cervicogénica no es necesaria ni estrictamente cervical, si no que puede extenderse a la zona occipital (parte posterior de la cabeza), hombros e incluso a zonas más distantes (ej: frontal, brazos…). Es lo que se conoce como un dolor referido. Ya hemos hablado en otros artículos previos del Cefablog del núcleo de nervio trigémino. Pues bien, en este núcleo no sólo llegan los estímulos sensitivos recogidos por este nervio, sino que convergen estímulos dolorosos transmitidos por nervios cervicales altos, de manera que, por ejemplo, si tenemos una hernia discal cervical, a través de esta interconexión, el dolor puede llegar a reflejarse en regiones más anteriores de la cabeza (ej: frente), aunque lo normal es que el origen o la predominancia del dolor se localice en zona cervical.
¿Cómo diferenciarlo de otros tipos de cefaleas?
Como ya hemos dicho, esto a veces es complicado. La localización ayuda, pero no es diagnóstica per se y no hay características definitivas. Nos puede ayudar que tiene tendencia a localizarse o predominar en un único lado, que puede provocarse con los movimientos del cuello o al presionar las estructuras de alrededor (para explorarlo se utilizan maniobras como la de flexión-rotación pasiva del cuello en la que se lleva el cuello a flexión máxima y se realizan movimientos de rotación a cada lado). Algo que también nos puede facilitar el diagnósticoes la realización de bloqueos anestésicos de estructuras cervicales que, si resuelven el dolor, son muy orientativos. Los bloqueos de los nervios occipitales (ramas de las raíces cervicales), que los realizamos con frecuencia en cefaleas primarias como la migraña, pueden producir alivio del dolor, pero son mucho menos específicos ya que no es el único tipo de cefalea que mejora con estos procedimientos.
El tratamiento no está estandarizado. Lo primero decir que no hay fármacos que hayan demostrado verdadera eficacia, aunque en general puede mejorar con antiinflamatorios y relajantes musculares, teniendo en cuenta que no son tratamientos que deban emplearse durante períodos largos. Otra opción son algunos antidepresivos con eficacia en otros tipos de cefaleas como la amitriptilina. Son recomendables ejercicios cervicales y fisioterapia, aunque una vez más sin una evidencia fuerte en cuanto a respuesta. También, como se ha mencionado, los bloqueos de nervios cervicales y occipitales con anestesia, con o sin corticoide, pueden producir alivio cuanto menos transitorio.
Dra. Andrea Gómez García
Servicio de Neurología
Unidad de Cefaleas
Hospital Universitario Fundación Jiménez Díaz
0 comments - 20226jun
Oxigenoterapia en migraña y cefalea en racimos
Historia
El primer estudio acerca del uso del oxígeno como tratamiento de algún tipo de cefalea data de 19401. En dicho trabajo el autor trató con O2 a un flujo de 6-8 l/min a 93 pacientes diagnosticados de "migraña típica" o de "cefalea no migrañosa" con resultados variables. En 1952 Horton recomienda el uso del oxígeno como tratamiento para la cefalea en racimos (conocida en dicha época como "cefalalgia histamínica")2, resaltando que dicho tratamiento solía ser más eficaz si se administraba de forma precoz.
Se desconoce el razonamiento que llevó a los autores a probar la oxigenoterapia como tratamiento para la cefalea, sin embargo, dado que en aquella época se consideraba que la migraña era causada por cambios en la luz vascular, es posible que se hubiera buscado un efecto a dicho nivel. A día de hoy, es bien sabido que la fisiopatología de las cefaleas es mucho más compleja y que lo cambios a nivel vascular son consecuencia y no causa y que además no son la base fisiopatológica detrás del dolor.
Estudios posteriores (entre los que se incluye un ensayo clínico del 20093) realizados exclusivamente en pacientes con cefalea en racimos, demostraron que el oxígeno a alto flujo no solo era una opción eficaz, sino que era mejor opción terapéutica que los tratamientos orales disponibles (derivados del ergot y analgésicos), dado que producía una mejoría más rápida y con menos efectos secundarios.
A principios de los 90’s se empleó la terapia hiperbárica en pacientes con cefalea en racimos sin respuesta a ningún tratamiento, pero los resultados no fueron consistentes.
Adicionalmente una revisión de la biblioteca Cochrane del 20084 desaconseja este tratamiento, dado que no hay suficiente evidencia para determinar la utilidad y que además se trata de una terapia costosa y de poca disponibilidad.
En cuanto a la migraña, los diferentes estudios realizados, algunos muy recientes no han logrado obtener resultados concluyentes5,6.
Mecanismo de acción
Actualmente se desconoce el mecanismo exacto tras el efecto analgésico en cefaleas. Algunas de las hipótesis que se han planteado es la inhibición del reflejo trigémino-autonómico y/o la modulación de neuropéptidos implicados en la fisiopatología del dolor como el CGRP (péptido relacionado con el gen de la calcitonina)7,8.
Cefalea en racimos
La cefalea en racimos es uno de los tipos de cefalea más incapacitante que existe. Se caracteriza por múltiples episodios al día de dolor muy intenso a nivel periorbitario y suele estar asociado a otros síntomas como ptosis palpebral (caída del párpado), inyección conjuntival (enrojecimiento ocular), lagrimeo, congestión nasal y/o nerviosismo. El dolor es tan fuerte que los que lo padecen pueden llegar a considerar el suicidio (históricamente es conocida como la "cefalea del suicidio").
Actualmente, la oxígenoterapia es la terapia de elección, el dolor suele desaparecer al cabo de 15 minutos en cerca del 78% de los pacientes. Este tratamiento está cubierto por la Seguridad Social en España y otros países como Inglaterra, Canadá y China. En Japón fue incluido en el 2018 y en USA en el 2021. Sin embargo, en algunos países como Australia y Corea del Sur los pacientes deben asumir los costes9. Cabe anotar que aquellos que no se lo pueden permitir, no solo suelen perder su trabajo, sino que tienen una mala calidad de vida dada la limitación que esta cefalea implica.
Migraña
Los estudios realizados en migraña han tenido resultados muy variados, incluso alguno de ellos evidenció un empeoramiento de los síntomas tras la oxigenoterapia. No obstante, se ha publicado el caso de un paciente con migraña y síntomas trigémino-autonómicos (presentes en la cefalea en racimos: ptosis palpebral, inyección conjuntival, lagrimeo, congestión nasal y/o nerviosismo) con una respuesta transitoria al oxígeno10, pero con reaparición del dolor tras suspender el oxígeno. Dado que actualmente no hay evidencia de la utilidad de la oxigenoterapia para las migrañas, en general no se recomienda su uso como tratamiento para las crisis.
Riesgo de la oxigenoterapia
Uno de los potenciales riesgos es la producción de radicales libres como el anión super óxido y peróxido de hidrógeno que pueden producir destrucción de los tejidos. Sin embargo, dado que la exposición en los pacientes con cefalea es corta, se estima que el riesgo es muy bajo. Por otra parte, el oxígeno es un producto inflamable, por lo que se recomienda no fumar durante los lapsos de tratamiento.
Conclusiones
Aunque, a día de hoy, se desconoce el mecanismo de acción, se ha demostrado que el oxígeno es un tratamiento muy eficaz y seguro para el tratamiento de la cefalea en racimos. Sin embargo, no se dispone de evidencia suficiente para recomendarlo en migraña.
Bibliografía
- Alvarez WC and Mason AY. Results obtained in the treatment of headache with the inhalation of pure oxygen. Mayo Clin Proc 1940; 15: 616–618
- Horton BT. Histaminic cephalgia. Lancet 1952; 72: 92–98.
- Cohen AS, Burns B, Goadsby PJ. High-flow oxygen for treatment of cluster headache: a randomized trial. JAMA 2009;302:2451-2457
- Schnabel A, Bennet M, Schuster F, et al. Hyper- or normobaric oxygen therapy to treat migraine and cluster headache pain. Cochrane review. Schmerz 2008; 22: 129–132, 134–136.
- Singhal AB, Maas MB, Goldstein JN, Mills BB, Chen DW, Ayata C, et al. High-flow oxygen therapy for treatment of acute migraine: a randomized crossover trial. Cephalalgia 2017;37:730-736.
- Shah R, Assis F, Narasimhan B, Khachadourian V, Zhou S, Tandri H, et al. Trans-nasal high-flow dehumidified air in acute migraine headaches: a randomized controlled trial. Cephalalgia 2021;41:968-978.
- Akerman S, Holland PR, Lasalandra MP, Goadsby PJ. Oxygen inhibits neuronal activation in the trigeminocervical complex after stimulation of trigeminal autonomic reflex, but not during direct dural activation of trigeminal afferents. Headache 2009;49:1131-1143.
- Rozen TD. Inhaled oxygen for cluster headache: efficacy, mechanism of action, utilization, and economics. Curr Pain Headache Rep 2012;16:175-179
- Moa H, Chungb SJ, Rozenc TD, et al. Oxygen Therapy in Cluster Headache, Migraine, and Other Headache Disorders. J Clin Neurol 2022;18(3):271-279
- Jürgens TP, Schulte LH, May A. Oxygen treatment is effective in migraine with autonomic symptoms. Cephalalgia 2013;33:65-67
Dr. Alex Jaimes Sánchez
Especialista del Servicio de Neurología
Unidad de Cefaleas
Fundación Jiménez Díaz
(c/ Quintana 11, 4ª planta)
- 202220abr
Pero ¿qué es la migraña? (Sí, también se llama jaqueca)
Existen varios tipos de cefalea o dolores de cabeza. A falta de un marcador que determine claramente un tipo de dolor de cabeza, ya sea biológico o por imagen, estos se clasifican por los síntomas que cuentan los pacientes.
La migraña es uno de esos tipos de dolor de cabeza. Con toda probabilidad, el más frecuente (lo sufre más del 15 por ciento de la población). Los criterios clínicos utilizados para diagnosticarla (Apéndice 1. IHS 2018), aunque bastante específicos, son poco sensibles, ya que dejan fuera a muchas migrañas mal catalogadas, sobre todo como cefaleas tensionales.
Esto ocurre por varios motivos. Por un lado, muchas personas interpretan que la cefalea tensional se debe al estrés (uno de los principales factores desencadenantes de migraña) y, por otro lado, debido a la enorme variabilidad clínica de la migraña, no ya entre diferentes sujetos, sino dentro del mismo; muchas cefaleas leves no se consideran migrañas. Un ejemplo, cuando los episodios de cefalea migrañosa se hacen cada vez más frecuentes y se cronifican (más de 15 días de cefalea al mes) acaba perdiendo sus características diagnósticas y va pareciéndose cada vez más a una cefalea tensional por sus síntomas.
Muchos de los que nos dedicamos a diagnosticar cefaleas en las unidades especializadas somos muy escépticos con las cefaleas tensionales. Muchos, incluso, pensamos que no existen como una entidad diferenciada.
La migraña es un proceso muy complejo. La cefalea es solo su componente más visible. Sabemos ya que se trata de un proceso constitucional (nacemos con varios genes que nos hacen propensos a tener este tipo de cefaleas) y crónico (no tiene cura en la actualidad). Su fenotipo clínico depende de la cantidad de genes heredados y de su expresión en un momento dado. Esto último es muy variable y depende enormemente de nuestro entorno. Un ejemplo perfecto es la relación del ganglio del trigémino con los estrógenos. Este nervio es el que vehiculiza el dolor de la cara, y cómo no, de las meninges, donde se produce la cefalea migrañosa. Cuando caen los estrógenos en la regla de las mujeres, se produce tal cambio a nivel de este nervio que en una persona con genes susceptibles le hace más propensa a tener cefaleas migrañosas.
Para complicar más el asunto, la migraña es un síndrome. Esto es, que tiene varias causas. Esto hay que matizarlo. Nosotros heredamos un conjunto de genes "migrañosos". Una parte de nuestro padre, y otra de nuestra madre. Las combinaciones son infinitas y puede suceder que nuestros progenitores sean migrañosos y nosotros no, pero es más probable que sí. Cuantos más familiares, más posibilidades. Si tenemos muchos de estos genes (aun quedan por identificar), desde muy pequeños empezaremos a tener síntomas de migraña. Si son pocos, igual no tenemos estos síntomas hasta que una infección como la provocada por la Covid-19, un ictus o un traumatismo craneal no los "despierta". Por lo tanto, existirían varias causas que "despertarían" estos genes.
La epigenética aborda la expresión de estos genes y empezamos a vislumbrar lo tremendamente complicado que es el proceso migrañoso, dada la cantidad de sistemas neurales que implica (serotoninérgico, dopaminérgico, glutamatérgico, adrenérgico, cannabinoide, etc)
Sin temor a equivocarnos, podemos claramente decir que la migraña afecta a todo el cerebro. No se trata solo de un dolor de cabeza. Existe una susceptibilidad incrementada y mal frenada a cualquier cambio producido en nuestros sentidos que nos mantienen conectados con el exterior -visión, olor, sonido/equilibrio, tacto (dolor), gusto…- como dentro de nuestro organismo (cambios hormonales, ciclos de sueño, estado de ánimo, etc).
Todo esto hace que la migraña no solo nos haga más sensibles al dolor meníngeo, sino a la luz, al sonido, a la dieta, a los cambios hormonales del periodo, a los vértigos, etc…
Además, al tratarse de un proceso pancerebral, no podrían quedar indemnes sistemas de enorme complejidad y que requieren una integridad total del cerebro. Hablo de la memoria, el lenguaje y la conducta. Todas ellas alteradas durante y entre las crisis.
Queda claro de que la migraña no se trata de un proceso pasajero y benigno. La discapacidad que produce es tremenda y depende de que evitemos lo antes posible que se precipite por encima de ocho episodios de cefalea al mes. Este precipicio implica su cronificación y cambios a largo plazo más difíciles de revertir. Somos afortunados ya que a día de hoy existen muy buenos tratamientos dirigidos a evitar este colapso y muy bien tolerados. Depende de nosotros ponernos en manos de los profesionales adecuados cuanto antes.
* Apéndice 1.
Criterios de la International Headache Society 2018 (IHS 3) para el Diagnóstico de Migraña:
A: Al menos 5 ataques que cumplan los criterios B- D.
B: Cefaleas que duren entre 4-72 horas (sin tratamiento o que este fracase).
C: Cefaleas que cumplan al menos dos de las siguientes características: 1. Cefalea hemicraneal, 2 pulsátil, 3. intensidad moderada-severa, 4. que empeore o se evite actividad física rutinaria (caminar, subir escaleras)
D: Durante el dolor de cabeza al menos uno de los siguientes: 1. Nausea y/o vómito 2. Fotofobia y sonofobia.
E: Que no exista otro mejor diagnóstico en la clasificación IHS3.
Dr. Jaime S. Rodríguez Vico
Especialista del Servicio de Neurología
Coordinador Unidad de Cefaleas
Fundación Jiménez Díaz
(c/ Quintana, 11, 4ª planta)
2 comments - 20224abr
Hipertensión intracraneal idiopática
Aunque no excesivamente frecuentes, existen diversas causas que pueden producir cefalea por aumento de presión dentro del cráneo, como tumores, hemorragias u otras lesiones llamadas globalmente "lesiones ocupantes de espacio". Hay una serie de síntomas que nos pueden orientar a esta situación clínica, como el dolor de cabeza progresivamente más intenso y continuo que no permite el descanso nocturno, la presencia de vómitos repentinos sin náuseas previas, alteraciones visuales como visión doble o borrosa, somnolencia excesiva o incluso la aparición crisis epilépticas.
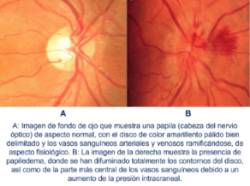
El aumento de presión dentro de la cabeza conlleva el problema de la imposibilidad de distensión del cerebro y sus envueltas debido a la presencia del hueso del cráneo. Precisamente este hecho hace que se intente compensar la presión a través de los orificios naturales presentes en el cráneo, entre los que destacan los que alojan a los nervios ópticos, que transportan la información visual desde los ojos al cerebro. Al comprimirse estos nervios por el aumento de presión, se produce una disminución de su flujo produciendo una inflamación en la cabeza del nervio óptico llamada papiledema, que puede identificarse fácilmente mediante la observación del fondo de ojo. La detección de este signo clínico es esencial porque puede conllevar importantes alteraciones visuales y pérdida de visión a largo plazo. La primera imagen de nuestro post muestra un ejemplo de papiledema.
En los estudios orientados a esclarecer la causa de la hipertensión intracraneal se debe realizar siempre una resonancia con secuencias venosas para descartar la presencia de lesión ocupante de espacio y de trombosis venosa. Si estos estudios resultaran normales, se debe realizar una punción lumbar para efectuar análisis de líquido cefalorraquídeo y verificar la presión intracraneal. El líquido cefalorraquídeo circula alrededor del encéfalo y la médula espinal en un compartimento estanco, de manera que, si hacemos una punción a nivel lumbar con el paciente tumbado lateralmente, la presión que obtenemos en la región lumbar es la misma que existe dentro del cráneo en ese momento. En condiciones normales esta presión debe estar por debajo de los 25 cm de agua. Por encima de este límite se considera que la presión está elevada y hablamos de hipertensión intracraneal. En el caso en el que el resto de causas que producen hipertensión intracraneal hayan sido descartadas y se verifica que la presión está aumentada hablamos de hipertensión intracraneal idiopática, es decir de causa incierta.
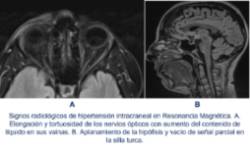
Esta entidad afecta de forma mayoritaria a mujeres en edad fértil y guarda estrecha relación con el sobrepeso y la obesidad. En ocasiones también tiene que ver con el uso de ciertos fármacos como retinoides (utilizados en el tratamiento del acné) o algunos antibióticos. Se caracteriza por cefalea diaria, que suele afectar a toda la cabeza o centrarse en las regiones frontotemporales asociada a náuseas. Puede empeorar al tumbarse y asociar alteraciones visuales entre las que destacan los oscurecimientos visuales transitorios por compresión de los nervios óptico y menos frecuentemente visión doble por compresión de un nervio oculomotor. También puede haber sensación de acúfeno o pitido dentro de la cabeza. Ante la sospecha clínica el diagnóstico requiere descartar todas las causas de hipertensión intracraneal secundaria con resonancia magnética que incluya secuencias postcontraste y la confirmación de presión intracraneal elevada mediante punción lumbar en decúbito lateral (paciente tumbado). Algunos signos radiológicos en la resonancia magnética, como los expuestos en la segunda imagen, también pueden orientar al diagnóstico en casos idiopáticos.
En cuanto al tratamiento, en casos de obesidad, la reducción del peso ha demostrado disminuir tanto la presión intracraneal como la cefalea y el papiledema. El tratamiento farmacológico suele iniciarse con acetazolamida, un diurético que reduce la presión intracraneal, junto con reducción de la ingesta de sal. Como segunda elección se utiliza el topiramato, un fármaco que comparte cierto mecanismo de acción con el anterior y que puede favorecer la pérdida de peso por su efecto reductor del apetito. La cirugía bariátrica es una buena opción en casos de obesidad en que con todas estas medidas no sea posible alcanzar un correcto control.
Respecto a la función visual, es el factor más importante que marca el pronóstico de la enfermedad. En situaciones de papiledema y/o alteración persistente del campo visual que no mejore con técnicas habituales se pueden contemplar la cirugía mediante colocación de válvulas de derivación del líquido cefalorraquídeo desde el cerebro al abdomen para evacuar el líquido, o bien la fenestración de la vaina del nervio óptico que permiten una rápida reducción de la presión.
En conclusión, la cefalea por hipertensión intracraneal idiopática debe ser tenida en cuenta ante dolores de cabeza diarios y progresivos que asocien empeoramiento al tumbarse, episodios transitorios de pérdida de visión completa o acúfenos intracraneales. La presencia de sobrepeso y obesidad es el mayor factor de riesgo para este trastorno y su resolución es la mejor medida para tratar este problema y sus temidas complicaciones visuales a largo plazo.
Dr. Jaime Rodríguez Vico
Servicio de Neurología
Hospital Universitario Fundación Jiménez Díaz
- 202221mar
Papel de enfermería en el tratamiento de la migraña con anticuerpos monoclonales
Los anticuerpos monoclonales
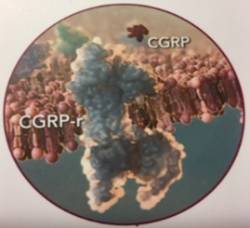
 utilizados en las unidades de cefaleas como fármacos antimigrañosos específicos van dirigidos contra el péptido relacionado con el gen de la calcitonina (CGRP) o su receptor. El CGRP es una pequeña proteína que está implicada en el dolor migrañoso. El bloqueo de este neuropéptido o de su receptor se ha traducido en una mejoría en cuanto a la frecuencia, intensidad y duración de los episodios de cefaleas en los pacientes migrañosos.
utilizados en las unidades de cefaleas como fármacos antimigrañosos específicos van dirigidos contra el péptido relacionado con el gen de la calcitonina (CGRP) o su receptor. El CGRP es una pequeña proteína que está implicada en el dolor migrañoso. El bloqueo de este neuropéptido o de su receptor se ha traducido en una mejoría en cuanto a la frecuencia, intensidad y duración de los episodios de cefaleas en los pacientes migrañosos.A principios de 2019, la FDA aprobó tres medicamentos de anticuerpos monoclonales CGRP para el tratamiento de las migrañas. Estos tratamientos se administran vía subcutánea de forma periódica mensualmente y han demostrado un excelente perfil de eficacia y seguridad en los ensayos clínicos. Hasta la fecha los comercializados en España son erenumab, galcanezumab y fremanezumab. Los medicamentos son conocidos por las marcas Aimovig, Emgality y Ajovy.
Para el seguimiento de los pacientes en tratamiento con anticuerpos monoclonales frente al CGRP en la consulta de enfermería, es fundamental la aplicación de un protocolo que incluya los siguientes apartados:
Primera consulta presencial
- Información sobre la dispensación, exclusiva en farmacia hospitalaria, de la medicación prescrita.
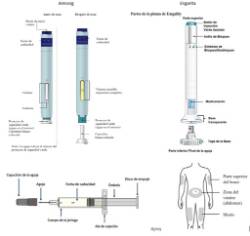
- Explicación de la técnica de autoadministración del fármaco incluyendo conservación, preparación, inyección y finalización.
- Aportar documentación relacionada con el mecanismo de acción, pauta de tratamiento y duración, perfil de eficacia y seguridad, efectos adversos, embarazo y lactancia, composición.
- Administración de la medicación en consulta en caso de inseguridad y/o dudas.
- Facilitar herramientas y recomendaciones para el manejo de la enfermedad y de hábitos de vida saludable.
- Notificar datos de contacto para resolución de dudas.
Consultas sucesivas no presenciales
- Seguimiento de los pacientes y de los planes de cuidados insistiendo en la importancia de la cumplimentación y aportación de un calendario de cefaleas y de las escalas de valoración.
- Evaluación de la técnica de autoadministración y de los posibles efectos secundarios.
- Reforzar adherencia y eficacia terapéutica
- Valoración de los objetivos y de las expectativas del tratamiento.
El papel de enfermería es muy importante para transmitir los conocimientos y habilidades a los pacientes que inicien este tratamiento mejorando su educación, control de tratamientos, adherencia terapéutica, mejora en la calidad de vida y en la asistencia sanitaria.
Olga Pajares Pascual
Enfermera
Unidad de Cefaleas
Fundación Jiménez Díaz
(c/ Quintana 11, 4ª planta)
Blog para informar a los pacientes de novedades y actualización en Cefaleas y dolor craneao-facial. Coordinados desde la Unidad de Cefaleas de la FJD
 2,026
2,026
 2,025
2,025
 2,024
2,024
 2,023
2,023
 2,022
2,022
 2,021
2,021
- ¿Cómo influye el ejercicio en la migraña?
- ¿Cuándo debo preocuparme por un dolor de cabeza?
- Neuralgia del trigémino: comprender un dolor facial intenso y tratable
- ¿Por qué mi tratamiento preventivo para la migraña no está funcionando?
- La carga invisible de la migraña: mucho más que “solo un dolor de cabeza”
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.