Quirónsalud
Blog del equipo del Dr. Meneu, Jefe de Servicio de Cirugía General y del Aparato Digestivo del CH Ruber Juan Bravo
- 202011may
Importancia de la investigación para la generación de conocimiento de calidad en la práctica médica
Dr. Néstor Taboada

El ser humano justifica su existencia en el mundo cuando trata de entender los fenómenos que suceden en su entorno, basándose en ideas a las que ha llamado "ciencia". Estas ideas se caracterizan por ser un conocimiento racional, medible, verificable, exacto y falible. Por tal razón, el objetivo de la ciencia es hacer el mundo más confortable para el hombre. La humanidad con el transcurso del tiempo ha aprendido que el conocimiento no es convencional, y ha entendido la importancia de la experiencia en la comprensión y control de fenómenos y hechos. Pero la experiencia no garantiza que la hipótesis planteada sea la única verdadera, debido a que en un lapso indeterminado pueden surgir más teorías que expliquen mejor o de manera más acertada la realidad analizada.
La ciencia es útil y genera conocimientos aplicables que benefician a la humanidad. El investigador debe cuestionarse acerca de las consecuencias de su estudio desde el punto de vista ético; porque la ciencia busca la verdad, pero el conocimiento científico es utilizado para el bien y para el mal.
Las perspectivas y la experiencia restringen las ideas científicas nuevas, porque practicar un oficio exige a los investigadores bases fundamentadas en creencias científicas heredadas, las cuales son fomentadas por la educación.
Lo anterior genera discordancias en la investigación, debido a que los científicos adquieren un "punto de vista interno" que no debe considerarse como una verdad inobjetable. Por lo tanto, es necesario que los investigadores basen sus hipótesis en la experiencia colectiva y en la teoría, mediante una perspectiva analítica o tomando distancia como observador externo.
CONCLUSIONES
La investigación científica provee herramientas para el desarrollo de diversas disciplinas biomédicas y se debe contemplar como la columna vertebral en la generación de conocimientos para los médicos; a través de la investigación se mejora la habilidad para entender, criticar y establecer de manera diferencial aspectos observacionales de la medicina basada en evidencia. Se favorece la obtención de conocimientos que se traducirán como innovaciones, las cuales han permitido el avance de una gran cantidad de especialidades médicas. En suma, la investigación no debería ser vista solo como una rama de la Medicina, sino como la raíz misma de esta disciplina, y certificada por diversos procesos de calidad de la investigación.
Bibliografia :
BUNGE, M. (2010). La ciencia, su método y su filosofía. Bogotá D.C., Colombia. Panamericana Editorial Ltda. (pp. 4-18)
BUNGE, M. (2010). La ciencia, su método y su filosofía. Bogotá D.C., Colombia. Panamericana Editorial Ltda. (pp. 33-45)
KUHN, T. (2010). La estructura de las revoluciones científicas. 3ª ed. México D.F., México. Fondo de Cultura Económica. (pp. 10-14)
ISHIKAWA, K. (1986). ¿Qué es control total de la calidad? La modalidad japonesa. Trad. edición en castellano, Margarita Cárdenas. Bogotá D.C., Colombia. Editorial Norma S.A. (p.286)
MIRANDA, F., CHAMORRO, A. & RUBIO, S. (2009). Introducción a la gestión de la calidad. Madrid, España. Delta Publicaciones. (pp. 2-6)
- 202017feb
Trasplante de hígado: ¿en qué consiste?
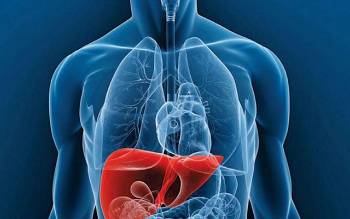
Los trasplantes de hígado ocupan el segundo lugar en el ranking de trasplantes en España, solo detrás de los renales. En 2018, se realizaron 1.230 trasplantes hepáticos. Y es que se trata de una cirugía que alarga y mejora la calidad de vida de pacientes con diversas patologías hepáticas, entre ellas cirrosis o carcinomas hepatocelulares.
¿En qué consiste un trasplante de hígado?
Se trata de una cirugía mediante la cual se extirpa un hígado que ya no funciona de manera adecuada y se reemplaza por un órgano saludable, proveniente de un donante fallecido o vivo.
¿Por qué es importante el hígado? ¿Qué funciones tiene?
El hígado es un órgano fundamental para el funcionamiento del cuerpo humano, ya que a través de él:
● Se eliminan bacterias y toxinas de la sangre.
● Previene numerosas infecciones.
● Ayuda a regular las respuestas inmunes.
● Procesa los nutrientes, hormonas y medicinas.
● Produce la bilis, que es necesaria para que el organismo pueda absorber las grasas, el colesterol y las vitaminas solubles en grasa.
● Fabrica proteínas que intervienen en la coagulación sanguínea.
¿En qué situaciones está recomendado?
Las indicaciones del trasplante hepático incluyen una multitud de patologías que afectan, de distintas maneras, al funcionamiento del hígado, causando un fallo hepático que es una situación incompatible con la vida.
Las principales patologías que necesitan de un trasplante hepático, indica el especialista, se pueden dividir en cuatro grandes grupos:
● Cirrosis hepática
● Hepatopatías colestásicas crónicas
● Carcinoma hepatocelular
● Insuficiencia hepática aguda
No obstante, para valorar si es oportuno un trasplante hepático en un paciente, es necesario realizar una valoración del su estado de salud integral. El mal funcionamiento del hígado acaba afectando a otros órganos, por lo tanto, hay que descartar cualquier condición médica que pueda contraindicar el mismo trasplante.
La evaluación del candidato al trasplante hepático debe ser tomada en un comité multidisciplinar donde colaboran cirujanos, hepatólogos, intensivistas, anestesistas y radiólogos intervencionistas.
¿Cuándo se debe hacer el trasplante de hígado?
Para decidir en qué momento se debe realizar el trasplante lo más importante es valorar si se prevé que la supervivencia tras el trasplante hepático sea superior a la de la hepatopatía si se deja evolucionar.
¿Qué requisitos debe cumplir un paciente para recibir un trasplante?
Para tomar la decisión de realizar un trasplante hepático es necesario hacer una evaluación del paciente, tanto a nivel físico como psicológico, para valorar las perspectivas de recuperación una vez realizada la cirugía.
Podemos resumir los requisitos básicos en los siguientes apartados:
● El paciente no presenta trastornos asociados a la enfermedad hepática que limiten gravemente su supervivencia.
● Presenta las características mínimas para superar la intervención quirúrgica.
● En el día a día del candidato, existe la suficiente disciplina para cumplir el tratamiento médico postrasplante.
● El paciente dispone de una capacidad psíquica/psicológica adecuada con un entorno familiar y social idóneo para un seguimiento tras la operación.
¿Se puede donar parte del hígado en vida?
El trasplante de hígado de un donante vivo es una opción cada vez más común, ya que el hígado humano es un órgano que se regenera y vuelve a su tamaño normal poco después de la extirpación quirúrgica de una parte del órgano.
Los trasplantes de hígado de donantes vivos se han utilizado inicialmente en niños que necesitaban un trasplante de hígado debido a la escasez de órganos de tamaño adecuado del donante fallecido. Hoy en día, también representa una opción importante para los adultos que padecen enfermedad hepática terminal.
Durante la donación in vivo es esencial garantizar la seguridad tanto del donante como del receptor. Por esta razón, se debe realizar un estudio exhaustivo del donante analizando en profundidad la anatomía del hígado mediante estudio de imagen y de posibles variantes vasculares y/o biliares.
¿Cuáles son los riesgos?
Aunque las cifras indican que el 70% de los trasplantes hepáticos garantizan que los pacientes vivirán al menos en los siguientes cinco años a la cirugía, es importante saber que existen complicaciones que pueden surgir tras la intervención.
Por un lado, están los riesgos asociados con el procedimiento:
● Complicaciones del ducto biliar, como fugas del ducto biliar o reducción de los conductos biliares.
● Coágulos sanguíneos.
● Insuficiencia hepática.
● Rechazo del hígado recibido.
● Confusión mental o convulsiones
● Reaparición de la enfermedad hepática en el hígado trasplantado.
Por otro lado, están los riesgos asociados a los medicamentos contra el rechazo de hígado – que deberán tomarse de por vida-. Estos son:
● Debilitamiento de los huesos
● Dolores de cabeza
● Presión arterial alta
● Nivel de colesterol alto
● Diabetes
● Diarrea
● Incremento de infecciones, ya que se trata de medicamentos inmunodepresivos.
¿Cómo evolucionarán los trasplantes de hígado en el futuro?
Los órganos son un recurso claramente limitado, aunque nuestro país tiene el honor de ser líder mundial en donación y trasplante de órganos: en 2018 alcanzamos los 48 donantes por millón de habitantes y se realizaron más de 5.000 trasplantes.
Debido a esto, constantemente existe una lucha para definir de manera óptima la prioridad de los pacientes en lista de espera para el trasplante hepático.
Para intentar aumentar el pool de órganos disponibles, se ha empezado a utilizar la donación de vivo y en los últimos años la donación en asistolia controlada; este último ha permitido aumentar el número absoluto de donaciones en nuestro medio.
Además, se ha abierto una nueva puerta en cuanto al empleo de donantes con infecciones activas del virus de la hepatitis C, incluso para los receptores no infectados, gracias al uso de los nuevos antivirales de acción directa.
Existen también líneas de investigación para descubrir nuevos medicamentos inmunodepresores, examinando el efecto de la lesión mediada por anticuerpos en trasplantes de hígado y riñón y la forma en la que un trasplante multiorgánico podría dar, en realidad, mejores resultados.
En suma, es previsible que el número de trasplantes de hígado en España vaya en aumento y que las probabilidades de éxito sigan aumentando, así como que se sigan produciendo mejoras en la calidad de vida de los pacientes, debido a que es un sector de la medicina en la que se innova constantemente.
Trasplantes - trasplante de hígado - trasplante hepático - cirrosis - carcinomas hepatocelulares - hepatopatía colestásica crónica - insuficiencia hepática aguda - extirpación del hígado - donante - hígado - donante vivo - donación in vivo - Quirónsalud - complejo hospitalario Ruber Juan Bravo - Dr. Juan Carlos Meneu0 comentarios - 20209ene
Condilomas y láser
Dr. Rubén del Olmo López
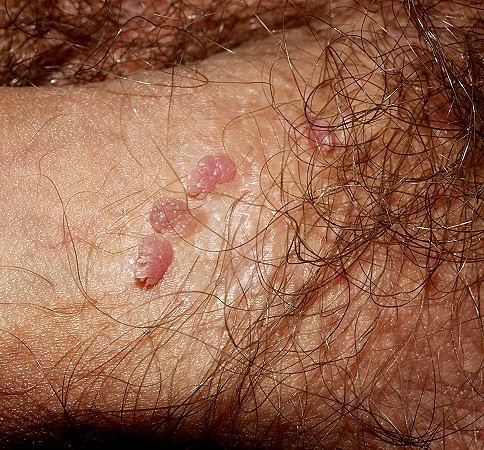
Los condilomas acuminados o verrugas genitales son unas lesiones causadas por el Virus del Papiloma Humano (VPH), que se considera una enfermedad de transmisión sexual. Se presenta con mayor frecuencia en varones homosexuales, ante todo en combinación con VIH. Actualmente se conocen multitud de subtipos de VPH, algunos de ellos no generan estas verrugas, pero sí cambios anormales en las células del canal anal, genitales y cérvix. Existe un riesgo de malignización de estas lesiones, mayor en algunos subtipos, por lo que se recomienda siempre tratar los condilomas una vez diagnosticados.
El mecanismo de transmisión es por vía sexual, ya sea vaginal, oral o anal. El período de incubación habitual varía desde semanas hasta 6 meses o incluso más tras el contacto.
Las verrugas son el síntoma más común, tanto en hombres como mujeres, y pueden aparecer en cualquier parte del área genital. Son lesiones sobreelevadas, únicas o múltiples. Pueden causar dolor, picor, ardor y/o sangrado.
El tratamiento consiste en la eliminación de dichas verrugas, y con ello la mayoría de los síntomas. Hay que destacar que ningún tratamiento elimina el virus del organismo. Existen varios procedimientos, siendo los más utilizados la crioterapia, electrocoagulación, imiquimod, podofilotoxina, y la vaporización con láser de CO2.
La vaporización con láser de CO2 presenta una serie de ventajas:
- Es muy efectiva, permite un mayor control y precisión de la profundidad del procedimiento.
- El láser concentra la energía en zonas extremadamente pequeñas, por lo que evita dañar el tejido sano de alrededor de la lesión.
- La coagulación la hace exactamente en el punto donde estaba la verruga, evitando el sangrado, disminuyendo el riesgo de infección.
- Mejor cicatrización, postoperatorio más llevadero, mejor estéticamente.
En ocasiones hay que combinar el láser de CO2 con inmunoterapia o con escisión quirúrgica en lesiones muy grandes. Las tasas de recurrencia son significativas, por lo que siempre habrá que realizar un seguimiento de los pacientes, y valorar en cada caso la mejor opción terapéutica, normalmente combinando varias de las modalidades. Y siempre una vez eliminadas las lesiones visibles y controladas las recidivas con inmunoterapia, utilizar preservativo para disminuir el riesgo de transmisión a individuos sanos.
Condilomas - verrugas genitales - virus del papiloma humano - VPH - HPV - enfermedades de transmisión sexual - crioterapia - electrocoagulación - imiquimod - podofilotoxina - vaporización con láser de CO2 - Quirónsalud - complejo hospitalario Ruber Juan Bravo - Dr. Juan Carlos Meneu - Dr. Rubén del Olmo López4 comentarios - 201915nov
Ecografía transrectal
Dr. Pietro Giordano
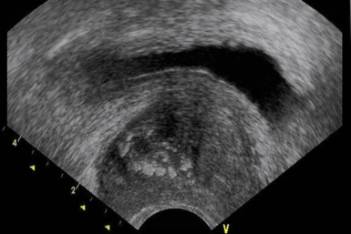
¿De qué se trata?
La ecografía transrectal, también llamada ecografía endorectal, es una prueba diagnóstica que consiste en la introducción de un emisor de ultrasonidos de alta energía en el recto. Las ondas sonoras se reflejan en los órganos y tejidos internos dando lugar a ecos.
Estos ecos producen una imagen computerizada del tejido del cuerpo en forma de ecografía.
¿Para qué sirve?
La ecografía transrrectal se usa para verificar si hay anomalías en el recto y las estructuras cercanas, incluso la próstata. De hecho, permite visualizar la integridad de los esfínteres, la afectación de la mucosa y la posible afectación de los tejidos adyacentes al recto.
La ecografía transrrectal tiene aplicaciones en el estudio de las patologías del conducto anal y del recto.
En el recto, la utilidad principal de esta prueba es el estudio del grado de invasión de los tumores rectales para definir mejor el tratamiento en cada caso en función del estadio de la enfermedad.
Por otro lado, la ecografía transrectal es particularmente útil en el estudio de las fístulas y de los abscesos anales, la incontinencia y los tumores anales.
En las enfermedades del canal anal, la identificación de los trayectos fistulosos y la visión de la lesión de un esfínter roto como causa de la incontinencia anal, se realiza en pocos minutos y de forma muy fiable.
El conocimiento de estas patologías de forma preoperatoria permite la planificación de la cirugía y la personalización del tratamiento.
¿Cómo se realiza?
Las ecografías pueden hacerse de forma ambulatoria, ya que no precisa de una preparación especial o estar hospitalizado.
Normalmente se unta con un gel lubricante, que actúa como conductor a contacto con las paredes del recto. Aunque la ecografía se suele realizar por los radiólogos, en ocasiones son los mismos cirujanos generales y digestivos, con formación en proctología, los encargados de realizarla.
¿Qué se siente?
Los estudios ecográficos, en general, son exámenes indoloros si bien se puede notar una leve molestia por la presión de la sonda en el canal anal.
¿Hay riesgos o contraindicaciones?
No existen riesgos frecuentes y comunes conocidos asociados a este examen.
Esta es una técnica no invasiva y por lo tanto segura.
No obstante los cirujanos del equipo Oncocir te pueden aclarar, con todos los detalles, las dudas de tu caso concreto y te proporcionarán la información de los resultados de la prueba.
Ecografía transrectal - ecografía endorectal - pruebas diagnósticas - anomalías en el recto - anomalías en la próstata - integridad de los esfínteres - afectación de la mucosa - afectación de los tejidos adyacentes al recto - patologías del conducto anal - patologías del recto - tumores rectales - fístulas - abscesos anales - incontinencia - tumores anales - enfermedades del canal anal - trayectos fistulosos - esfínter roto - incontinencia anal - Quirónsalud - complejo hospitalario Ruber Juan Bravo - DR. Juan Carlos Meneu - Dr. Pietro Giordano0 comentarios - 201911oct
Las claves de la cirugía de reasignación de sexo
Dr. Juan Carlos Meneu

La cirugía de reasignación de género se ha duplicado en España en el último lustro y, aunque es un procedimiento complejo, los avances médicos han facilitado el proceso y ofrecen cada vez mayores garantías de llevar a cambio un proceso de confirmación de sexo exitoso y de que el paciente lleve una vida de calidad.
"Estas cirugías son para personas transgénero que optan a ella como parte de su confirmación de sexo. Son una serie de procedimientos quirúrgicos que se realizan para ser el género con el cual se identifican".
¿Qué es la transexualidad?
Se trata de una circunstancia que se produce en personas "cuyo sexo biológico difiere de aquel que experimentan o sienten como propio", según lo define la Asociación Española de Cirugía Estética Plástica.
Existen dos tipos:
- Transexualidad femenina: es una persona a la que se le ha asignado el sexo masculino al nacer, pero percibe su identidad de género como femenina.
- Transexualidad masculina: a la persona se le asignó el sexo femenino al nacer, pero percibe su identidad de género como masculina.
¿Qué es la cirugía de reasignación de sexo?
En realidad, se trata de un conjunto de cirugías orientadas a cambiar el sexo de nacimiento de una persona por el sexo que corresponde con su identidad de género, y determinar cuáles serán depende de si se trata de un paciente con transexualidad femenina o masculina.
Cirugía en la mujer transgénero
La cirugía principal en este caso es la genitoplastia feminizante o vaginoplastia, cuya finalidad es crear una vagina en la persona que nació con sexo masculino, tanto con finalidad funcional como estética.
"Consiste en extirpar los testículos (orquiectomía) y el pene (penectomía), crear una vagina con tejido peniano o del colon (vaginoplastia), crear una vulva (vulvoplastia), crear un clítoris (clitoroplastia) y crear labios genitales (labioplastia).
Existen dos tipos:
- Vaginoplastia por inversión peneana: se invierte la piel del pene y el escroto para crear una vagina.
- Vaginoplastia con colgajo rectosigmoidal pediculado: se utiliza la parte final del intestino grueso para crear la vagina.
El cirujano decidirá cuál es la más pertinente, dependiendo de las condiciones de cada paciente.
Cirugías adicionales
Cirugía de las mamas: se realiza mediante implantes de prótesis mamarias o del trasplante de grasa de otras partes del cuerpo a los senos (lipofilling).
Otros procedimientos estéticos: feminización facial, reducción del cartílago tiroideo, implantes de glúteos y eliminación del vello.
Complicaciones más comunes:
- Infecciones, hematomas, seromas o apertura de las heridas.
- Necrosis parcial o completa de la vagina y los labios.
- Aparición de fístulas recto-vaginales.
- Estenosis de uretra.
- Creación de vaginas de longitud insuficiente para las relaciones sexuales.
Cirugía en el hombre transgénero
La cirugía principal en estos pacientes está enfocada en crear un pene, funcional y estético. Es decir, debe posibilitar la erección, la sensibilidad táctil erógena y la micción a través de la neouretra.
Existen dos tipos:
- Metaidoioplastia: tras un tratamiento hormonal para conseguir la hipertrofia del clítoris, este órgano es intervenido para crear un pene. El inconveniente de esta cirugía es que, aunque se consigue una funcionalidad casi total del pene, el órgano creado es pequeño y no totalmente apto para la penetración sexual.
- Faloplastia: se construye el pene a partir de injertos obtenidos de otras partes del cuerpo, como puede ser el antebrazo, el muslo o el abdomen. A diferencia de la metaidoioplastia, en este caso sí se consigue un pene de dimensiones anatómicas, que es apto para la penetración sexual.
Además, se lleva a cabo la extirpación del útero (histerectomía) y de la vagina (vaginectomía). Se reconstruye la uretra y se coloca una prótesis testicular.
Cirugías adicionales
Cirugía de las mamas: se realiza una mastectomía o extirpación de estos órganos.
Otros procedimientos estéticos: liposucción, lipofilling, implantes pectorales.
Complicaciones más comunes:
- Infecciones, hematomas, seromas, apertura de las heridas.
- Necrosis del neopeneo del complejo areola-pezón y/o pérdida de sensibilidad.
- Cicatrices poco estéticas.
- Estenosis y fístulas urinarias.
En definitiva, el proceso de confirmación de género es complejo y la decisión de recurrir a una cirugía debe de ir acompañada del asesoramiento de profesionales de otras disciplinas, como pueden ser la psiquiatría, psicología, endocrinología, ginecología, urología, medicina interna o la otorrinolaringología.
Reasignación de género - reasignación de sexo - personas transgénero - transexualidad - transexualidad femenina - transexualidad masculina - identidad de género - genitoplastia feminizante - vagino plastia - orquiectomía - penectomía - vaginoplastia - vulvoplastia - clitoroplastia - labioplastia - metaidoloplastia - faloplastia - Quirónsalud - complejo hospitalario Ruber Juan Bravo - Dr. Juan Carlos Meneu3 comentarios
Bienvenido al blog del Servicio de Cirugía General y del Aparato Digestivo del Complejo Hospitalario Ruber Juan Bravo. Este espacio está creado para aconsejar e informar sobre las enfermedades del aparato digestivo, de la cirugía general, de la cirugía laparoscópica, de la cirugía robótica, de la cirugía de la carcinomatosis, de la cirugia endocrina, de la cirugía metabólica y de la obesidad, de la cirugía de colon y de recto y de la proctología, ademas de la cirugía oncológica, entre otros aspectos. El cáncer del aparato digestivo es una de las principales causa de muerte en todo el mundo. Estamos abiertos a responder a cualquier duda o cuestión. Será un placer intentar resolverla.
 2.026
2.026
 2.025
2.025
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018
 2.017
2.017
 2.016
2.016
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.