Quirónsalud
Blog de Cardiología de los Hospitales Quirónsalud Alicante, Murcia, Torrevieja, Valencia, Costa Adeje y Vida
- 202129nov
Lo que tienes que saber sobre las patologías congénitas y cómo es vivir con ellas
Las cardiopatías congénitas son un grupo de enfermedades caracterizado por anomalías estructurales
 del corazón presentes al nacer como consecuencia de alteraciones del desarrollo embrionario del corazón.
del corazón presentes al nacer como consecuencia de alteraciones del desarrollo embrionario del corazón.
Congénito significa que naces con el defecto. La enfermedad cardíaca congénita, también llamada defecto cardíaco congénito, puede cambiar la forma en que la sangre fluye a través del corazón.
Algunos defectos cardíacos congénitos pueden no causar ningún problema. Sin embargo, los defectos complejos pueden causar complicaciones que ponen en riesgo la vida.
Los avances en el diagnóstico y el tratamiento han permitido que los bebés con enfermedades cardíacas congénitas sobrevivan hasta la edad adulta. Incluso, puede darse que los signos y síntomas de una enfermedad cardíaca congénita no sean visibles hasta que eres adulto.

Si bien es cierto que, si tienes una enfermedad cardíaca congénita, es probable que necesites cuidados médicos durante toda tu vida.
¿Cuáles son las causas?
Los investigadores no están seguros de las causas de la mayoría de las enfermedades cardíacas congénitas.
La etiología no está del todo aclarada, pero se considera que las causas son multifactoriales por genética (cromosomopatías y mutaciones puntuales) y por exposición ambiental (enfermedades maternas por exposición a drogas, tóxicos e infecciones).
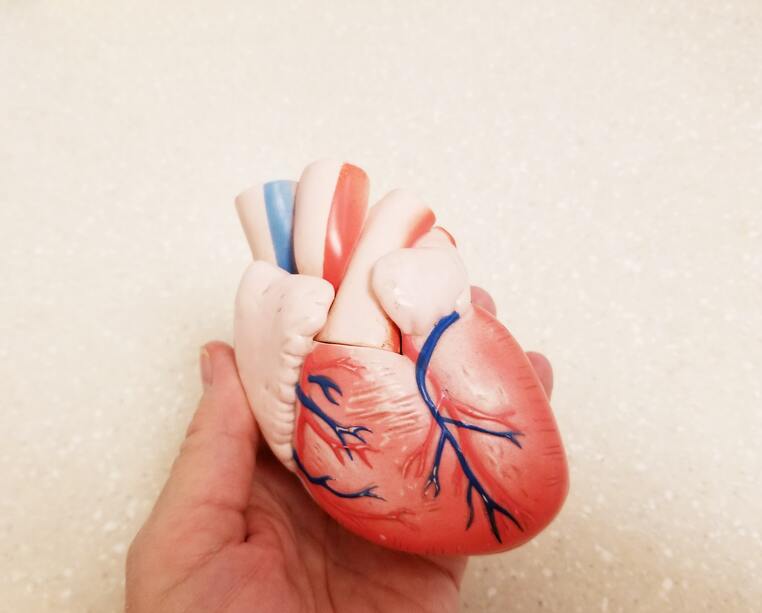
Funcionamiento del corazón
Para entender las enfermedades cardíacas congénitas, es importante saber cómo funciona el corazón:

El corazón está dividido en cámaras: dos cámaras superiores (aurículas) y dos cámaras inferiores (ventrículos).
El lado derecho del corazón traslada la sangre a los pulmones a través de los vasos sanguíneos (arterias pulmonares).
En los pulmones, la sangre toma oxígeno y luego regresa al lado izquierdo del corazón por las venas pulmonares.
Después, el lado izquierdo del corazón bombea la sangre a través de la aorta y hacia el resto del organismo.
Por tanto, las enfermedades cardíacas congénitas pueden afectar cualquiera de estas estructuras del corazón, incluidas las arterias, las válvulas, las cámaras y la pared de tejido que separa las cámaras (tabique).
¿Qué síntomas tiene una cardiopatía congénita?
Algunos defectos cardíacos congénitos no causan signos ni síntomas. Para algunas personas, los signos o síntomas se presentan más tarde, es decir en la edad adulta en lugar de cuando son bebés.
También es posible que los síntomas puedan volver años después de haber recibido tratamiento para un defecto cardíaco.
Los síntomas de enfermedades cardíacas congénitas comunes en los adultos incluyen:
- Ritmo cardíaco anormal (arritmias)

- Un color azulado en la piel, los labios y las uñas (cianosis)
- Falta de aire
- Cansancio rápido tras un esfuerzo
- Hinchazón del tejido o los órganos del cuerpo
¿Cuál es la cardiopatía congénita más grave?
El síndrome del corazón izquierdo hipoplásico, que consiste en que partes del corazón izquierdo, entre las que se encuentra: la válvula mitral, aórtica, ventrículo izquierdo y aorta, del bebé no se desarrollan por completo.
¿Cuál es la cardiopatía congénita más frecuente?
La anomalía congénita clínicamente silente de mayor significación en términos epidemiológicos es sin duda la válvula aórtica bicúspide.
Esta malformación afecta al 1 o 2% de la población general. Una válvula aórtica bicúspide es una válvula aórtica que tiene solo dos valvas en lugar de tres, esto puede condicionar que la válvula sea más estrecha, que fugue o puede no tener repercusión hemodinámica.
¿Cuántos tipos de cardiopatías congénitas hay?
A grandes rasgos las cardiopatías congénitas más prevalentes se podría dividir en:
- Cardiopatías que cursan con cortocircuito izquierda-derecha (comunicación interventricular, comunicación interauricular y ductus persistente).
- Cardiopatías con obstrucción al flujo de sangre (estenosis pulmonar, estenosis aórtica, coartación de aorta).
- Cardiopatías con cianosis (tetralogía de Fallot).
¿Tienen tratamiento las cardiopatías congénitas?
Durante la edad pediátrica, dependiendo del tipo de cardiopatía congénita, estos pacientes requieren intervenciones quirúrgicas
 correctoras de la anatomía o intervencionismo cardiológico mediante cateterismo para solucionar los defectos.
correctoras de la anatomía o intervencionismo cardiológico mediante cateterismo para solucionar los defectos.El desarrollo experimentado por la cardiología y cirugía cardiovascular pediátricas durante el siglo XX ha supuesto un impresionante programa de recuperación de niños que estaban condenados a morir.
Actualmente más del 85% sobreviven hasta la edad adulta. Por este motivo, es importante que estos pacientes reciban un correcto seguimiento cardiológico de sus residuos, secuelas y complicaciones derivadas de la cardiopatía congénita con la que nacieron.
En Quironsalud Alicante
 contamos con un equipo de cardiólogos altamente capacitados, preparados y experimentados en el seguimiento de este tipo de pacientes.
contamos con un equipo de cardiólogos altamente capacitados, preparados y experimentados en el seguimiento de este tipo de pacientes.
Texto elaborado por el Doctor Luis González, jefe de cardiología de Quirónsalud Alicante.
jefe de cardiología de Quirónsalud Alicante.
- Ritmo cardíaco anormal (arritmias)
- 202119nov
Las pruebas para detectar enfermedades cardíacas, el electrocardiograma y ecocardiograma
Los exámenes de detección temprana de enfermedades cardíacas
 nos permiten detectar problemas en el corazón y su funcionamiento antes de que aparezcan los síntomas.
nos permiten detectar problemas en el corazón y su funcionamiento antes de que aparezcan los síntomas.
El objetivo de la detección temprana es detectar una enfermedad en su etapa más temprana y más tratable.Las pruebas de detección pueden incluir pruebas de laboratorio que evalúan la sangre y otros fluídos, pruebas genéticas que buscan marcadores genéticos heredados asociados a la enfermedad, y exámenes por imágenes que producen imágenes del interior del cuerpo. Estas pruebas generalmente están disponibles para la población en general. Sin embargo, las necesidades de una persona con respecto a una prueba de detección se basan en factores tales como la edad, el sexo y los antecedentes familiares.

¿Qué es un electrocardiograma?
El electrocardiograma
 es la representación gráfica de la actividad eléctrica del corazón, obtenida a través de la superficie corporal.
es la representación gráfica de la actividad eléctrica del corazón, obtenida a través de la superficie corporal.Por su parte, el ecocardiograma es una técnica de imagen no invasiva que emplea ultrasonidos para evaluar las estructuras y función cardiaca, mediante la generación de imágenes y registros del corazón.
Diferencias entre electrocardiograma y ecocardiograma
En líneas generales, con el electrocardiograma valoramos la actividad eléctrica, y el ecocardiograma nos permite valorar la estructura y función cardiaca.

Cada uno analiza el corazón desde una aproximación diferente, pero muchas veces complementaria.
¿Para qué se usa el electrocardiograma?
Entre sus múltiples usos se incluyen determinar el ritmo cardiaco y las alteraciones del mismo , es decir, las arritmias.
, es decir, las arritmias.Además de ello permite:
- Detectar las enfermedades de las arterias coronarias, como pueden ser la angina de pecho o el infarto.
- Detectar alteraciones de la conducción eléctrica del corazón (bloqueos).
- Detectar alteraciones electrolíticas, alteraciones del calcio, potasio). Sugerir alteraciones estructurales (hipertrofia,miocardiopatías).
Usos del ecocardiograma
El ecocardiograma nos permite visualizar la estructura y función cardiaca, siendo hoy día un método esencial en la evaluación del corazón.
Con el ecocardiograma podemos:
- Valorar el tamaño y grosor de las paredes del corazón,
- El funcionamiento global y regional,
- La morfología y función de sus válvulas,
- Presencia de masas intracardiacas,
- Cardiopatías congénitas,
- Alteraciones de la aorta o del pericardio, entre otras.

¿En qué momento se necesita usar cada uno?
La indicación de cada uno irá a criterio del médico, pero en líneas generales un electrocardiograma se puede necesitar cuando se sospeche algún trastorno del ritmo cardiaco o isquemia
 , principalmente en caso de presentar dolor torácico, sensación de latidos irregulares o palpitaciones, sensación de falta de aire, cansancio, mareo o pérdida de
, principalmente en caso de presentar dolor torácico, sensación de latidos irregulares o palpitaciones, sensación de falta de aire, cansancio, mareo o pérdida de
conocimiento.Una ecocardiografía se realizará cuando se quiera valorar la estructura y función cardiaca, y esto suele ser necesario en casos de angina de pecho o infarto, arritmias, valoración o sospecha de enfermedades valvulares (soplos), insuficiencia cardiaca, hipertensión arterial, síncope o pérdida de conocimiento, etc.
Prueba de ecocardiogramaExisten varios tipos de ecocardiografía, siendo la más frecuente la que se realiza a través del tórax (transtorácica).
En ella se empleará un transductor, que es la parte del equipo que emite y registra los ultrasonidos que se generan, y que tras ser procesados, van a generar una imagen que se visualiza en la pantalla.
El paciente se desnuda de cintura para arriba y se tumba en una camilla, de lado izquierdo con el brazo izquierdo bajo la cabeza. Se colocan electrodos para monitorizar el ritmo cardiaco. Con el transductor en diferentes localizaciones, adquirimos las distintas imágenes del corazón.
Se emplea un gel especial para mejorar la transmisión de los ultrasonidos, que puede sentirse frío al comienzo, este gel no mancha ni irrita la piel.
Durante el estudio se puede solicitar que se cambie ligeramente la postura, así como que se mantenga la respiración durante unos segundos. La duración del estudio puede oscilar entre 10 y 30 minutos, y una vez finalizado, se retiran los electrodos y se limpian los restos de gel,
pudiendo el paciente vestirse.
¿Es doloroso el ecocardiograma?Este tipo de prueba que usamos en la Unidad de Cardiología
 , no suele doler.
, no suele doler.
El paciente puede notar una ligera presión por el transductor. También se puede notar una ligera molestia en caso de presentar heridas en la zona del tórax donde se realiza la exploración, como por ejemplo tras una cirugía de mama.Para saber precio del estas pruebas diagnósticas del corazón se consulta con el especialista para que haga una valoracion individual de cada caso.
Texto elaborado por el Doctor Jose Nieto , jefe de Cardiología de Quirónsalud Murcia.
, jefe de Cardiología de Quirónsalud Murcia.
Solicita aquí mas información acerca de las pruebas de diagnóstico cardiaco
 .
.
- 202129oct
La actuación ante el infarto que te puede salvar la vida
Texto elaborado por el servicio de cardiología de Quirónsalud Valencia

La enfermedad cardiovascular, es a día de hoy la primera causa de morbimortalidad en los países desarrollados. Dentro de ella, el infarto agudo de miocardio sigue siendo la manifestación más importante de la cardiopatía isquémica.
El infarto agudo de miocardio se produce por una reducción o cese completo del riesgo sanguíneo en una arteria coronaria, las cuales son responsables de llevar la sangre al corazón.
Un infarto siempre implica un área de necrosis o cicatriz en el corazón que, según su tamaño o extensión, puede provocar que el paciente sufra síntomas de insuficiencia cardíaca por fallo de bomba. Por este motivo es muy importante la atención precoz del paciente.
Esto implica que el paciente acuda rápidamente al servicio de urgencias ante alguno de los síntomas de alarma, así como que el centro hospitalario ponga inmediatamente en marcha un protocolo de actuación denominado código infarto cuyo objetivo es la apertura precoz de la arteria infartada, ya que cuanto antes se realice esa apertura menor será el daño del infarto agudo de miocardio y mejor el pronóstico del paciente.
Código infarto en Quirónsalud
El Hospital Quirónsalud Valencia ofrece la atención de código infarto desde hace más de dos años y es activado cada vez que un paciente es diagnosticado de infarto a su llegada al servicio de urgencias.
Este protocolo consiste en la realización en la Unidad de Hemodinámica de un cateterismo cardiaco de manera inminente, que en el 99% de los casos es realizado por vía radial, es decir por el brazo y bajo sólo anestesia local.
El cateterismo, es la única técnica que permite visualizar de manera directa las arterias del corazón mediante la inyección de contraste y bajo control con Rayos X. De esta manera se puede diagnosticar la arteria obstruida e inmediatamente proceder a su apertura. Tras esto, se procede a la colocación de un muelle denominado stent, consiguiendo restaurar el paso de la sangre de forma inmediata y con unos excelentes resultados a largo plazo para el paciente.
Los especialistas del hospital Quirónsalud Valencia aconsejan acudir al servicio de urgencia ante los conocidos síntomas de infarto
 .
.Con frecuencia, se piensa que la enfermedad cardíaca es un problema mayor para los hombres. Sin embargo, es la causa más común de muerte tanto para mujeres como para hombres.

Síntomas de ataque al corazón en mujeres
Los síntomas de ataque cardíaco tanto en hombres como mujeres suele ser: algún tipo de dolor en el pecho, presión o incomodidad que dura más de unos pocos minutos o aparece y desaparece.
El dolor torácico no siempre es severo o incluso el síntoma más notorio, particularmente en las mujeres. Las mujeres lo describen como presión o tensión. Sin embargo, es posible tener un ataque cardíaco sin dolor en el pecho.
Las mujeres son más propensas a tener otros síntomas que no sean el dolor/presión en el pecho, entre ellos:
Dolor en el centro del pecho, irradiado, o no, a ambos brazos o al brazo izquierdo.
Incomodidad en el cuello, la mandíbula, los hombros, la parte superior de la espalda o el abdomen.
Falta de aliento.
Náuseas o vómitos.
Sudoración.
Vahído o mareos.
Fatiga inusual.
Dolor en la boca del estómago.
Este tipo de problema cardíaco, suele tener mayor incidencia en mujeres, sobre todo de edad más avanzada.
Las mujeres tienden a tener síntomas más a menudo cuando descansan, o incluso cuando duermen, que en los hombres. El estrés emocional puede jugar un papel importante en el desencadenamiento de los síntomas del ataque cardíaco en las mujeres.

Signos de ataque cardíaco en hombres
Entre los síntomas y signos que suelen presentarse en los hombres encontramos:
Presión, opresión, dolor, o sensación de compresión o dolor en el pecho o en los brazos, que puede propagarse hacia el cuello, la mandíbula o la espalda.
Náuseas, indigestión, ardor de estómago o dolor abdominal.
Falta de aire.
Sudor frío.
Fatiga.
Aturdimiento o mareos repentinos.
No todas las personas presentan los mismos síntomas, ni intensidad de estos, ante un ataque cardíaco. Algunas personas tienen un dolor leve; otras presentan un dolor más intenso. Algunas personas no presentan síntomas. Para otros, la primera señal puede ser un paro cardíaco repentino. Sin embargo, cuantos más signos y síntomas tengas, mayor es la probabilidad de que estés teniendo un ataque cardíaco
 .
.Algunos ataques cardíacos se producen de repente, pero muchas personas tienen signos y síntomas de advertencia horas, días o semanas antes.
Cómo actuar ante un ataque cardíaco
Antes los posibles síntomas mencionados anteriormente, se recomienda actuar de inmediato.Llama a emergencias, si crees que estás teniendo un ataque cardíaco llama al número de emergencias 112, o emergencias locales. Si no puedes, a alguien que te lleve al hospital más cercano.
La Unidad de Hemodinámica del Hospital Quirónsalud es en la actualidad uno de los referentes en la ciudad de Valencia en la atención del código infarto. Este servicio cuenta con la atención de cardiólogos especializados en Hemodinámica y Cardiología Intervencionista con amplia experiencia en cardiopatía isquémica en el que realizan más de trescientos cateterismos anuales.
Nunca es tarde para prevenir y actuar ante un posible infarto de miocardio, si presentas algunos de los síntomas aquí descritos, los profesionales de Quironsalud te recomiendan pedir ayuda.
Texto elaborado por la doctora Eva Rumíz
 , hemodinamista de la Unidad de Cardiología de Quirónsalud
, hemodinamista de la Unidad de Cardiología de Quirónsalud 0 comentarios
0 comentarios - 202118oct
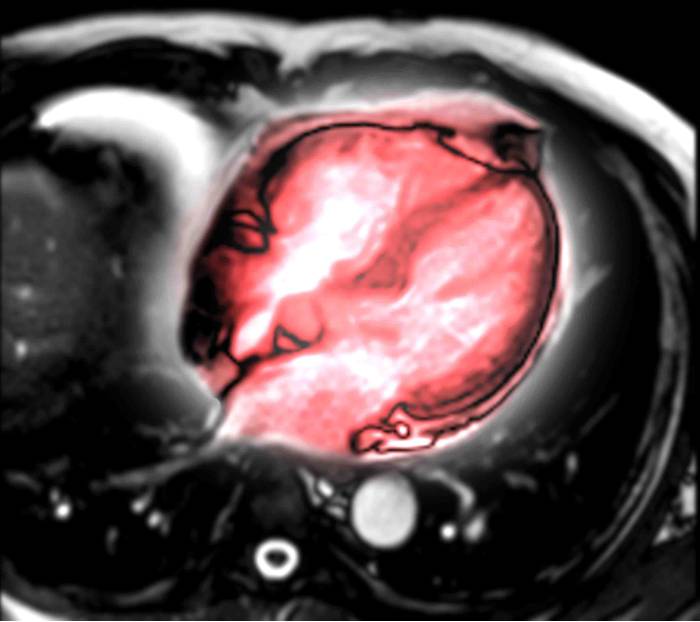
Tu corazón desde dentro gracias a la resonancia cardíaca
¿Qué es una resonancia cardíaca?
La resonancia magnética cardiaca, también conocida como RMC, es una técnica de imagen para el estudio no invasivo del corazón.
Es una técnica que no utiliza radiación ionizante, en la que se obtienen imágenes detalladas y parámetros funcionales reproducibles del corazón.
En una sola exploración, permite el estudio de la anatomía y función cardiovascular, es decir del corazón y grandes vasos que le rodean.
¿Cuándo está indicada una resonancia cardíaca?
Dicha técnica puede ser aplicada para el estudio, seguimiento y diagnóstico de múltiples patologías cardiovasculares.
Entre las principales indicaciones de esta técnica se encuentran las cardiopatías congénitas, cardiopatía isquémica, miocardiopatías y miocarditis, valvulopatías, patología del pericardio, patología aórtica y tumores cardíacos.
Este tipo de prueba es de gran ayuda para los especialistas del corazón ya que les ayuda en el diagnóstico y seguimiento de las patologías cardíacas de los pacientes.
¿Qué se puede ver en una resonancia cardiaca?
Con la resonancia cardíaca que realizamos en los centros de Quirónsalud se obtienen imágenes para el estudio de la anatomía, función y contractilidad cardiaca.
A través de distintas secuencias, estáticas y dinámicas, se puede estudiar el corazón empleando planos específicos, lo que permite a los especialistas de la Unidad de Cardiología tener una imagen sólida de este.
¿Cuánto tiempo dura una resonancia de corazón?
La duración de este tipo de prueba suele durar entre 45 y 60 minutos, en la que el paciente se encuentra tumbado dentro del equipo de resonancia magnética.
El personal técnico está en continua comunicación con el paciente, ya que se requiere la colaboración del mismo durante toda la exploración, debido a que la adquisición de las secuencias suele realizarse en apnea (aguantando la respiración), para eliminar el artefacto por movimiento respiratorio.
Preparación para la resonancia magnética
Para este tipo de pruebas se requiere no comer ni beber, las 4 o 6 horas antes de la sesión.
A la hora de realizarla es importante avisar al equipo médico si se tiene: válvulas cardíacas, clips para aneurisma cerebral, implantes cocleares, desfibrilador o marcapasos cardíaco, diálisis, ciertos tipos de stents, articulaciones artificiales.
Al tratarse de una prueba por imanes, durante la resonancia magnética el paciente no puede llevar dentro de la sala objetos de metal, tales como gafas, relojes, joyas, prótesis dentales removibles …
¿Es dolorosa la resonancia del corazón?
Esta es una de las preguntas frecuentes de los pacientes. La resonancia del corazón no es una técnica dolorosa. Es una técnica segura y por lo general bien tolerada, como se decía anteriormente el paciente está en constante contacto con el personal, quienes en todo momento están pendiente de ellos.
En algunos casos la resonancia del corazón requiere de la administración de contraste, para que la prueba tenga mejores resultados. Por ello, antes de la exploración suele ser necesario colocar en el paciente una vía venosa periférica a través de la cual se pueda administrar.
Durante la exploración el equipo que realiza la prueba suele emitir un sonido al estar en marcha, sin embargo no es molesto para los pacientes.
Qué siente el paciente durante la resonancia cardíaca
La resonancia magnética como decíamos no es una prueba dolorosa, lo que beneficia al paciente para estar quieto y calmado. Se recomienda mantenerse en una posición cómoda sin moverse ya que el movimiento excesivo puede afectar a los resultados haciendo que estos salgan borrosos.
En caso de que el paciente sienta claustrofobia, se le puede proporcionar algún tipo de medicamento que le ayude a calmar la ansiedad. En algunos casos las resonancias pueden ser abiertas, lo que es más cómodo para el paciente puesto que no es un espacio cerrado y evitar esa sensación de agobio.
El paciente está tumbado sobre una mesa, por lo general se le facilita una almohada para su comodidad. Por otra parte, cuando la máquina se enciende, produce ciertos zumbidos y ruidos, pero no suelen ser molestos para los pacientes.
Durante el examen cardíaco, el paciente puede hablar con el equipo médico en cualquier momento.
Beneficios de la resonancia en el corazón
Son muchos los beneficios que se pueden enumerar de esta técnica, tanto para los propios cardiólogos a la hora de diagnosticar como del paciente a la hora de realizarla. Entre ellos podemos mencionar
- Es una técnica con la ausencia de radiación ionizante,
- Proporciona una mejor resolución de contraste entre los distintos tejidos,
- Tiene la capacidad de proporcionar multiplanos de la zona.
La Cardio-RM, complementa a otras técnicas diagnósticas no invasivas en el estudio cardíaco, como la ecocardiografía, el TC, las técnicas nucleares, entre otras.
La resonancia cardíaca es la técnica que la mayor parte de los especialistas en cardiología eligen para cuantificar la función cardíaca.
Gracias a esta técnica se obtiene información sobre parámetros de función cardíaca, dimensiones de cada componente del corazón (grosor de la pared, tamaño de las cavidades…), relación del corazón con distintas estructuras, estudio anatómico y funcional de las válvulas cardiacas y detecta zonas del corazón con isquemia o fibrosis (cicatriz) que hayan pasado desapercibidas con otras técnicas de imagen.
En los centros de Quirónsalud utilizamos esta prueba para poder encontrar el mejor diagnóstico para nuestros pacientes. Si tienes alguna duda sobre la salud de tu corazón puedes consultar con los especialistas de Unidad de Cardiología.
Texto elaborado por la doctora Carmen Sastre, especialista del servicio de diagnóstico por la imagen de Quirónsalud Alicante
 0 comentarios
0 comentarios - 202128sep
Un estilo de vida saludable, la mejor apuesta para la salud de tu corazón
Las enfermedades cardiovasculares son unas de las principales causas de muerte en nuestra sociedad. Algunos de sus factores de riesgo son fácilmente prevenibles, sin embargo el alcance mundial de este tipo de dolencias es muy elevado. Los problemas de corazón a día de hoy son una de la primera causa de mortalidad en el mundo, superando cualquier tipo de cáncer.
Las enfermedades cardiovasculares pueden manifestarse de muchas formas: presión arterial alta, enfermedad arterial coronaria, enfermedad valvular, accidente cerebrovascular y arritmias (latidos irregulares)...
Con motivo del Día Mundial del Corazón, que se celebra cada 29 de septiembre y con la finalidad de concienciar a nuestra sociedad, vamos a hablar sobre los posibles factores que pueden provocarte algún tipo de problema cardíaco y algunos consejos para apostar por un estilo de vida saludable.
Principales factores de riesgo cardiovascular
Presión arterial alta (hipertensión arterial).
La hipertensión arterial aumenta el riesgo de sufrir una enfermedad del corazón, un ataque al corazón o un accidente cerebrovascular.
Las personas hipertensivas que además son obesas, fuman o tienen niveles elevados de colesterol en sangre, tienen un riesgo mucho mayor de sufrir una enfermedad del corazón o un accidente cerebrovascular.
Colesterol elevado.
Uno de los Principales factores de riesgoes factores de riesgo cardiovascular para la sociedad es el colesterol elevado.
Cuando la sangre contiene demasiadas lipoproteínas de baja densidad (LDL o «colesterol malo»), estas comienzan a acumularse sobre las paredes de las arterias formando una placa e iniciando así el proceso de la enfermedad denominada «aterosclerosis».
Cuando se acumula placa en las arterias coronarias que riegan el corazón, existe un mayor riesgo de sufrir un ataque al corazón.
Diabetes.
Los problemas del corazón son la principal causa de muerte entre diabéticos, especialmente aquellos que sufren de diabetes del adulto o tipo II .
Obesidad y sobrepeso.
El exceso de peso puede elevar el colesterol y causar presión arterial alta y diabetes. Todas estas situaciones son factores de riesgo importantes de las enfermedades del corazón.
Tabaquismo.
La mayoría de la gente sabe que fumar aumenta el riesgo de cáncer de pulmón, pero pocos saben que también aumenta apreciablemente el riesgo de enfermedad cardiovascular y de enfermedad vascular periférica (enfermedad de los vasos sanguíneos que riegan los brazos y las piernas).
El tabaquismo eleva la frecuencia cardíaca, endurece las grandes arterias y puede causar irregularidades del ritmo cardíaco. Todos estos factores hacen que el corazón trabaje más. Además, el tabaquismo eleva la presión arterial, que es otro factor de riesgo importante.
Inactividad física.
Las personas inactivas tienen un mayor riesgo de sufrir un ataque al corazón que las personas que hacen ejercicio regular.
La práctica de ejercicio fortalece el músculo cardíaco y hace más flexibles las arterias.
Sexo.
En general, los hombres tienen un riesgo mayor que las mujeres de sufrir un ataque al corazón. La diferencia es menor cuando las mujeres comienzan la menopausia.
Después de los 65 años de edad, el riesgo cardiovascular es aproximadamente igual en hombres y mujeres cuando los otros factores de riesgo son similares.

Podemos decir que múltiples estudios avalan la relación entre vida saludable y buena salud cardiovascular. Crear una serie de hábitos sanos ayudarán a mejorar y fortalecer la salud de tu corazón.
Llevar un estilo de vida cardio-saludable, implica cuidar aspectos como la dieta, ejercicio físico y controlar los factores de riesgo cardiovascular.
Los beneficios de la dieta mediterránea han sido claramente contrastados en estudios poblacionales con muchos pacientes. En la base de esta dieta encontramos alimentos como el aceite de oliva virgen, sofrito de tomate y consumo de pescado. Si añadimos una ingesta baja en sal (menos de 3 gramos al día), el beneficio es aún mayor.
Es indiscutible el efecto positivo del ejercicio físico moderado para la salud: prevención de enfermedad cardiovascular, disminución de la obesidad y depresión, menores tasas de cáncer... En comparación con individuos sedentarios, las personas que hacen ejercicio moderado viven 6 años más. Los beneficios aparecen con ejercicios tan "asequibles" como caminar a 6 km/hora.
Así mismo, es igual de importante identificar y controlar los llamados factores de riesgo cardiovascular, puesto que su efecto sobre la salud es muy significativo.
Estos factores pueden ser no modificables como la edad y el género. A mayor edad y género masculino, mayor probabilidad de sufrir problemas cardiovasculares. Otros sí que pueden modificarse como: hipertensión, hipercolesterolemia, diabetes y tabaco.
Los factores de riesgo se identifican fácilmente con medidas simples y poco costosas. A partir de los 40 años, y especialmente si tenemos antecedentes familiares, debemos medir la tensión, el colesterol y la glucosa en sangre de forma regular.
Cuanto antes detectemos estos problemas, más fácil será controlarlos y evitar sus efectos perniciosos. Así mismo, si somos fumadores debemos abandonar este hábito. Hoy en día tenemos tratamientos que hacen más fácil el que los individuos dejen de fumar.
Recuerda la importancia de cuidar tu salud y la de tu corazón. Llevar una vida saludable, hacer actividades que te gusten y realizarte chequeos periódicos para controlar la salud de tu corazón.
Texto elaborado por el doctor Rafael Florenciano, jefe de cardiología de Quirónsalud Torrevieja
Bienvenido al Blog de Cardiología de los Hospitales Quirónsalud Alicante, Murcia Torrevieja y Valencia en el que encontrarás toda la información que necesitas sobre cómo tratar las enfermedades cardiovasculares, cuáles son los tratamientos más efectivos así como todas los avances en técnicas quirúrgicas y diagnósticas.
- Cuidar tu corazón empieza por controlar la tensión arterial
- ¿Es normal cansarse al caminar? Cuándo sospechar disnea de origen cardíaco
- Miocarditis y miocardiopatías: el papel de la resonancia magnética cardíaca
- Palpitaciones frecuentes: cuándo necesitas un Holter cardíaco
- Cómo empezar a hacer ejercicio después de los 50 años, guía para una vida activa y saludable
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.
















