Quirónsalud
Blog de los Servicios de Oncología de los Hospitales Quirónsalud de Murcia, Torrevieja, Valencia y Tenerife
- 202227oct
La inmunoterapia, un tratamiento clave para acabar con el cáncer de pulmón
Texto elaborado por el doctor Antonio Brugarolas,
 jefe de la Plataforma de Oncología de Quirónsalud Torrevieja
jefe de la Plataforma de Oncología de Quirónsalud Torrevieja
El cáncer broncopulmonar es uno de los tumores más frecuentes. Aparece a partir de los 60 años y es raro antes de los 40 años. Es más frecuente en fumadores de tabaco, que representan el 70% de los casos y por este motivo se efectúan chequeos con TAC pulmonar cada 2 años para la detección precoz en fumadores de más de 50 años.
Las personas no fumadoras también pueden tener cáncer de pulmón y en estos se presentan con frecuencia genes alterados que permiten tratamientos específicos.
Los síntomas del cáncer de pulmón son inespecíficos y se asocian a enfermedad avanzada: tos persistente, expectoración sanguinolenta, dolor torácico, sensación de ahogo después de pequeños esfuerzos y pérdida de peso o energía. Cualquiera de estos síntomas es motivo de consulta al médico especialista de Quirónsalud.
Al comienzo el cáncer de pulmón es asintomático, y solamente se diagnostica por medio de estudios de imagen (Radiografía, TAC, PET-TAC).

Un nódulo sólido pulmonar de menos de 2 cm no da síntomas y representa un tumor curable mediante un procedimiento quirúrgico. Se debe descartar si se trata de una secuela después de una infección broncopulmonar, que también puede dejar un nódulo de 1-2 cm en el pulmón. Por este motivo en los pacientes fumadores, que tienen riesgo de desarrollar cáncer de pulmón, se hace TAC pulmonar de chequeo cada dos años.
Hay dos grupos principales del cáncer de pulmón: de células pequeñas y de células no pequeñas. El cáncer de células pequeñas está muy relacionado con el tabaco y representa actualmente el 30% de los cánceres de pulmón. Es un tumor indiferenciado, de estirpe neuroendocrina, que se disemina muy pronto. Rara vez es operable porque existen metástasis en el momento del diagnóstico: primero en los ganglios del tórax y enseguida después en todo el organismo (hígado, pulmón, glándulas suprarrenales y cerebro). Cuando el cáncer de células pequeñas de pulmón está localizado en el tórax, afectando bronquios, pulmón, ganglios en el mediastino y afectación pleural, se trata de enfermedad limitada y puede curarse con quimioterapia intensa
 , asociada con inmunoterapia
, asociada con inmunoterapia  y radioterapia torácica
y radioterapia torácica , así como radioterapia preventiva cerebral. Se obtienen tasas de curación del 20%. Cuando el cáncer de células pequeñas está diseminado, se trata también con quimioterapia intensiva e inmunoterapia, y se obtienen respuestas favorables durante uno o dos años pero actualmente la curación se obtiene solamente en el 5% de los enfermos.
, así como radioterapia preventiva cerebral. Se obtienen tasas de curación del 20%. Cuando el cáncer de células pequeñas está diseminado, se trata también con quimioterapia intensiva e inmunoterapia, y se obtienen respuestas favorables durante uno o dos años pero actualmente la curación se obtiene solamente en el 5% de los enfermos.
El cáncer de células no pequeñas es el más frecuente, y se compone de varios tumores diferentes: de células escamosas, adenocarcinoma e indiferenciado. En estos tumores es muy importante hacer estudios genéticos de tumor. Aproximadamente un 50% de los tumores tiene alteraciones genéticas específicas que se pueden tratar con medicamentos diana con muy buenos resultados. Se distinguen muchos tumores por alteraciones genéticas que se denominan según el gen que se altera y existen medicamentos específicos para alteraciones de los genes EGFR, ALK, ROS1, HER2, BRAF V600, KRAS G12C, MET 14 skip, TRNK, RET, MSI y alteraciones de los genes de la reparación del ADN. Es posible que en los próximos años se desarrollen más medicamentos contra genes frecuentemente alterados que todavía no tienen tratamiento como son: TP53, RB1, CDKN2A, y otros KRAS distintos del G12C.
Tratamiento para el cáncer de pulmón en QuirónSalud
El avance más importante de los últimos 10 años en el tratamiento del cáncer de pulmón ha sido la inmunoterapia, que ha sido introducida en el tratamiento de todos los tipos de cáncer de pulmón mejorando significativamente los resultados. Se trata de un enfoque muy antiguo, que no se había materializado en pautas o medicamentos eficaces.
Cuando el cáncer de pulmón es de tamaño pequeño se puede operar y curar. Por cada cm de aumento de tamaño se pierde un 10% de supervivencia (p.ej . cáncer de 1 cm 90% curaciones y de 5 cm 50% de curaciones).
Cuando el tumor se ha extendido a los ganglios torácicos la tasa de curación disminuye también. Por este motivo casi siempre se utiliza tratamiento de quimio-inmunoterapia asociadas a la cirugía, sea antes o después de la misma, e incluso de radioterapia para mejorar los resultados y obtener algunas curaciones.

Actualmente se realiza rutinariamente un PET-TAC para descartar las metástasis antes de decidir la operación en un cáncer que parece operable. Durante la operación de forma rutinaria se examinan y se hacen biopsias de los ganglios del mediastino para comprobar si existen implantes tumorales y decidir si después de la operación debe administrarse quimio-inmunoterapia.
¿Se puede tratar el cáncer de pulmón con inmunoterapia?La inmunoterapia se administra generalmente asociada con la quimioterapia porque la combinación de ambas mejora los resultados finales. El impacto que ha producido la inmunoterapia ha sido muy notable: en casos avanzados de cáncer de pulmón inoperable se conseguía una supervivencia de 5% a los 5 años y actualmente asociando la inmunoterapia se ha pasado a una supervivencia de 20% a los 5 años. Algunos pacientes incurables hace pocos años ahora obtienen la curación.
¿Cuál es el mejor tratamiento del cáncer del pulmón?
El tratamiento mejor depende en cada enfermo del diagnóstico del tipo de tumor, de los estudios genéticos tumorales y de la extensión de la enfermedad. Estos datos se organizan para proporcionar el algoritmo del tratamiento, que señala las opciones adecuadas para cada caso. Se tiene en cuenta el tamaño del tumor, la afectación local y regional de la enfermedad, las metástasis y los lugares donde se presentan, la genética tumoral y el estudio de diferentes biomarcadores inmunológicos que predicen la respuesta al tratamiento inmunológico.
El enfoque del tratamiento requiere la colaboración interdisciplinar de diferentes especialistas:
 neumólogos, médicos generalistas, anatomo patólogos, biólogos moleculares, radiólogos, médicos nucleares, cirujanos, inmunólogos, oncólogos médicos, radioterapeutas, psicólogos, nutricionistas, fisioterapeutas, y médicos generalistas.
neumólogos, médicos generalistas, anatomo patólogos, biólogos moleculares, radiólogos, médicos nucleares, cirujanos, inmunólogos, oncólogos médicos, radioterapeutas, psicólogos, nutricionistas, fisioterapeutas, y médicos generalistas.
¿Cómo funciona la inmunoterapia del cáncer de pulmón?La inmunoterapia es una modalidad de tratamiento que potencia los mecanismos biológicos de la destrucción de células alteradas que son reconocidas por el organismo como células distintas de las propias células normales.
Hay muchas modalidades de inmunoterapia. La modalidad desarrollada en el tratamiento del cáncer de pulmón es inmunoterapia
 inespecífica, que estimula el sistema inmunológico para reconocer y destruir el tumor.
inespecífica, que estimula el sistema inmunológico para reconocer y destruir el tumor.
Los fármacos más frecuentes empleados son NIvolumab, Pembrolizumab y Atezolizumab, aunque existen más de diez fármacos aprobados. Son medicamentos que se administran por vía intravenosa aproximadamente 1 hora cada 2 o 3 semanas durante 1 a 3 años. Recientemente se comienzan a aplicar pautas más distanciadas, cada 1-2 meses.
Tienen menos efectos secundarios que la quimioterapia porque no producen caída de cabello, llagas en la boca, bajada de glóbulos rojos (anemia) o glóbulos blancos y plaquetas, pero todavía presentan algunos como cansancio, pérdida de apetito, dolores osteoarticulares, y alteraciones cutáneas.
Durante la inmunoterapia
 se debe hacer un seguimiento cuidadoso para detectar la aparición de autoinmunidad, porque es una complicación relativamente frecuente y puede requerir la interrupción del tratamiento. Generalmente se administran corticoides e inmunosupresores y se controla interrumpiendo el tratamiento. En algunos casos pueden parecer síntomas más graves de autoinmunidad, pero afortunadamente son poco frecuentes (menos del 4%).
se debe hacer un seguimiento cuidadoso para detectar la aparición de autoinmunidad, porque es una complicación relativamente frecuente y puede requerir la interrupción del tratamiento. Generalmente se administran corticoides e inmunosupresores y se controla interrumpiendo el tratamiento. En algunos casos pueden parecer síntomas más graves de autoinmunidad, pero afortunadamente son poco frecuentes (menos del 4%).
¿Es muy eficaz la inmunoterapia para el tratamiento de cáncer de pulmón?La respuesta es sí, porque estamos en los comienzos y ya se han visto resultados muy esperanzadores. La inmunoterapia se está ampliando notablemente por el rápido desarrollo de nuevos medicamentos que interfieren en los distintos procesos de la destrucción del cáncer, y las combinaciones con otros fármacos que influyen en la supervivencia de las células tumorales.
Al mismo tiempo existen avances en la inmunoterapia específica, mediante vacunas y células autólogas (del propio paciente) a las que se ha sometido a ingeniería molecular para reconocer y atacar las células cancerosas. Aunque se prevé que la inmunoterapia en todas sus modalidades es el tratamiento más prometedor contra el cáncer, hay que subrayar que no desplaza a las otras modalidades más tradicionales (cirugía, radioterapia, quimioterapia) porque consiguen reducir significativamente la cantidad de tumor y la inmunoterapia es óptima cuando existe poca cantidad de tumor.

¿Cuánto dura el tratamiento de inmunoterapia?
Cuando es un tratamiento complementario, después de eliminar el cáncer (cirugía, radioterapia quimioterapia o combinaciones de los tres) se administra por 1-2 años.
Cuando se administra como único tratamiento en pacientes metastásicos
 que han sido tratados extensamente y existe una respuesta tumoral, la duración del tratamiento no tiene límite y se administra hasta 5 años.
que han sido tratados extensamente y existe una respuesta tumoral, la duración del tratamiento no tiene límite y se administra hasta 5 años.
¿Cómo beneficia este tratamiento a la lucha contra el tumor?
La inmunoterapia ha sido uno de los avances más significativos del tratamiento del cáncer desde hace 10 años. Es un campo en desarrollo que se ampliará y enriquecerá considerablemente, y se prevé que aparecerán modalidades más específicas, incluso personalizadas, que ataquen directamente a cada tipo de tumor, y también la aparición de vacunas que actúen frente a los tumores desarrollados y que puedan prevenir el cáncer de pulmón.
Por otra parte, la inmunoterapia no es el único avance, porque también se desarrollan con éxito los medicamentos diana dirigidos contra los genes que causan el cáncer.
 Los resultados de estos fármacos son espectaculares. Se trata generalmente de fármacos que se administran por vía oral de forma indefinida. Estos medicamentos interfieren con la alteración genética del tumor y controlan su crecimiento. Después de varias semanas desde el comienzo del tratamiento, el tumor puede desaparecer. Pasados unos años cabe la posibilidad de que el enfermo está curado.
Los resultados de estos fármacos son espectaculares. Se trata generalmente de fármacos que se administran por vía oral de forma indefinida. Estos medicamentos interfieren con la alteración genética del tumor y controlan su crecimiento. Después de varias semanas desde el comienzo del tratamiento, el tumor puede desaparecer. Pasados unos años cabe la posibilidad de que el enfermo está curado.
Los avances actuales están basados en los progresos del conocimiento biomolecular del cáncer y de la respuesta inmunológica del organismo frente al cáncer. Son desarrollos complejos, que necesitan la colaboración de grandes plataformas multidisciplinarias lo cual repercute en elevados costes de financiación, pero no se plantea la disyuntiva de interrumpir el progreso porque la vida humana no tiene precio y el peligro del llamado gran C, con C de Cáncer, se puede sustituir por la C que indica Curación.
Para saber más sobre este tipo de tratamiento consulta con los especialistas de Quirónsalud.
 Quirónsalud - Quirónsalud Murcia - Quirónsalud Torrevieja - Quirónsalud Alicante - Quirónsalud Valencia - oncología - cáncer - oncólogo - médico especialista cáncer - tumor - detección cáncer - pruebas detectar cáncer - pruebas detectar tumores - especialistas en cáncer - tratamiento del cáncer - tratamiento de tumores malos - médico oncólogo - cáncer de pulmón - tumor pulmón - cáncer broncopulmonar - tratamiento cáncer - tratamiento cáncer quirónsalud - tratamiento cáncer de pulmón - inmunoterapia - radioterapia - quimioterapia9 comentarios
Quirónsalud - Quirónsalud Murcia - Quirónsalud Torrevieja - Quirónsalud Alicante - Quirónsalud Valencia - oncología - cáncer - oncólogo - médico especialista cáncer - tumor - detección cáncer - pruebas detectar cáncer - pruebas detectar tumores - especialistas en cáncer - tratamiento del cáncer - tratamiento de tumores malos - médico oncólogo - cáncer de pulmón - tumor pulmón - cáncer broncopulmonar - tratamiento cáncer - tratamiento cáncer quirónsalud - tratamiento cáncer de pulmón - inmunoterapia - radioterapia - quimioterapia9 comentarios - 202118oct
Radioterapia Intraoperatoria: una única sesión para tratar el cáncer de mama
¿Qué es la Radioterapia Intraoperatoria?
La Radioterapia IntraOperatoria (RIO) es una técnica de irradiación de alta precisión, en la que se administra una dosis única y elevada de radioterapia durante un acto quirúrgico: sobre el lecho tumoral (zona a riesgo de recaída) o sobre el tumor macroscópico, (en caso de tumores irresecables), con la intención de aumentar el control local de la enfermedad.
Esta técnica de radioterapia, a diferencia de otras, al realizarse durante la operaciòn del paciente, añade el beneficio de la visualización directa del lecho a tratar, evitando la irradiación innecesaria de los tejidos sanos circundantes.
Tras la extirpación del tumor se administra la dosis de radioterapia, en la zona de mayor riesgo de volver a aparecer el tumor (recidiva), y posteriormente se finaliza la cirugía
¿Cuándo se utiliza la RIO?
La RIO (Radioterapia Intraoperatoria) se emplea en el tratamiento de diferentes tumores malignos. Los tumores que, con más frecuencia, se tratan con este tipo de radioterapia son: Sarcomas: retroperitoneal y de partes blandas, Tumores Digestivos: carcinoma de páncreas, carcinoma de recto (avanzados o recurrencias), Tumores Ginecológicos: (recidivas pelvicas), Cáncer de pulmón (Tumor de Pancoast).
En las dos últimas décadas ha tenido un gran desarrollo la RIO para tratar pacientes con cancer de mama, donde en las pacientes con tumores precoces que cumplen los criterios adecuados, se puede administrar una dosis única y asi eliminar la radioterapia externa que deberían realizar.
La RIO se incluye en los actuales programas de tratamiento multidisciplinar del cáncer, que asocian: Quimioterapia, Inmunoterapia, Cirugia, Radioterapia Externa…con los que se puede combinar, para administrar a cada paciente el tratamiento más adecuado (terapia personalizada)
 Diferencia entre el tratamiento de Radioterapia Externa y la Radioterapia Intraoperatoria
Diferencia entre el tratamiento de Radioterapia Externa y la Radioterapia IntraoperatoriaEn ambas la fuente que emite la irradiación se encuentra fuera y alejado del paciente, es decir una "máquina" externa produce la radiación, que se dirige a la zona tumoral del paciente.
La diferencia está en que en la Radioterapia Externa se realiza de forma ambulatoria, en el bunker convencional, sobre la zona tumoral del cuerpo del paciente, mientras que la RIO se administra durante la cirugia, con el paciente anestesiado, sobre la región operada, y posteriormente se completa y finalizar la intervención.
La RIO disminuye el daño a tejidos sanos que rodean la zona irradiada, produciendo menos efectos secundarios que la RTExterna.
¿Cómo actúa la radioterapia en el cuerpo?
La radioterapia es un tratamiento oncológico de carácter local, que utiliza radiaciones ionizantes para eliminar las células tumorales en la parte del cuerpo donde se aplica.
Las radiaciones producen alteraciones en el material genético, ADN, de las células sobre las que inciden, que dañan su mecanismo de división y reproducción, causando la muerte celular y por tanto, la desaparición del tumor.
Este efecto, también se produce sobre los tejidos normales, y es lo que ocasiona los efectos secundarios. Sin embargo, los tejidos tumorales son más sensibles a la radiación y no pueden reparar el daño producido en forma tan eficiente como lo hace el tejido normal.
Beneficios de la RIO
Añade una dosis extra de radioterapia, para aumentar la posibilidad de curación local del tumor tratado.
Permite la visualización directa de la zona a irradiar, evitando así dañar tejidos sanos que pueden retirarse del area tratada.
Disminuye efectos secundarios frente a la radioterapia externa.
Está integrado en un programa multidisciplinar (que incluye quimioterapia, inmuoterapia, cirugía, hormonoterapia, radioterapia externa), personalizado en cada paciente.
En cáncer de mama precoz gracias a la terapia one step, se realiza en la misma intervencion todo el tratamiento local: se extirpa el tumor y el ganglio centinela, se irradia y en caso necesario se realiza la reconstrucción.
En cáncer de mama precoz, la RIO solo prolonga la cirugia unos 30 minutos y suprime las sesiones de radioterapia externa.
Permite una recuperación más rapida, con la "incorporación a la vida habitual mas precoz de las pacientes, lo que supone un gran beneficio en calidad de vida.
¿Para qué tipo de cáncer de mama sirve la Radioterapia Intraoperatoria?
En el caso del cáncer de mama este tipo de tratamiento puede ser un gran aliado en la lucha contra la enfermedad.
En pacientes con cáncer de mama, en estadios precoces, que cumplen unas caracteristicas (edad, tamaño tumoral, sin afectacion ganglionar, estado hormonal…) , la RIO es una excelente técnica de irradiación parcial, que consiste en irradiar solo la zona donde estaba el tumor y unos pocos centímetros alrededor y no toda la mama. Al reducirse el campo de tratamiento y la irradiación del tejido sano próximo disminuye la toxicidad, tanto del resto de la mama como de la piel, que no presentará ningún cambio en el color ni consistencia.
Además al administrarse RIO como dosis única y total de irradiación, las pacientes NO necesitan más tratamiento de radioterapia externa, recuperan antes su "percepcion de normalidad" e incorporan antes su actividad, todo lo cual incrementa su calidad de vida.
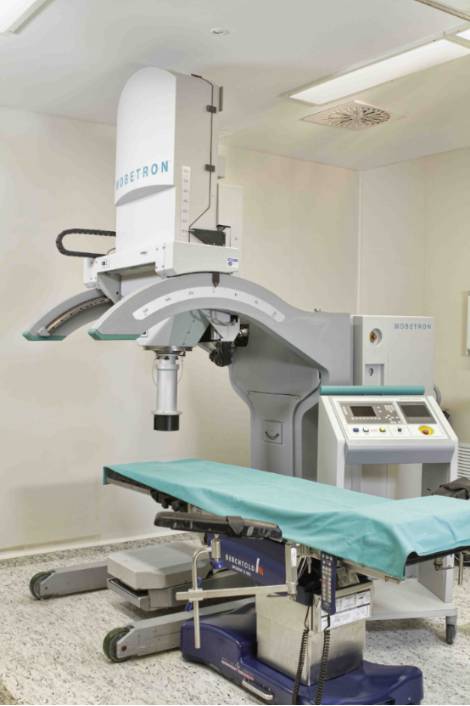
RIO en Quirónsalud Torrevieja
En la Plataforma de Oncología del Hospital Quiron-Salud-Torrevieja, disponemos del acelerador móvil: MOBETRON®, (Único en España), desarrollado en Estados Unidos (Intraop Medical, Inc, Santa Clara, California).
En nuestro Hospital Quirónsalud Torrevieja, se administran tratamientos de RIO desde el año 2004, dentro de un programa multidisciplinar que incluye, además de la cirugía, quimioterapia, hormonoterapia, y radioterapia externa: preoperatorio y/o postoperatoria.
Es necesaria la colaboración de todos los profesionales y equipos implicados, además de los oncólogos radioterápicos y físicos, contar con la implicación de cirujanos, ginecólogos, traumatólogos, anestesistas, patólogos, oncólogos médicos, médicos nucleares, técnicos, enfermeras….para la indicación y administración de ese tratamiento.
El departamento de Oncología Radioterapica, de la Plataforma de Oncologia, asi como el resto de especialistas citados e implicados, cuentan con gran experiencia en la indicación y administración de los tratamientos de RIO en los tumores donde se aplica.
Texto elaborado por la doctora Rosa Cañón
 , jefa de oncología Radioterápica de Quirónsalud Torrevieja
, jefa de oncología Radioterápica de Quirónsalud Torrevieja
0 comentarios - 202124jun
Tipos de radioterapia y la última tecnología para curar el cáncer
Qué es la radioterapia.
La radioterapia es un tratamiento oncológico de carácter local, que utiliza radiaciones ionizantes para eliminar las células tumorales en la parte del cuerpo donde se aplica.
Las radiaciones producen alteraciones moleculares en el material genético, ADN, de las células sobre las que inciden, capaces de producir daño en su mecanismo de reproducción y así causar la muerte celular y por tanto la desaparición del tumor.

Este efecto, también se produce sobre los tejidos normales, y es lo que ocasiona los efectos secundarios. Sin embargo, los tejidos tumorales son más sensibles a la radiación y no pueden reparar el daño producido en forma tan eficiente como lo hace el tejido normal.
Tipos de Radioterapia
La radioterapia se puede aplicar con diferentes técnicas:
Radioterapia Externa:La radiación se genera en un aparato externo al paciente. Para administrarla, se utiliza un acelerador lineal.
Con tecnología compleja se generan haces de rayos X de alta energía, que se dirigen, desde el acelerador, a la parte del organismo donde se localiza el tumor.
Los avances tecnológicos, utilizando sistemas sofisticados, permiten "modular/adaptar" el haz de irradiación de forma más precisa al tumor a tratar, disminuyendo al máximo la irradiación de los órganos sanos circundantes.
Las técnicas de Radioterapia Externa más avanzadas son:
- IMRT: Radioterapia de Intensidad Modulada.
- IGRT: Radioterapia Guiada por Imágenes (se verifica la posición del área a tratar, antes y durante el tratamiento).
- VMAT: Arcoterapia Volumétrica Modulada.
Las técnicas especiales de Radioterapia Externa son: la Radiocirugía (SRS) y la Radioterapia Esterotáxica Fraccionada (SBRT), en las cuales, con sofisticados sistemas de posicionamiento del paciente y programas informáticos de planificación, dosimétrica y verificación de dosis, se administran dosis más altas en pocas sesiones a lesiones cerebrales o extra-cerebrales (pulmón, hígado, hueso…)
La Protonterapia, es la irradiación con haces de protones (partículas cargadas positivamente), es una modalidad de Radioterapia Externa. Por sus características tiene la ventaja de irradiar menos los órganos sanos próximos.
Braquiterapia
Es una modalidad de tratamiento de radioterapia, en el cual la fuente que emite la radiación, se encuentra en contacto o muy próxima a la zona a tratar. Con ello se consigue que la radiación afecte a la zona próxima alrededor de la fuente, con mínima irradiación de los tejidos sanos alejados de ella.
En Quironsalud Torrevieja disponemos de Braquiterapia de alta tasa de dosis HDR: (High Rate Dose), en la que mediante el empleo de aplicadores temporales colocados en el interior de los tumores, una fuente radiactiva, libera una elevada dosis de radiación en un intervalo de tiempo corto (minutos), para destruir las células tumorales.
Este tipo de tratamiento, se usa en tumores de próstata, ginecológicos, cabeza y cuello, sarcomas, mama.
Radioterapia Intraoperatoria
Este tipo de radioterapia consiste en la administración de una dosis elevada de radioterapia durante una intervención quirúrgica, sobre el lecho o sobre el residuo tumoral.
Permite la visualización directa del lecho a irradiar, rechazando los tejidos sanos circundantes, evitando así su irradiación, y disminuyendo posibles efectos secundarios.
La Pataforma de Oncología del Hospital Quironsalud Torrevieja
 , dispone del acelerador móvil: MOBETRON®, único en España, con el que, desde diciembre de 2004, se han tratado tumores de distinto origen y localización principalmete: Cáncer de mama, Cáncer Colorectal, Cáncer de origen Ginecológico, Sarcomas, Cáncer de Pulmón, Cáncer de Páncreas.
, dispone del acelerador móvil: MOBETRON®, único en España, con el que, desde diciembre de 2004, se han tratado tumores de distinto origen y localización principalmete: Cáncer de mama, Cáncer Colorectal, Cáncer de origen Ginecológico, Sarcomas, Cáncer de Pulmón, Cáncer de Páncreas.¿En qué tipo de tumores se indica la radioterapia?
En la actualidad, aproximadamente un 70% de los pacientes con diagnóstico de cáncer reciben algún tipo de tratamiento de radioterapia a lo largo de su enfermedad.
Cada vez, es mayor el número de ellos que lo reciben en varias ocasiones y/o localizaciones a lo largo de su enfermedad, por recidivas, por desarrollo de metástasis o por otro nuevo diagnóstico de tumor primario
La gran mayoría de tumores y localizaciones tiene indicación de tratamiento con Radioterapia, desempeñando un papel fundamental para su curación.3
En función al tipo de tumor y al estadio, es decir, tamaño y afectación ganglionar, la radioterapia se aplica: con carácter curativo, la mayor parte de las veces asociada a otros tratamientos como quimioterapia, hormonoterapia, tratamientos biológicos, con carácter preoperatorio, para disminuir el tamaño del tumor y el riesgo de diseminación, o postoperatorio, ante tumores no completamente resecados o con factores de mayor probabilidad de recaer en esa zona.
En algunos pacientes, en los cuales no es posible ya la curación, la Radioterapia puede mejorar algunos síntomas (mejorando el dolor, disminuyendo el sangrado…), se administra con intención paliativa.
¿En qué porcentaje aumenta el éxito del tratamiento del tumor?
La radioterapia es un tratamiento muy eficaz.
Se estima que un 40% de los pacientes curados de cáncer han recibido radioterapia como parte de su tratamiento, y más de un 15% de todas las curaciones se consiguen con tratamientos de radioterapia exclusivamente, como en algunos tumores precoces de laringe o cáncer de próstata.
¿La radioterapia funciona sola o es necesaria combinarla con otros tratamientos?
La Radioterapia, forma parte del tratamiento multidisciplinar de los pacientes con cáncer, donde se integra con las demás terapias disponibles: quimioterapia, inmunoterapia, terapias biológicas dirigidas, cirugía, y, así, en función al tipo de tumor, a su extensión y características particulares de cada paciente, se indica el tratamiento más adecuado y el momento idóneo de su administración.
La combinación con otros tratamientos hace que sea mucho más eficaz, aunque también se aumenta la probabilidad y gravedad de los efectos secundarios, como en tumores de cabeza y cuello.
Cuando se asocia a cirugía, puede administrarse antes de esta con intención de reducir el tamaño tumoral, afectación ganglionar o conseguir cirugías menos agresivas, como es el caso de tumores digestivos pulmonares, sarcoma de extremidad.
En otras ocasiones la Radioterapia es posterior a la cirugía, como en muchos tumores de mama, tumores cerebrales.
En algunos tumores la radioterapia ayuda a mejorar el efecto inmunológico de algunos tratamientos.
¿Cuántas sesiones de media conllevan un tratamiento de radioterapia?
Para proteger y disminuir los efectos de la radioterapia sobre los órganos sanos la dosis total que administramos debe dividirse en varias fracciones.
La Radioterapia clásica o convencional administra muchas sesiones, generalmente una al día, durante 5 días a la semana (de lunes a viernes), hasta un total, que varía, dependiendo del tipo de tumor y la finalidad del tratamiento.
La Radioterapia paliativa convencional suele ser 10 días, las pre o postoperatorias unos 25- 30 días y las curativas desde 25 hasta 39 sesiones.
En los últimos años los avances en tecnología han conseguido una mayor precisión en la administración de los tratamientos, pudiendo aumentar las dosis diarias, lo que ha permitido acortar el número de sesiones, por tanto la duración total del tratamiento de radioterapia. Se denomina Radioterapia Hipofraccionada.
Por ejemplo en cáncer de mama de 25 – 30 sesiones convencionales, hemos reducido, ya hace unos años a 15-16 o incluso en algunos casos solo 5 sesiones. En algunos tipos de cáncer de próstata de 38-39 a 20 e incluso 5 sesiones.
La pandemia actual por COVID ha supuesto una mayor implantación de estos regímenes de tratamiento más cortos en los servicios de radioterapia, con la intención de disminuir al máximo la presencia y el riesgo en estos pacientes, con defensas bajas por sus propios tumores y los tratamientos recibidos.
La última tecnología y la Radioterapia
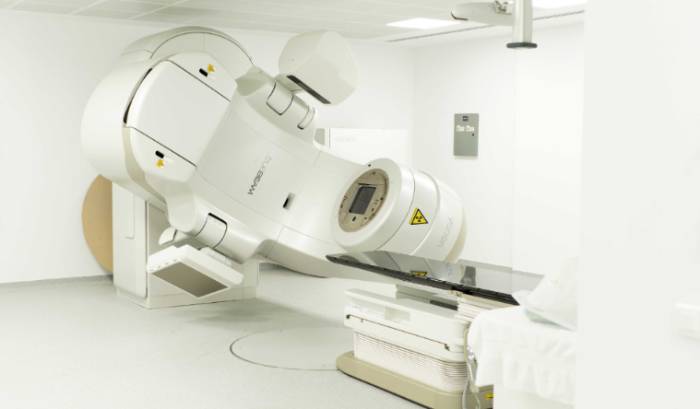
Durante el pasado año se ha realizado la adquisición e instalación en el Centro de Quirónsalud Torrevieja, un nuevo acelerador: Varian True Beam 2.7, conjuntamente con la actualización y reposición de Software y Hardware necesarios para trabajar con las condiciones más modernas.
Este dispone de una amplia gama de energías y tasas de dosis, que permite seleccionar la más adecuada para cada paciente, en función al tumor, localización y tipo de tratamiento, y con ello mejorar la calidad de los tratamientos y reducir los tiempos de su administración.
Implementa los Sistemas de imágenes, consiguiendo gran calidad en la mismas (tanto 2D como 3D: TAC), incluyendo Sistemas de Imagen Guiada, para el análisis y corrección de la posición en tiempo real en el momento del tratamiento.
Se ha ampliado la configuración del acelerador con la adquisición de dispositivos para para Radiocirugía Cerebral.
Las implementaciones en el nuevo acelerador, aseguran una mayor precisión en los posicionamientos, exactitud en su localización, amplias opciones de adquisición de imágenes para visualización y corrección en tiempo real, y una gama de energías y técnicas de irradiación, con una ganancia terapéutica en favor de: aumentar dosis (mayor probabilidad de control tumoral) y disminuir efectos secundarios, que suponen un aumento en la calidad del tratamiento todo ello en beneficio para los pacientes.
Texto elaborado por el Servicio de Oncología Radioterápica de Quirónsalud Torrevieja
 3 comentarios
3 comentarios
Este Blog pretende ser una guía para pacientes y familiares donde encontraran información acerca de esta enfermedad, últimos avances en su tratamiento así como consejos de estilo de vida saludables para prevenir la enfermedad
 2.025
2.025
 2.024
2.024  Diciembre
Diciembre
 Noviembre
Noviembre
 Octubre
Octubre - Opciones de tratamiento eficaces y personalizadas para el cáncer de riñón
- Conoce las pruebas clave para la detección precoz del cáncer de colon
- ¿Qué hacer si me encuentro un bulto en el pecho? Todo lo que tienes que saber
- El cáncer de testículo, cómo afecta a los hombres y opciones de tratamiento efectivas
- Carcinomatosis Peritoneal, entendiendo el diagnóstico y las opciones de tratamiento
 Septiembre
Septiembre
 2.023
2.023  Diciembre
Diciembre
 Noviembre
Noviembre
 Octubre
Octubre
 Septiembre
Septiembre
 Agosto
Agosto
 Julio
Julio
 Junio
Junio
 Mayo
Mayo
 Abril
Abril
 Marzo
Marzo - Conocer las claves para prevenir el cáncer de colon, puedes estar salvando tu vida. Día Mundial contra el Cáncer de Colon
- Lo que tienes que saber sobre los medicamentos antivirales que podrían evitar consecuencias a largo plazo de la COVID-19
- Consejos sobre la alimentación para pacientes oncológicos dependiendo del tipo de tratamiento
 Enero
Enero
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
- Displasia anal: ¿Qué es y cómo prevenirla?
- La innovación en cirugía robótica para el tratamiento del cáncer de páncreas
- Tratamiento del linfoma de Hodgkin, claves para la recuperación
- Tratamiento del Cáncer de Glándula Salival: Todo lo que Necesitas Saber
- Opciones de tratamiento eficaces y personalizadas para el cáncer de riñón
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.















