Quirónsalud
Blog del Servicio de Alergología del Hospital Universitario Quirónsalud Madrid
- 201911mar
Manejo práctico de la anafilaxia
La anafilaxia es la forma de presentación más grave de una reacción alérgica, que puede progresar muy rápidamente y, si no se maneja de forma correcta, ser potencialmente mortal. Se define como shock anafiláctico cuando hay afectación del sistema circulatorio con síntomas tales como hipotensión, pulso débil y pérdida de conocimiento. Es una emergencia médica que requiere atención urgente que evite un desenlace fatal.
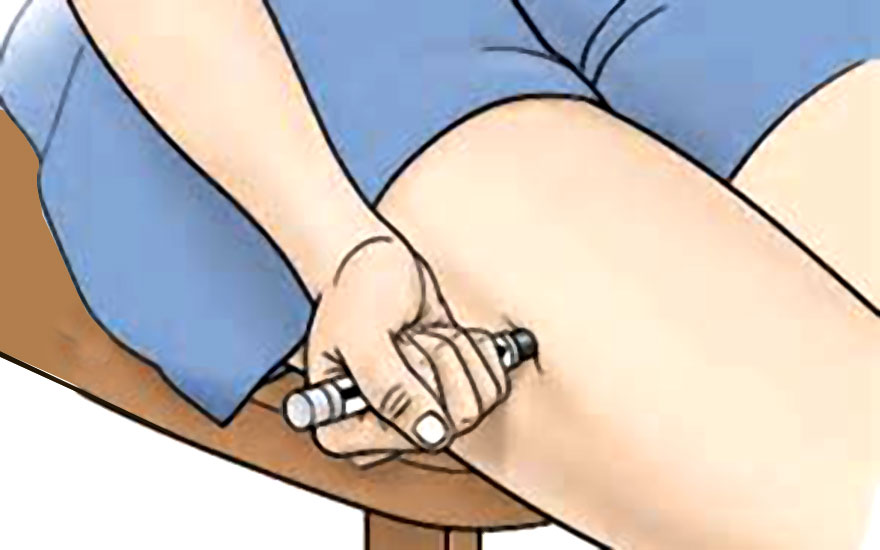
En nuestras consultas, una de las principales preocupaciones que nos transmiten los padres cuyos hijos hemos diagnosticado de anafilaxia por alimentos es el cómo actuar en caso de exposición accidental al alérgeno alimentario y en consecuencia aparición de ese cuadro alérgico tan temido. Por ello, nos parece interesante dedicar un post de este blog para explicar de forma sencilla y practica el manejo de una reacción alérgica grave, y no sólo el cómo tratarla en caso de aparición sino, también lo más importante, el cómo evitarla. Nuestras explicaciones sirven para pacientes adultos y pediátricos obviamente pero vamos a enfocarlo más hacia los más peques. Vamos a resumirlo en tres puntos:
1. Desde bien pequeñitos a los mismos pacientes se les debe enseñar TODO lo relacionado con su alergia: alimentos "enemigos" que tiene que identificar y por supuesto, saber evitar sabiendo donde pueden encontrarlos ( bollería, chocolates, sopas, helados,…), deben conocer los síntomas que pueden aparecer si se exponen al alimento a evitar y conocer cuales, cuando y como debe emplear los distintos medicamentos para controlar la reacción. Sabemos que los niños con alergia alimentaria se hacen "súper responsables" y es un pilar indispensable que así sea para evitar "malas experiencias".
2. Todas las personas del entorno del paciente deben ser informadas hasta el mínimo detalle sobre tipo de alimento o alimentos causantes de la alergia así como la actitud a seguir en caso de aparición de una reacción. En este punto quiero dejar constancia de una frase que , por desgracia, se sigue escuchando con frecuencia que es: " bueno por un poquito que coma, no pasa nada". TOTALMENTE FALSO. En algunos casos, una minimísima cantidad ingerida puede ser fatal. Es algo que tenemos que dejar bien claro a cualquier adulto que se haga cargo del niño en algún momento. Aquí incluímos a profesores, familiares, entrenadores, cuidadores, padres de amigos,…
A nivel del colegio es fundamental que exista una comunicación abierta entre padres, alergólogos y profesores. Por parte de los alergólogos, una vez tengamos el diagnóstico de la causa de alergia del paciente, debemos redactar un informe médico donde quede perfectamente detallado cual o cuales son los alimentos a evitar así como tratamiento detallado si aparece reacción. Aparte de nuestro informe médico, existe un protocolo elaborado por AEPNAA a disposición de todos los colegios, que tenemos que rellenar los médicos ( pediatras o alergólogos) donde se detalla según tipo de síntomas, que tipo de medicamentos hay que administrar ( nombre, dosis y forma de administración).3. Todo paciente con alergia alimentaria, más si se trata de una paciente pediátrico, debe disponer de un informe médico actualizado. Ahí se detallará tipo de medicamentos necesarios para tratar su alergia en caso de aparición. Los medicamentos empleados serán antihistamínicos, corticoides, broncodilatadores y , sin duda, en una anafilaxia el que nunca debe faltar es la adrenalina. LA ADRENALINA INTRAMUSCULAR ES EL ÚNICO MEDICAMENTO CAPAZ DE CONTROLAR UNA ANAFILAXIA Y, POR TANTO, SALVAR LA VIDA DE UN PACIENTE QUE LA SUFRA. El resto de los mencionados no son útiles si se trata de una anafilaxia grave pues tardarán en hacer su efecto y en este tipo situación no hay tiempo. Por supuesto, tras haber administrado el tratamiento adecuado al paciente, siempre se le trasladará al Servicio de Urgencias más cercano o se llamará sin demora al 112. Es fundamental instruir a pacientes , familiares y profesores en cuando y como emplear la adrenalina. Existen autoinyectores de Adrenalina en distintos formatos fáciles de utilizar, aún personas que jamás los hayan manejado. Siempre es importante preguntar todas las dudas antes de salir de la consulta al respecto de este punto.
Esperamos que haya quedado algo más claro pero si no es así, no dudéis en consultar todas vuestras dudas al respecto con vuestro alergólogo.ç

- Elena Sierra
 , alergóloga del Hospital Universitario Quirónsalud Madrid
, alergóloga del Hospital Universitario Quirónsalud Madrid
0 comentarios - Elena Sierra
- 20194feb
¿Alergia al frío? no, urticaria al frío
Con la llegada de las bajas temperaturas puede ser interesante hablar de un trastorno que, si bien es poco frecuente, puede repercutir de forma importante en la vida diaria de aquellos que lo padecen, la urticaria por frío o urticaria "a frígore".

Este tipo de urticaria, consiste en la aparición de picor, enrojecimiento, habones y en ocasiones angioedema (tumefacción o hichazón) tras la exposición a bajas temperaturas, viento frio o agua frÍa. En algunos casos también pueden aparecer síntomas tras la ingesta de alimentos o bebidas frías. Es más frecuente en adultos jóvenes y niños. Habitualmente se localiza en las zonas expuestas del cuerpo (manos, cara) aunque hay ocasiones en que es mas extensa o incluso generalizada.En algunos casos, generalmente tras exposición extensa al frio, por ejemplo, tras baños en agua fría, los síntomas pueden ser graves, cursando con síntomas generales, dolor abdominal, dificultad a la deglución, dificultad respiratoria, mareo y pérdida de conocimiento.
Los síntomas pueden aparecer entre pocos minutos y hasta una hora después de la exposición. Hay algunos casos de características especiales, en los que los síntomas se producen muchas horas después.
En la mayoría de los casos se trata de una urticaria primaria y su causa no es completamente conocida. Se ha asociado a cuadros infecciosos previos, de mayor o menor gravedad (infecciones víricas de vías respiratorias superiores, rubeola, mononucleosis u otros..), picaduras de insectos , enfermedades tiroideas y con algunos medicamentos. Estos casos, suelen durar de media unos 5-6 años y después desaparecer. Hay una forma secundaria, en la que se detectan en sangre inmunoglobulinas que reaccionan específicamente con el frío , precipitando, estas pueden estar relacionadas con enfermedades graves. En un pequeño porcentaje se tratará de una forma hereditaria, transmitida de forma dominante, que se inicia desde la infancia.
La urticaria por frío se ha asociado a otras formas de urticaria como urticaria por presión, urticaria colinérgica tras ejercicio o dermografismo.Test del cubito de hielo
Para orientar el diagnostico es importante, como siempre, una historia clínica detallada y se realizará un Test de provocación con frío. El mas sencillo y mas utilizado es el llamado "test del cubito de hielo" . Consiste en la aplicación de frio (un cubito de hielo, un tubo de ensayo con agua congelada) sobre la cara anterior del antebrazo. Se aplicará el frio durante un tiempo variable (normalmente se inicia con 5 minutos) y entre cada exposición se esperará 10-15 minutos, tiempo en el que aparecerá primero picor y después un habón con la forma del cubito de hielo. En algunos casos se deberá alargar la exposición o bien sumergir los brazos en agua fría para confirmar el diagnostico. En otros, se acortará la exposición para conocer exactamente el tiempo umbral en el que la prueba se positiviza. Parece que existe correlación entre el tiempo necesario para que la prueba se positivice y la intensidad de la urticaria. Cuanto más precoz sea , mas posibilidad de reacción sistémica grave .
Además de esta prueba de exposición, se realizarán otros estudios complementarios (hemograma, VSG, serología para diversos virus, proteinograma, determinación de crioglobulinas y otros) para descartar enfermedades asociadas.
El tratamiento se basará, sobre todo en la identificación de los casos susceptibles de ser mas graves, en estos, normalmente se incide mucho en la importancia de evitar la inmersión en agua fría, evitar el ejercicio en ambientes fríos y tomar alimentos o bebidas frías. Su médico puede ver necesario que lleve siempre adrenalina o corticoides para el caso de que se produzcan reacciones severas. En los demás casos, el tratamiento con Antihistamínicos, especialmente durante los meses mas fríos y el uso de prendas de abrigo, cubriendo bien las zonas más expuestas (guantes, etc), suele ser suficiente para controlar los síntomas.

- Ana Novalbos Wischer
 , alergóloga del Hospital Universitario Quirónsalud Madrid
, alergóloga del Hospital Universitario Quirónsalud Madrid
4 comentarios - Ana Novalbos Wischer
- 20199ene
¿Cuáles son las alergias a los hongos más comunes?
Los hongos son alérgenos perennes que se encuentran tanto al aire libre como en interiores.
Se conocen más de 500.000 especies de hongos pero solo unas cuantas son capaces de desencadenar reacciones alérgicas (rinoconjuntivitis y/o asma).
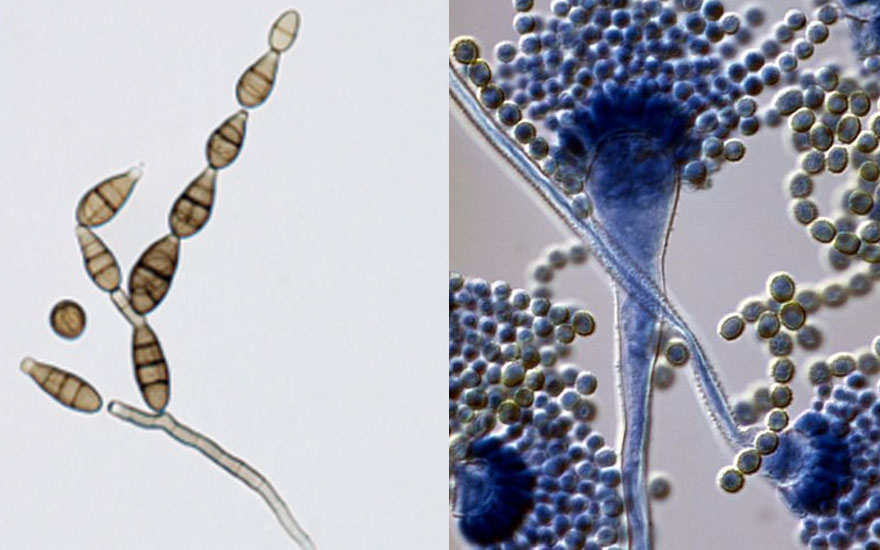 Imagen microscopica de Alternaria y de Aspergillus.
Imagen microscopica de Alternaria y de Aspergillus.
Los hongos crecen mejor con temperaturas templadas y con humedad. Los síntomas alérgicos son mas acusados los días de viento y niebla y antes y después de las lluvias.
Los hongos se pueden encontrar más frecuentemente en graneros, establos y en almacenes de alimentos y dentro de los domicilios son frecuentes en cocinas, baños, sótanos, materiales textiles con humedad, marcos de ventanas y aires acondicionados.
Los principales hongos alergénicos son: Alternaria, Aspergillus, Cladosporium y Penicillium.
Alternaria y Cladosporium están considerados como hongos de presencia predominante en el exterior mientras que Penicillium y Aspergillus son más abundantes en el interior de las viviendas.
Alternaria se considera el hongo con mayor poder alergénico. Su temperatura óptima de crecimiento está entre 25-28ºC. La liberación de sus esporas alcanza sus picos en días secos a finales de verano y otoño.
Siempre que un niño tenga un asma bronquial grave hay que descartar alergia a hongos. Además, debemos pensar en alergia a hongos si la clínica del paciente no sigue un patrón estacional y si empeora en sitios cerrados con humedad o días de niebla o aire.
Cuando tenemos sospecha clínica haremos nuestras pruebas alérgicas mediante pruebas cutáneas en prick y determinaciones analíticas con IgE específica a hongos.
- Una vez detectada la alergia a hongos daremos a nuestros pacientes una serie de recomendaciones:
- Evitar entrar en lugares de almacenamiento de alimentos.
- Mantener seca la ducha o el baño.
- No guardar la ropa o el calzado húmedos en armarios o zonas poco ventiladas.
- Evitar la formación de manchas de humedad en paredes o ventanas.
- Eliminar las bolsas de basura diariamente.
- Mantener en el domicilio una humedad relativa por debajo del 60%
- Limpiar el aire acondicionado con frecuencia y cambiar los filtros de agua.
Se pondrá asimismo el tratamiento adecuado para la clínica del paciente y se valorará una vacuna específica para hongos al ser el único tratamiento que puede modificar el curso de la enfermedad.

- Dra. Ana Pérez Montero
 , jefe del servicio de Alergología
, jefe del servicio de Alergología
del Hospital Universitario Quirónsalud de Madrid
1 comentario - 201824dic
Alergia al marisco: ¡cuidado en Navidad!
En estas fechas de celebraciones de la Navidad vamos a hablaros de una alergia frecuente: la alergia a marisco.
En España se come marisco durante todo el año pero es en estas fiestas en las que no suele faltar un platito de marisco en una comida o cena familiar.
La alergia a marisco la vemos más frecuentemente en adultos pero también la pueden tener los niños.
Hay varios tipos de mariscos:
- Crustáceos: Es el llamado "marisco de patas": gambas, langostinos, cigalas, nécoras… Es el marisco que más alergia produce (¡y el más rico para muchos!).
- Bivalbos: Es el marisco que tiene concha: almejas, mejillones…
- Cefalópodos: Es el marisco de "tentáculos": calamar, pulpo, sepia…
- Gasterópodos: Es el menos conocido, aunque también muy rico: bígaros, caracoles…
Los síntomas que se producen en una persona alérgica a marisco (urticaria, angioedema, sensación de falta de aire o anafilaxia) no solo se produce con la ingesta del marisco al que es alérgico el paciente sino también por el roce con el alimento (darle un beso un familiar que haya comido marisco a un niño alérgico) o por la inhalación de los vapores de cocción.
Hay que tener también cuidado con los utensilios o recipientes que utilizamos para cocer o manipular el marisco.
Hay pacientes que solo tienen alergia a un tipo de marisco y otros que no pueden comer ninguno.
También hay que tener en cuenta que el marisco se puede encontrar de forma oculta en sopas, cremas o en pasteles por lo que siempre hay que preguntar por los ingredientes que llevan.
Se recomienda normalmente que si un paciente es alérgico a marisco lo ideal sería que no se comiera en esa casa marisco por el riesgo que conlleva posibles reacciones.
Siempre hay que tener a mano en estas fiestas la medicación que mandamos y explicamos los médicos especialistas (antihistamínicos, corticoides, broncodilatadores o adrenalina).
No siempre los síntomas que presenta el paciente tras la ingesta de marisco son alérgicos. Hay ocasiones en los que el marisco puede estar en mal estado y producirnos episodios de diarrea y dolor abdominal. Ante la duda siempre acudir al alergólogo para hacer el estudio mediante pruebas cutáneas, analítica o test de exposición oral controlada.Nuestra gastronomía española es muy variada por lo que hay alimentos tan ricos como el marisco que podemos poner en nuestra mesa de Navidad.

- Dra. Ana Pérez Montero
 , jefe del servicio de Alergología
, jefe del servicio de Alergología
del Hospital Universitario Quirónsalud de Madrid
0 comentarios - 20185dic
¿Qué son las alergias a los frutos secos?
Los denominados frutos secos forman un grupo heterogéneo, provienen de plantas que no tienen relación botánica entre sí, siendo su característica común el contener menos de un 50% de agua en su composición. La mayoría son frutos (almendra , avellana, nuez, pistacho, anacardo, castaña, nuez de Brasil, nuez de macadamia..), algunos son semillas (pipa de girasol, pipa de calabaza, piñón ) y por último, uno de los más importantes, el cacahuete, es una legumbre.
La alergia a los frutos secos es una de las más frecuentes a alimentos, generalmente se inicia a partir de los 3 años de vida.
Los frutos secos que más frecuentemente producen alergia son aquellos mas consumidos y esto varía según el país. En Europa, es muy frecuente la alergia a avellana y en España, también a la nuez y la almendra. En Estados Unidos, sin embargo, es mucho más frecuente la alergia al cacahuete ya que su ingesta allí es muy frecuente y precoz en forma de mantequilla de cacahuete etc.
Como en cualquier otra alergia, es necesario un contacto previo con el alimento antes de desarrollar síntomas. A veces, los padres refieren que la reacción ha tenido lugar tras el primer contacto del niño con un fruto seco, esto puede parecer así, pero realmente el niño habrá estado expuesto inadvertidamente en ocasiones anteriores, normalmente a través de la ingesta de otros productos que lo contenían (cereales, postres, bollería, salsas u alimentos procesados).
Las reacciones alérgicas a los frutos secos suelen ser reacciones de hipersensibilidad inmediata, debidas a un mecanismo inmunológico, en general hipersensibilidad mediada por anticuerpos IgE específicos frente a ellos.
Estos anticuerpos generalmente conducen a reacciones muy inmediatas, en ocasiones entre unos segundos y pocos minutos, aunque también pueden transcurrir hasta dos horas desde la ingestión del alimento.Las reacciones pueden ser muy variables, desde un cuadro leve, como enrojecimiento alrededor de la boca o algunos habones aislados, pasando por angioedema (inflamación) de labios, párpados etc., urticaria más extensa, rinoconjuntivitis, asma, síntomas digestivos, hasta cuadros muy graves de anafilaxia.
También puede ser muy variable la cantidad de alimento necesaria para inducir una reacción. En los niños, es frecuente que una pequeña cantidad (una unidad o incluso si lo han tenido en la boca sin ingerirlo) pueda provocar síntomas. En algunos casos, con un contacto indirecto se puede producir alguna reacción, generalmente leve, por ejemplo, si tras comer frutos secos se besa al niño.
El diagnostico se realizará basándonos en la historia clínica y mediante la realización de pruebas cutáneas (prick test) con extractos de los distintos frutos secos y la medición en sangre de los niveles de anticuerpos IgE específicos para cada uno de ellos. En ocasiones es necesario la realización de una prueba cutánea con el alimento en fresco (prick-prick) y, si hay dudas, también puede ser necesario realizar un test de exposición, siempre bajo supervisión del especialista.
Generalmente la reacción inicial se produce con un fruto seco en concreto, pero ocurre con bastante frecuencia que al realizar las pruebas en consulta encontramos más de una prueba cutánea positiva, a otros frutos secos diferentes al de la reacción inicial. Puede que aún no los haya ingerido nunca o incluso que los esté tomando y tolerando. Esto ocurre por la presencia de alérgenos (proteínas que producen la alergia), comunes o con mucha similitud en los diferentes alimentos. Habrá que evaluar en consulta cada caso individualmente, en algunos casos se indicará una dieta exenta para todos los frutos secos que resulten positivos y en otros se permitirá la ingesta de algunos de ellos.
En los niños, sobre todo en los más pequeños, es común que la alergia a alimentos desaparezca espontáneamente con la edad, y que lleguen a tolerar el alimento que les produjo la reacción . Esto también puede ocurrir en el caso de la alergia a frutos secos, aunque es menos frecuente que con la leche o el huevo.
Cuanto más tarde se haya producido la primera reacción, más intensa sea la prueba cutánea y más elevado el nivel inicial de anticuerpos IgE específicos, menos probabilidad de tolerar el alimento existirá. Se realizará un seguimiento en consulta, repitiendo las pruebas cutáneas y la detección de IgE en sangre cada cierto tiempo.
En algún momento se puede considerar la realización de un test de Provocación con el fruto seco para valorar si ya se tolera. Este estudio se realizará administrando al niño, poco a poco pequeñas cantidades del fruto seco implicado, aumentando progresivamente la cantidad para comprobar su tolerancia. Se trata de un estudio de riesgo, que debe ser realizado siempre bajo supervisión del especialista y en un centro hospitalario.
Ante un diagnóstico confirmado de alergia, hoy por hoy no existe otro tratamiento mas que evitar la ingesta del fruto seco responsable (uno o varios).
Para ello es necesario siempre conocer la composición de los alimentos ya que muchos de ellos pueden contener o haber sido cocinados con frutos secos.En general, se deben evitar los productos que en su etiquetado indiquen: puede contener trazas de frutos secos , sobre todo aquellos niños que hayan tenido reacciones previas extensas o severas, los que estén sensibilizados a varios frutos secos o aquellos en los que se haya detectado niveles muy elevados de anticuerpos en las pruebas.
Habrá que tener especial cuidado con dulces y productos de pastelería : Helados, Turrón, Mazapán, Pasteles, Tartas, Bollería, Cremas de chocolate con avellana (tipo Nocilla etc) , Chocolates con frutos secos, Mantequilla de cacahuete , Baklava , Panes con semillas, Cereales.
También tener en cuenta que pueden utilizarse en la elaboración de muchas salsas , tanto en nuestra cocina , como la romesco que se espesa con avellana, almendra y/o nuez, salsa pesto con piñón, y especialmente en las cocinas orientales como la salsa satay, con cacahuete .
También en algunos arroces caldosos , guisos de carne y cremas o purés.

- Ana Novalbos Wischer
 , alergóloga del Hospital Universitario Quirónsalud Madrid
, alergóloga del Hospital Universitario Quirónsalud Madrid
0 comentarios - Ana Novalbos Wischer
Se dará información y se resolverán dudas sobre las alergias en niños en especial a las alergias alimentarias
 2.026
2.026
 2.025
2.025
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.
















