Quirónsalud
Blog del Servicio de Alergología del Hospital Universitario Quirónsalud Madrid
- 202611may
Alergia al polen de gramíneas: la gran protagonista de la primavera
 Con la llegada de la primavera llegan los días largos, las flores… y para muchas familias también los estornudos, los ojos llorosos y la congestión nasal.
Con la llegada de la primavera llegan los días largos, las flores… y para muchas familias también los estornudos, los ojos llorosos y la congestión nasal.Muchas veces los padres piensan que su hijo "tiene un catarro eterno", pero cuando los síntomas aparecen cada primavera y duran semanas, suele haber un culpable claro: el polen, y uno de los principales pólenes de la primeavera es el polen de gramíneas. La alergia al polen de gramíneas es una de las alergias más frecuentes en niños y adolescentes, especialmente en España.
¿Qué son exactamente las gramíneas?
Las gramíneas son plantas muy comunes que encontramos prácticamente en todas partes: en parques, jardines, campos e incluso al borde de las carreteras. También pertenecen a esta familia algunos cereales como el trigo, la avena o el maíz.
¿Qué tiene de especial el polen de gramíneas?
El polen de gramíneas se dispersa principalmente a través del viento. Sus partículas son muy pequeñas y ligeras, por lo que pueden permanecer flotando en el aire durante bastante tiempo y recorrer largas distancias. Por eso, incluso viviendo en ciudad, muchos niños pueden tener síntomas de alergia aunque no estén cerca de campos o zonas verdes.
Existen muchas especies diferentes de gramíneas, aunque algunas son especialmente importantes desde el punto de vista de la alergia. Entre ellas se encuentran:
Lolium perenne
Dactylis glomerata
Phleum pratense
Poa pratensis
Cynodon dactylon
Lo curioso es que muchas de estas plantas comparten proteínas muy parecidas en su polen. Esto hace que, cuando un niño es alérgico a una gramínea, normalmente también reaccione a otras similares. Es decir, no suele existir alergia a "una sola" gramínea, sino a varias al mismo tiempo.
¿Cuándo aparece la alergia?
La época más complicada suele ir de abril a julio, aunque mayo y junio son normalmente los meses más intensos
En los niños alérgicos es frecuente notar:
Estornudos repetidos
Moqueo constante
Picor de nariz y ojos
Ojos rojos o llorosos
Tos seca
Cansancio
Peor descanso nocturno
Algunos niños también pueden tener dificultad para respirar o síntomas de asma, especialmente cuando hacen deporte al aire libre.
Curiosidades que muchos padres no conocen
- El polen no solo está en el campo: Aunque vivamos en ciudad, el viento puede transportar el polen a grandes distancias. Por eso muchos niños tienen síntomas incluso sin estar rodeados de naturaleza.
- Los días de viento son peores:Cuando hace viento, las concentraciones de polen aumentan mucho y los síntomas suelen intensificarse.
- La lluvia puede ayudar: Después de una lluvia suave el aire suele quedar "más limpio" de polen y muchos niños notan mejoría temporal.
- El cambio climático influye:Los expertos han observado que las temporadas de polinización cada vez son más largas y más intensas.
Te propongo un juego
Si tu hijo es alérgico a este polen puede ser divertido aprender a reconocer estas plantas. Puedes aprovechar los momentos en exteriores para fijarte con él en las plantas del suelo, hacerle fotos y luego consultar en internet el nombre de esas plantas para descubrir cuales de ellas son gramíneas y si es más mayor, incluso su nombre técnico. También podéis hacer el juego al revés, mirar fotos en internet de gramíneas y luego intentar encontrarlas cuando estéis en un jardín, parque, campo… Seguro que no solo les entretiene sino que les hace ser más observadores.
¿Cuándo consultar con el alergólogo?
Es recomendable consultar cuando:
- Los síntomas se repiten cada primavera
- El niño duerme mal por la congestión
- Tiene tos frecuente o dificultad respiratoria
- Necesita medicación durante varias semanas
- Los síntomas afectan al colegio o al deporte
Un diagnóstico adecuado puede mejorar muchísimo la calidad de vida del niño y de toda la familia.

Lourdes Pérez González, alergóloga del Servicio de Alergología del Hospital Universitario Quirónsalud Madrid.
0 comentarios - 20268abr
Recordatorio sobre los autoinyectores de adrenalina
La anafilaxia es la reacción alérgica más grave, de instauración rápida que puede poner en riesgo la vida de la persona si no se actúa correctamente a tiempo. El tratamiento de elección en esta situación es la administración de ADRENALINA de forma rápida y correcta.
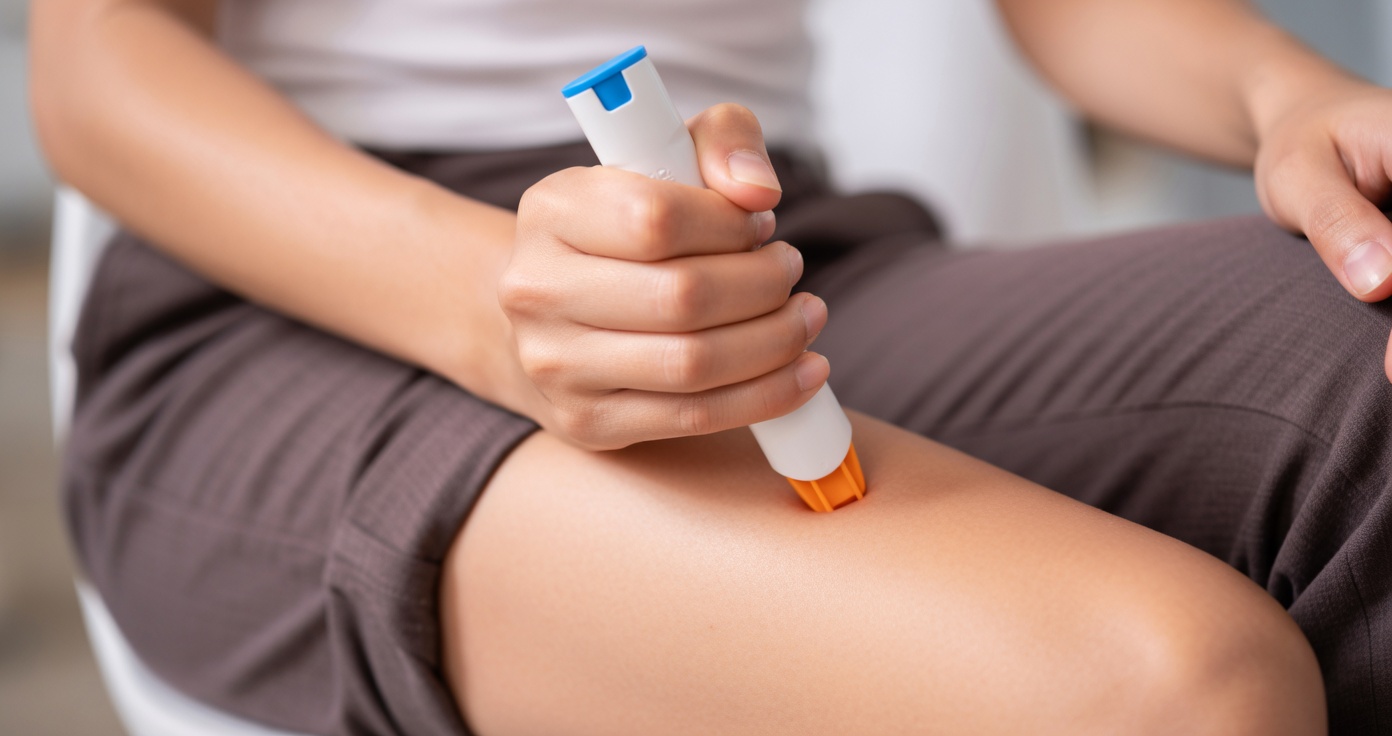
Se trata de una situación complicada y es lógico ponernos en el lugar de la persona que la sufre y de sus acompañantes si los hay, y comprender la ansiedad que les puede originar. Por esta razón, estas reacciones alérgicas tan graves y su tratamiento es uno de los temas que originan más dudas en las consultas de Alergia . Por ello, en este post vamos a intentar hacer un recordatorio e intentar resolver todas esas dudas que nos plantean en consulta.
Es imprescindible conocer cual es una reacción anafiláctica ( grave y potencialmente mortal) y cuales no. En la anafilaxia, los síntomas aparecen de forma inmediata tras exposición al alergeno desencadenante ( alimento, medicamento, picadura, látex, …) y afecta a más de un órgano :
- Síntomas cutáneos ( picor, habones, inflamación, enrojecimiento).
- Síntomas respiratorios ( tos, dificultad para respirar, opresión torácica, sibilantes o pitos audibles).
- Síntomas digestivos ( dolor abdominal, naúseas, vómitos, diarrea).
- Síntomas cardiovasculares ( mareo, sudoración, palidez, pérdida de conocimiento por disminución brusca de la tensión arterial).
Esta situación grave se puede dar en dos contextos:
- En una persona sin alergia previa conocida. En esta situación se debe solicitar atención sanitaria inmediata dado que no se suele tener a mano Adrenalina. Si se da en un entorno donde hubiera más personas ( avión, restaurante, colegio, ...), hay que informarse si alguien tuviera este tratamiento a mano.
- Persona con diagnóstico de anafilaxia previo al que ya se habrá recomendado portar siempre Adrenalina.
El tratamiento de elección en esta situación es la administración intramuscular de Adrenalina. Existen varias opciones de autoinyectores de Adrenalina en el mercado ( Jext, Altellus, Emerade, Anapen) en dosis de 150 microgramos ( indicado para peso de 15-30 kg) y 300 microgramos ( indicado para peso superior a 30 kg). Como excepción, Emerade también esta disponible en dosis de 500 microgramos.
¿ Cómo se usan los autoinyectores de adrenalina?
Quitar el tapón de seguridad, en uno de los extremos del inyector, generalmente de color ( azul en altellus o amarillo en jext por ejemplo)
Colocar el inyector por el extremo opuesto al del seguro sobre la cara externa o lateral del muslo. SE PUEDE ADMINISTRAR A TRAVÉS DE LA ROPA. Se trata de una situación de emergencia y no hay tiempo para estar quitando ropa.
Presionar firmemente hasta que se active ( suele oírse un clic).
Mantener presionando unos 10 segundos ( explicado en prospecto según modelo) para que la adrenalina se administre y después masajear la zona unos segundos. NO SOLTAR DE INMEDIATO PORQUE NO SE ADMINISTRARÍA EL MEDICAMENTO.
Una vez administrada la adrenalina, esperar la atención sanitaria si ya se ha solicitado o acudir sin demora al centro sanitario más cercano. SIEMPRE TRAS LA ADMINISTRACION DE ADRENALINA, SERÁ NECESARIO UNA VALORACIÓN MÉDICA.
Se puede administrar una segunda dosis a los 10-15 minutos si fuera necesario por no mejoría clínica y no llegada de la atención sanitaria.
- A todo paciente con diagnóstico de Anafilaxia o con un riesgo elevado de poder desarrollarla se le deberá prescribir Adrenalina y recomendar portarla siempre. En la consulta, les explicaremos con un dispositivo de entrenamiento, cómo utilizarlo y resolver dudas. Se recomendará que todo el entorno del paciente ( familiares, colegio, amigos, …) estén familiarizados con este tratamiento.
- No hay que refrigerar los autoinyectores ( de hecho se pueden estropear). Mantener a temperatura ambiente ( 15-25ºC aproximadamente).
- No exponer el autoinyector a la luz o aire porque la adrenalina se degrada rápidamente en estas situaciones. Mantenerla siempre dentro del embalaje.
¿ Cuáles son los errores más habituales en el uso de los autoinyectores?
No usarlo a tiempo, es decir, pensar " a ver si mejora". Es esencial administrarla de forma inmediata si es una situación clara de anafilaxia. A la pregunta que nos hacen con frecuencia en la consulta de si administrar o no por tener dudas , la respuesta es administrar. Mejor administrar y que no sea necesario que hacerlo cuando sea demasiado tarde.
Administrar en el lugar incorrecto. Siempre en la cara externa o lateral del muslo, incluso a través de la ropa como ya hemos explicado.
Retirarlo demasiado pronto. Siempre mantener presionado como unos 10 segundos.
No solicitar atención sanitaria posterior. No nos podemos quedar tranquilos y aquí no ha pasado nada. Siempre es necesario una evaluación médica tras una situación de anafilaxia dado que se puede reactivar, será necesario administrar otros medicamentos, controlar las constantes vitales, …
No llevarlo encima. Siempre que salgamos de casa tenemos que llevarla, en especial si vamos a comer fuera ( y somos alérgicos a alimentos), o a zonas de exterior ( y somos alérgicos a las picaduras) . En caso de viajes , siempre llevarlos en el equipaje de mano. Si son viajes de avión, siempre llevar el informe médico para justificar que precisamos llevar una medicación con aguja.
No revisar la caducidad.
No revisar que el líquido sea incoloro y transparente. Habrá que sustituirlo por uno nuevo si el líquido es turbio o contiene partículas sólidas en suspensión.
Sujetarlo mal y poder activarlo en una zona equivocada. Lo mejor cogerlo como un puño sin tocar los extremos.
Espero haber resuelto muchas de las dudas que se nos plantean a diario en nuestras consultas. Ante una situación de anafilaxia , es necesario actuar sin dudas así que siempre resuélvelas antes de que surjan.

- Elena Sierra
 , alergóloga del Hospital Universitario Quirónsalud Madrid
, alergóloga del Hospital Universitario Quirónsalud Madrid
0 comentarios - 20263mar
Dermatitis de contacto por colofonia
La dermatitis de contacto infantil ha aumentado en los últimos años. Predomina en el sexo femenino y muchos niños/as tienen antecedentes de dermatitis atópica.
Como ya hemos hablado en el blog anterior de dermatitis de contacto
 , vamos a centrarnos esta vez en un tipo de dermatitis de contacto producida por una sustancia llamada colofonia.
, vamos a centrarnos esta vez en un tipo de dermatitis de contacto producida por una sustancia llamada colofonia.
¿Y que es la colofonia?
La colofonia es un producto natural que se obtiene a partir de varias especies de plantas pináceas y que se presenta en forma de masa resinosa transparente de color ámbar. Es una mezcla compleja de más de 100 compuestos, principalmente ácidos resínicos como el ácido abiético. Esta sustancia tiene propiedades adhesivas y pegajosas que la hacen muy útil en numerosos productos industriales, médicos y de uso cotidiano.
¿Dónde podemos encontrarla?
- - Adhesivos de dispositivos médicos (parches de insulina, apositos adhesivos)
- - Esparadrapos y vendajes adhesivos
- - Productos escolares como pegamentos, ceras, productos de manualidades
- - Cosmeticos
- - Calzado, textiles y ropa
- - Productos deportivos
- - Juguetes
- - Instrumentos musicales
¿Cuáles son las localizaciones más frecuentes?
Piernas: Dermatitis delimitada en zona de contacto con espinilleras deportivas.
Pies: Dermatitis en zona de aplicación de un adhesivo o parche.
Manos: Al realizar manualidades o tocar instrumentos musicales. Hay algún caso descrito de dermatitis por contacto con piñas durante la decoración del árbol de Navidad.
El diagnóstico definitivo se realiza mediante pruebas epicutáneas (patch test). Estas pruebas se realizan habitualmente en la espalda de niño, pero podrían parchearse en abdomen o muslo y supone un desafío especifico por la menor superficie corporal y la necesidad de cooperación del niño.
El tratamiento principal consiste en la identificación, evitación del alergeno y buscar alternativas sin colofonia.

- Dra. Ana Pérez Montero
 , jefe del servicio de Alergología
, jefe del servicio de Alergología
del Hospital Universitario Quirónsalud de Madrid
0 comentarios - 202610feb
Dermatitis de contacto en la infancia
La dermatitis de contacto, es una inflamación de la piel provocada por un mecanismo alérgico tras la exposición, generalmente por contacto directo, a sustancias a las que el paciente se ha sensibilizado.
Sus síntomas son picor, enrojecimiento de la piel con aparición de pequeñas vesículas y finalmente descamación de la piel. Las lesiones aparecen entre 24 y 96 horas después de la exposición.

Debe diferenciarse de otros tipos de dermatitis que pueden producir síntomas muy similares como la dermatitis irritativa (dermatitis de contacto irritativa) y sobre todo la dermatitis atópica presente también en muchos niños con dermatitis de contacto.
En la dermatitis irritativa, se produce una inflamación de la piel tras la exposición a sustancias que provocan irritación directa de la piel (jabones, perfumes, químicos). No es de causa inmunológica-alérgica.
La dermatitis atópica es una inflamación crónica de la piel que afecta a muchos niños. La localización es variable, predominando en distintas zonas según la edad. En bebés afecta con más frecuencia a la cara y piel del resto del cuerpo. En niños más mayores suele ser más localizado, especialmente en zonas de pliegues (en cara anterior del codo, detrás de las rodillas…). Su causa no es alérgica. Se produce un daño en la barrera cutánea y como consecuencia, los pacientes con dermatitis atópica son más propensos a sufrir dermatitis irritativa y también dermatitis alérgica de contacto.
Durante años, se ha infravalorado la frecuencia de la dermatitis de contacto en niños, achacando con frecuencia los síntomas cutáneos a una dermatitis atópica. Recordar, que en algunos pacientes conviven los dos tipos y puede ser difícil diferenciarlas.
Las causas más frecuentes de dermatitis de contacto en niños son:
- Metales: sobre todo Niquel, presente en objetos de joyería y bisutería y objetos metálicos como botones, gafas, aparatos de ortodoncia. Otros metales como Dicromato potásico, en objetos de cuero y Cobalto se asocian con frecuencia a la sensibilización al Niquel.
- Fragancias como el bálsamo del Perú o el limoneno, emolientes como lanolina o propilenglicol, tensioactivos como cocamidopropilbetaína, conservantes como metilisotiazolinona o formaldehido que se pueden encontrar en los productos cosméticos, jabones, champús, cremas, lociones, toallitas y detergentes o productos de limpieza.
- Algunos antibióticos como neomicina, presentes en cremas usadas para el tratamiento de infecciones cutáneas y quemaduras.
- Conservantes, como Tiomersal, que puede aparecer en vacunas, colirios, productos de perfumería
- Tintes como Parafenilendiamina que se encuentra en tintes del pelo, ropa y en tatuajes (a veces añadido a la henna).
- Productos utilizados en la elaboración del caucho y gomas presentes en múltiples objetos de uso cotidiano (calzado, elásticos en ropa, juguetes…)
Diagnóstico de la dermatitis de contacto
Para el diagnóstico de la dermatitis de contacto utilizamos las pruebas epicutáneas o pruebas del parche.
Se trata de unas tiras especiales, con espacios para colocar las distintas sustancias que queremos estudiar.
Para determinar las sustancias a probar, interrogaremos sobre las sustancias de uso cotidiano tanto del niño como de los adultos que le cuidan.
Existen unas baterías con contactantes preestablecias, en España, se emplea por consenso la batería estándar del Grupo Español de Investigación en Dermatitis de Contacto y Alergia Cutánea (GEIDAC).
Se aplican en la piel del paciente y se dejan pegadas 48 horas, al cabo de las cuales se levantan y hacemos una "primera lectura", que se repetirá a las 72h y las 96h.
Las tiras se aplicarán en una zona de piel sana, preferiblemente en la espalda.
En los niños más pequeños, puede ser difícil realizar estas pruebas y se puede recurrir entonces a realizar el estudio con aplicaciones sucesivas del producto sospechoso en una zona limitada de piel sana y vigilar la aparición de síntomas.
Tratamiento de la dermatitis de contacto
Los tratamientos con corticoides orales pueden provocar falsos negativos en las pruebas y por ello se deben interrumpir 2 semanas antes de la realización las mismas.
La aplicación de cremas con corticoides debe ser también interrumpida, sobre todo los corticoides potentes y en la zona donde se van a poner las tiras, dos semanas antes.
Los antihistamínicos no afectan al resultado de las pruebas.
Para el tratamiento de la dermatitis de contacto la primera medida es EVITAR el contacto con la sustancia responsable una vez identificada.
Si se producen brotes, se aplicarán corticoides tópicos suaves y cremas para restaurar la barrera cutánea y en ocasiones inmunomoduladores tópicos (tacrolimus etc). Si el brote es muy intenso pueden ser necesarios corticoides orales unos días.

- Dra. Ana Novalbos, alergóloga del servicio de Alergología del Hospital Universitario Quirónsalud Madrid
0 comentarios - 202613ene
Tengo alergia alimentaria y me voy de viaje ¿Qué meto en la maleta?
Con frecuencia nos preguntáis en la consulta de alergia qué precauciones debéis tener cuando viajáis con niños que tienen alergia a alimentos.
En esta entrada vamos a daros unos consejos para que podáis disfrutar de vuestro viaje sin que una reacción alérgica os lo estropee.

ALIMENTO
En primer lugar debéis conocer con exactitud el diagnóstico de alergia alimentaria que presenta vuestro hijo. Lo ideal es llevar en su maleta el informe del alergólogo donde quede reflejado el diagnóstico, los alimentos que se deben evitar y el tratamiento que debería realizar en el caso de reacción accidental.
IDIOMA
Es recomendable que antes de iniciar el viaje conozcáis la escritura y la pronunciación en el idioma del país de destino de los alimentos que debéis evitar, con el fin de poder identificarlos con mayor facilidad.
ALERGENOS OCULTOS
Una cuestión importante es reconocer la presencia del alérgeno en la composición de alimentos comerciales o elaborados.
En este aspecto existe mayor seguridad si viajáis a países de la Unión Europea ya que por ley es obligatoria la declaración de 14 alérgenos alimentarios en el etiquetado de productos comerciales (Reglamento UE nº 1169/2011
 ). Esta norma aplica a alimentos envasados y no envasados, incluyendo restaurantes y colectividades.
). Esta norma aplica a alimentos envasados y no envasados, incluyendo restaurantes y colectividades.Los alérgenos de declaración obligatoria en la UE son:
- Cereales que contienen gluten (trigo, centeno, cebada, avena, espelta, kamut o sus variedades híbridas y productos derivados).
- Crustáceos y productos a base de crustáceos.
- Huevos y productos a base de huevo.
- Pescado y productos a base de pescado.
- Cacahuetes y productos a base de cacahuetes.
- Soja y productos a base de soja.
- Leche y sus derivados (incluida la lactosa).
- Frutos de cáscara (almendras, avellanas, nueces, anacardos, pacanas, nueces de Brasil, pistachos, nueces de macadamia y productos derivados).
- Apio y productos derivados.
- Mostaza y productos derivados.
- Granos de sésamo y productos a base de granos de sésamo.
- Dióxido de azufre y sulfitos en concentraciones superiores a 10 mg/kg o 10 mg/L.
- Altramuces y productos a base de altramuces.
- Moluscos y productos a base de moluscos
Hay que tener en cuenta que no están incluidos en esta lista muchos otros alimentos alergénicos como son frutas (melocotón, kiwi, etc ), legumbres, hortalizas, etc.
En el caso de presentar alergia a alimentos que no figuren en esta lista o bien en caso de viajar a países fuera de la Unión Europea debéis tener precaución a la hora de consumir alimentos envasados o elaborados en restaurantes. No hay que olvidar el riesgo de contaminación con alérgenos por manipulación.
COFACTORES
Existen algunas alergias alimentarias que dependen de la presencia de determinadas circunstancias que denominamos cofactores que son capaces de provocar o aumentar la intensidad de la reacción alérgica.
Este fenómeno es típico en la alergia a LTP (alérgeno principal del melocotón y muy ubicuo en alimentos vegetales, especialmente en frutos secos). También es frecuente en alergia a crustáceos y trigo.
Los principales cofactores que pueden presentarse en la alergia alimentaria del niño son:
El ejercicio físico (en los viajes es frecuente que realicemos excursiones y actividades que impliquen ejercicio), los antiinflamatorios como el ibuprofeno (es preferible el uso de paracetamol), la menstruación (¡ojo con las niñas!), el cansancio (¡cuidado con el jet lag!), el calor, la fiebre y las infecciones.
TRATAMIENTO
Por último es fundamental que llevéis siempre a mano el tratamiento de rescate en el caso de que se produzca una reacción alérgica inesperada. Es importante que la dosis esté actualizada y sea acorde al peso y edad del niño. La medicación básica que debéis llevar es la siguiente:
- Antihistamínico oral: recomendamos la desclorfeniramina en jarabe por la rapidez de acción y absorción. Otra opción es el formato bucodispersable o flas (la absorción es más rápida que con los comprimidos. Ejem: ebastina, bilastina)
- Corticoide oral: lo ideal es de nuevo el formato líquido - en gotas- ; por ejemplo prednisolona o deflazacort.
- Broncodilatador de acción rápida: para una fácil administración es preferible la presentación en cartucho presurizado para inhalación (salbutamol, terbutalina)
- Adrenalina autoinyectable: Jext, Altellus , Anapen. La Sociedad Española de Alergología e Inmunología Clínica –SEAIC- ha elaborado un documento que acredita la necesidad de portar adrenalina autoinyectable
 en medios de transporte. Dicho documento puede ser facilitado por vuestro alergólogo.
en medios de transporte. Dicho documento puede ser facilitado por vuestro alergólogo.
Esperemos que estos consejos sirvan para que este nuevo año vuestros viajes sean felices y tranquilos.
Desde el Servicio de Alergia del Hospital Quironsalud Madrid os deseamos un feliz y próspero 2026

Dra. Aránzazu Plaza
 , alergóloga del servicio de Alergología del Hospital Universitario Quirónsalud Madrid0 comentarios
, alergóloga del servicio de Alergología del Hospital Universitario Quirónsalud Madrid0 comentarios
Se dará información y se resolverán dudas sobre las alergias en niños en especial a las alergias alimentarias
 2.026
2.026
 2.025
2.025
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.
















