Quirónsalud
Blog Materno infantil de los Hospitales Quirónsalud Murcia, Valencia, Torrevieja, Tenerife, Costa Adeje y Vida
- 202124jun
Parto en el agua, beneficios para la madre y el bebé
Texto elaborado por la Unidad de Partos de Quirónsalud Valencia

Durante el embarazo la mujer se crea una serie de expectativas sobre la maternidad y su parto
 . Uno de los aspectos que más preocupa normalmente, es el dolor y la capacidad de controlarlo.
. Uno de los aspectos que más preocupa normalmente, es el dolor y la capacidad de controlarlo.La vivencia del mismo varía de una mujer a otra y está influenciada por múltiples factores: fisiológicos, psicológicos-emocionales, culturales y ambientales.
Muchas mujeres demandan algún tipo de analgesia para el alivio del dolor. La elección del método analgésico va a depender de la percepción individual del dolor y, entre otros factores, del apoyo profesional que reciba donde la matrona juega un papel muy importante.
Actualmente la analgesia epidural es el método más demandado y eficaz
 , pero no deja de ser una técnica invasiva que conlleva una serie de riesgos y efectos sobre el parto, requiriendo mayor vigilancia, dificultando la movilidad y disminuyendo la sensación de pujo; en consecuencia, la mujer pasa a tener un papel más pasivo durante el parto.
, pero no deja de ser una técnica invasiva que conlleva una serie de riesgos y efectos sobre el parto, requiriendo mayor vigilancia, dificultando la movilidad y disminuyendo la sensación de pujo; en consecuencia, la mujer pasa a tener un papel más pasivo durante el parto.Una mujer que desee un parto natural, sin el uso de analgesia epidural, podrá gozar además de libertad de movimientos, usando las distintas instalaciones de la sala, como es por ejemplo el uso de la pelota de pilates, la silla de partos, las lianas, la hidroterapia, etc.
Cada vez son más los hospitales, entre ellos los centros de Quirónsalud, que se están centrando en la humanización de los cuidados con respeto de la participación y capacidad de decisión de la mujer
 sobre ciertos aspectos acerca del parto y posparto reduciendo considerablemente la intervención obstétrica y respetando así la fisiología del parto, garantizando en todo momento la seguridad de la madre y del futuro/a recién nacido/a.
sobre ciertos aspectos acerca del parto y posparto reduciendo considerablemente la intervención obstétrica y respetando así la fisiología del parto, garantizando en todo momento la seguridad de la madre y del futuro/a recién nacido/a.En lo que se refiere al alivio del dolor durante el parto se ofrecen técnicas menos analgésicas que la epidural pero más participativas para la mujer como por ejemplo, el uso de las bañeras de agua caliente, esferodinamia o uso de pelota de pilates, lianas, deambulación, etc.
Dilatación en bañera
La dilatación en el agua es igual de segura que cualquier otro procedimiento, el uso de agua caliente permite reducir los dolores de la dilatación, preparando a la madre para luego dar a luz en la cama o en cualquier otra posición que la mujer decida.
En qué casos se puede recurrir a la inmersión en agua caliente
Para que una mujer pueda optar al uso de la bañera es indispensable el haber tenido un embarazo de bajo riesgo. Además, es importante el deseo de la mujer de tener un parto mínimamente intervenido, ya que el uso de la bañera no es compatible con el uso de medidas farmacológicas de reducción del dolor.
Puede darse el caso, de que alguna madre que haya decidido dilatar en la bañera cambie de parecer y solicite hacerlo de manera convencional, pero es muy importante que las madres que elijan la dilatación en el agua sean conscientes de que esta opción es la culminación de todo un proceso de preparación durante el embarazo.
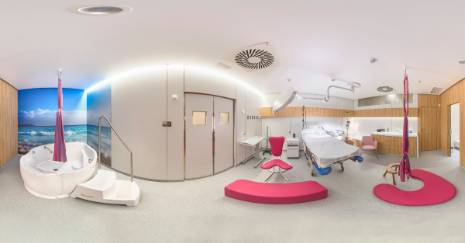
Beneficios de la dilatación en el agua
Por su parte la hidroterapia o inmersión en agua caliente, genera en el momento de la dilatación los siguientes beneficios:
· Una sensación de ingravidez, de disminución del peso corporal lo que facilita los cambios posturales y la libertad de movimiento, ayudando al descenso fetal y favoreciendo la relajación y el confort.
· El calor del agua produce relajación muscular, reduciendo la sensación de dolor, la ansiedad, disminuyendo la liberación de adrenalina… y aumentando los niveles de oxitocina y endorfinas.
· El agua caliente produce una mejora de la perfusión útero placentaria lo que resulta beneficioso para el bienestar fetal. El aumento de la perfusión uterina también afecta a su contractilidad, las contracciones se hacen más eficaces por lo que se favorece el trabajo de parto y se reduce en el tiempo la primera y segunda fase del parto.
· Aumento de la elasticidad del canal del parto y periné lo que reduce el trauma perineal, la severidad de los desgarros y el uso de episiotomías.
Todos estos beneficios ayudan a disminuir la demanda de anestesia epidural y la administración de oxitocina sintética.
Además de una sensación de empoderamiento de la mujer sobre su cuerpo, sobre su parto, y por tanto el grado de satisfacción personal.
El objetivo principal con el uso de la hidroterapia es contribuir en la relajación y el alivio del dolor de la gestante aprovechando los beneficios de la inmersión en agua caliente, favoreciendo las posiciones que ayudan al descenso fetal, de manera que se reduzcan las intervenciones innecesarias y la medicalización del parto.
¿Es recomendable la dilatación en el agua?
Desde la Unidad de partos del hospital Quirónsalud Valencia es una opción muy recomendable para las madres ya que de este modo consiguen tener un papel activo en el momento del alumbramiento.
Aunque las madres se declinan en su mayoría por la analgesia epidural. son pocas mujeres las que optan por la dilatación en bañera, pero es un servicio que se ha de tener por todos los avances en obstetricia en la forma de tratar el dolor.
En el hospital Quirónsalud de Valencia contamos con un equipo de profesionales que ayudan a los padres a planificar cómo será el momento del alumbramiento, un momento especial en el que la madre estará acompañada de un equipo profesional y humano que le ayudará en el momento de dar a luz al bebé.
Texto elaborado por la Unidad de Partos de Quirónsalud Valencia

0 comentarios - 202110jun
Pólipos en el endometrio, que son, causas y cómo tratarlos
Texto elaborado por el doctor Rodolfo Díaz, jefe de Ginecología de Quirónsalud Torrevieja
 y Alicante
y Alicante
Los pólipos endometriales son crecimientos excesivos del endometrio. La mayoría de pólipos endometriales, también llamados pólipos uterinos, no son cancerosos y no provocan molestias. Es por esto que la mayoría de los pólipos se detectan cuando las pacientes acuden a sus revisiones programadas.
Los pólipos son crecimientos con forma de dedo que se adhieren a la pared del útero. Estos pueden ser tan pequeños como una semilla de sésamo o tan grandes como una pelota de golf. Es posible que haya un pólipo o muchos pólipos.

Causas de los pólipos endometriales
En un 90% de las ocasiones las causas de los pólipos endometriales es una sobre estimulación hormonal de las glándulas del endometrio.
En muy pocas ocasiones sobre todo en mujeres postmenopáusicas podría ser el origen de una neoplasia endometrial.
La mayoría de pólipos endometriales no son cancerosos. Muy pocos pueden ser cancerosos o precancerosos. La probabilidad de sufrir de cáncer es mayor si está en la etapa posterior a la menopausia o tiene períodos abundantes o irregulares.
Otros factores que pueden incrementar el riesgo tener de pólipos endometriales son:
- La obesidad.
- Terapia de reemplazo de hormonas posterior a la menopausia.
Podemos decir, que los pólipos endometriales son comunes en mujeres entre los 20 y los 40 años.
Cómo detectar un pólipo
En caso de tener reglas más abundantes o irregulares, sangrado en la postmenopausia o dificultades para conseguir quedarte embarazada, lo recomendable es acudir a tu ginecólogo para realizarte una exploración y realizarte las pruebas necesarias para el diagnóstico.
En la consulta tu ginecólogo te realizará una ecografía transvaginal y una histeroscopia. Estas pruebas son rápidas e indoloras y gracias a estas los médicos confirmarán o descartarán la presencia de pólipos y en caso de haber, se podrá comprobar el tamaño, número y localización exacta.
Síntomas de los pólipos
La sintomatología de los pólipos endometriales es muy variada. Pueden ser absolutamente asintomáticos y su diagnóstico un hallazgo en una revisión rutinaria hasta en otras ocasiones producir sangrado menstrual abundante, sangrado Intermenstrual, dolor durante la menstruación y problemas de fertilidad.
Qué es una polipectomía
Una polipectomía consiste en la en la extirpación quirúrgica de los pólipos endometriales es una cirugía que puede realizarse consulta y sin anestesia hasta en el quirófano dependiendo del tamaño del pólipo, la cantidad de ellos y la ubicación dentro del útero.
La realización de una polipectomía es ofrecida a las pacientes para mejorar la sintomatología por la que vienen a la consulta. Su extirpación quirúrgica mejora los sangrados abundantes ante las menstruaciones los sangrados entre 2 menstruaciones y también restablece la anatomía normal de la cavidad endometrial en aquellas mujeres que presentan algún problema de fertilidad.
Extirpación de pólipos
La cirugía mediante la cual se extirpan los pólipos endometriales se denomina histeroscopia. Esta técnica consiste en introducir una cámara dentro de la cavidad endometrial lo que permite visualizar los pólipos y extirparlos.
Cuándo extirpar los pólipos endometriales
Una vez diagnosticado el pólipo, para decidir si es conveniente extirparlo o solo mantener un seguimiento periódico, hay que tener en cuenta si se tienen síntomas o no, el tamaño, la cantidad, la edad de la paciente y si desea quedarse embarazada. Haber llegado a la menopausia es uno de los factores que se tienen en cuenta.
Estas son algunas de las pautas que siguen los médicos de Quirón salud a la hora de decidir si se realiza una histeroscopia quirúrgica para extirpar un pólipo endometrial:
Si la paciente no ha llegado a la menopausia, el pólipo es pequeño y no provoca síntomas, se puede hacer un seguimiento periódico para controlar su evolución.
Si la paciente no ha llegado a la menopausia y no tiene síntomas, pero tiene varios pólipos o este crece, es recomendable quitarlo para no correr riesgos.
Si se ha llegado a la menopausia, aunque el pólipo sea pequeño y no provoque síntomas, los ginecólogos de Quirón estudiarán la posibilidad de extirparlo para evitar riesgos de malignidad.
Si la paciente quiere quedarse embarazada y no lo consigue, es recomendable extirpar el pólipo.
Si tiene síntomas, sea cual sea tu edad, conviene extirpar el pólipo.
Cuidados después de la intervención
La histeroscopia quirúrgica es considerada una cirugía mayor ambulante. Las pacientes que son sometidas a una histeroscopia quirúrgica son dadas de alta el mismo día de la cirugía y en un periodo de 48 a 72 horas recuperan su vida normal.
En los centros de Quirónsalud contamos con unidades de ginecología preparadas para detectar y tratar los casos de pólipos. Si presentas alguno de los síntomas que se han hablado te recomendamos que visites tu centro de Quirónsalud más cercano.
Texto elaborado por el doctor Rodolfo Martín, jefe del Servicio de Ginecología de Quirónsalud Alicante y Torrevieja
0 comentarios - 202120may
La matrona y su papel en el embarazo
La Matrona es una figura muy especial para la mujer durante el embarazo, el parto y el puerperio. Se trata de una profesión en la que abundan las mujeres, sin embargo también hay hombres, aunque a día de hoy siguen siendo minoría.
En ellos se depositan miedos, ilusiones y miles de dudas en un momento muy significativo de nuestras vidas.

¿Qué es una matrona?
La matrona es el profesional sanitario que acompaña a la mujer en su embarazo, parto y posparto. Se trata de enfermeras/os con una formación y especialización muy específica en el embarazo, parto y posparto, que guía a la mujer en estos procesos.
El equipo Obstétrico siempre está formado por matron/a y Ginecologo/a. estos intervienen durante el proceso desde el embarazo y sus cuidados, la atención al parto y puerperio
Entre sus funciones destaca facilitar y proporcionar los cuidados a la gestante durante todo el proceso del embarazo y parto, además de proporcionar un ambiente de tranquilidad a la futura mamá y a su pareja, hacer que se sienta segura y confiada, especialmente en el momento del parto. La misión de estos sanitarios es ayudar a la mujer a vivir el momento de alumbramiento con felicidad y que sea un proceso humanizado.
La matrona y el parto
La matrona tiene un papel importante durante el embarazo de la mujer, desde el periodo activo del parto, hasta el nacimiento, alumbramiento y puerperio.
El trabajo de la matrona es siempre desde el punto de vista del respeto y de consensuar actuaciones entre matrona y mujer, procurando que sea de la forma más fisiológica posible, siempre ayudando a la embarazada sin perder la calidad de los cuidados sobre la madre y control del bienestar del feto, respetando las inquietudes de la mujer.
La matrona es la encargada de mantener los cuidados durante todo el proceso y evaluar el bienestar fetal mediante control cardio-tocográfico, hasta llegar al periodo expulsivo, con óptima respuesta tanto en bienestar fetal como materno.
Cuando el periodo de dilatación funciona de forma fisiológica y espontánea, el papel de la matrona es de acompañamiento, valoración de la evolución así como control y ayuda hasta la fase final.
Matrona y ginecólogo, ¿qué relación tienen?
En el momento del parto la figura de ambos está presente. Es por esto que la relación ha de ser de confianza mutua y colaboración, un verdadero equipo profesional con confianza total y trabajo coordinado.
La matrona usa sus conocimientos, cuidados y profesionalidad, para ayudar a que el parto evolucione fisiológica, natural y lo más humano posible. La matrona y ginecólogo ayudan ambos a la mujer en todo el proceso hasta el expulsivo bebé, la fase de alumbramiento y conjuntamente con el pediatra en la valoración del recién nacido, facilitando y favoreciendo siempre el contacto piel con piel.
Primera visita con la matrona.
Las mujeres embarazadas acuden a la matrona en sus centros de Quirón Salud en el segundo trimestre de la gestación (si se dispone de la consulta de matrona, en Quironsalud Murcia no se dispone de esa consulta) para conocer al equipo de matronas y para hablar sobre dudas que les surgen. (aquí en Murcia eso se hace cuando acuden a Urgencias o en los controles de bienestar fetal normalmente después de la semana 37-38, al ser controles semanales)
A partir de aquí, la futura madre y matrona tienen disponibilidad para contactarse a las 24 horas del día.
En Quirónslud nuestro objetivo es conseguir un apoyo para la mujer tanto físico como psicológico, es una etapa muy vulnerable en la vida de la mujer y se sienten mucho más seguras si hay una profesional que no le va a fallar nunca, y les va dar respuestas a sus dudas e inseguridades.
Cada mujer es única, con dudas o problemas diferentes, por ello, unos de los papeles de la matrona es escucharlas, empatizar con ellas, ayudando a resolver sus dudas y calmar los posibles nervios, situaciones estresantes o inseguridades que puedan surgir.
Además de esto, el papel de la matrona va más allá, también se les da información sobre cuidados, alimentación y medidas de higiene para ayudar a la madre en el cuidado de su recién nacido.
Una de las dudas frecuentes es ¿cada cuánto hay que visitar a la matrona?
La respuesta del equipo de Quirónsalud, es que no hay un número determinado de visitas. Como hemos dicho la relación entre la futura mamá y la matrona es larga y contactaran con la matrón/a en la eduación maternal, en las consultas urgentes en la clínica, los controles de bienestar fetal del final del embarazo (monitores o Registro cardio-tocográficos) y durante todo el proceso del parto.
Conoce la Unidad de Partos de Murcia
Texto elaborado por el equipo de matronas de la Unidad de Atención al Parto de quirónsalud Murcia0 comentarios - 202129abr
Los mejores anticonceptivos para tu salud sexual
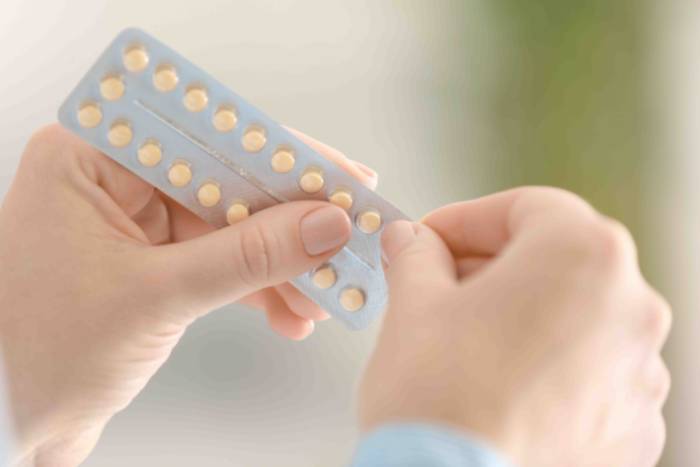
Texto elaborado por Solayne Navas, ginecóloga de Hospital Quirónsalud Murcia

Los anticonceptivos o método contraceptivo es aquel que impide o reduce significativamente las posibilidades de una fecundación, es decir la posibilidad de un embarazo en las relaciones sexuales.
Estos métodos contribuyen al control de la natalidad, es decir, el número de hijos que se desea tener o no, la prevención de embarazos, así como la disminución de los embarazos no deseados.
Una duda frecuente suele ser el mejor método anticonceptivo, los expertos en la materia podemos decir que ningún anticonceptivo es mejor que otro, ni totalmente seguro. Cada método tiene sus indicaciones y se debe buscar el idóneo para cada persona y que permita una mejor salud sexual.
Consideraciones para elegir tu método anticonceptivo.
A la hora de elegir un método anticonceptivo, lo mejor es consultarlo con tu médico para hacer una valoración sobre cuál es la opción que mejor te puede servir.
Entre algunos aspectos que entran en consideración para su elección son:
- Estado de salud general del paciente.
- Frecuencia de las relaciones sexuales.
- Número de parejas sexuales.
- Si se desea tener hijos (deben descartarse los métodos irreversibles).
- Eficacia de cada método en la prevención del embarazo.
- Efectos secundarios de los anticonceptivos.
- Facilidad y comodidad de uso del método elegido.
Tipos de métodos anticonceptivos
A día de hoy podemos encontrar dos tipos de anticonceptivos, los hormonales y los no hormonales.
Los métodos anticonceptivos hormonales.
La función principal de los métodos hormonales es el control de la fertilidad, pero a veces también se usan anticonceptivos hormonales para tratar los períodos menstruales abundantes y la endometriosis, así como para aliviar los síntomas premenstruales severos.
Los anticonceptivos hormonales no protegen contra las enfermedades de transmisión sexual.
Tipos de anticonceptivos hormonales.
Entre los métodos hormonales podemos encontrar:
La píldora.
La mayoría de estas se toman durante 21 días. A ello le sigue un descanso de siete días antes del próximo tratamiento de 21 días con el siguiente ciclo de pastillas hormonales. Tendrás pérdida de sangre cuando dejes de tomar las tabletas. A esto se le llama sangrado de retiro.
La píldora anticonceptiva oral combinada está diseñada para tomarse todos los días. Si dejas de tomar una tableta, ello podría significar que tienes riesgo de quedar embarazada.
Antes de tomarla te recomendamos que consultes con tu médico para valorar si es la mejor opción para tu salud.
Minipíldora Progestágeno
Las píldoras de progestágeno es un método hormonal que se toma cada día y no se toma un descanso.
Si tomas la píldora de progestágeno, el efecto de este anticonceptivo hormonal puede perderse tan solo unas horas después de dejar de tomar una píldora (o 12 horas en el caso de Cerazette). Lo que significa que es importante tomar la píldora a la misma hora todos los días.
Si dejas de tomar una píldora y te das cuenta unas horas después, sería necesario usar métodos anticonceptivos no hormonales de barrera masculinos (condón) o femeninos (condón, diafragma, espermicida) durante los dos días siguientes para evitar el embarazo.
Adhesivo anticonceptivo
Estos se colocan cada semana durante tres semanas y luego se descansa una semana sin parche.
Los parches hormonales son muy adhesivos y deben mantenerse en su lugar incluso si se está tomando una ducha, nadando o haciendo ejercicio. Sin embargo, si el parche se desprende, quedarás protegida de quedar embarazada si lo reemplazas en las siguientes 48 horas. Si el parche ha estado desprendido durante más de 48 horas, necesitarás usar otro método anticonceptivo no hormonal de barrera durante los siete días siguientes.
Anillo vaginal
Este método anticonceptivo hormonal se coloca en tu vagina. Con las manos limpias, puedes colocar y sacar el anillo con tus dedos.
Debes mantener el anillo en tu vagina durante tres semanas para que haga su efecto y pasado este tiempo sacarlo. Entonces pasarás una semana sin el anillo, antes de colocar otro nuevo.
Anticonceptivo inyectable
Las inyecciones anticonceptivas hormonales, se inyectan en uno de tus músculos grandes, como las nalgas o brazos. La frecuencia de inyección suele ser de 8 a 12 semanas.
Implante anticonceptivo
Los implantes de progestágeno son varillas flexibles estrechas que se inserta bajo la piel de tu brazo usando anestesia local, para que no sientas ningún dolor. El implante puede permanecer adentro por hasta tres años.
Método anticonceptivo no hormonal
Hay una amplia gama de opciones no hormonales que varían en costo, efectividad y duración
Los condones son el único anticonceptivo que ofrece protección contra el embarazo y las ITSs (infecciones de transmisión sexual)
No existe un método anticonceptivo perfecto: la clave está en conocer las diferentes opciones y encontrar el que mejor se ajuste a ti.
Entre las opciones encontramos
Preservativo masculino y femenino
Éstos impiden que los espermatozoides tengan acceso al aparato reproductor femenino e impiden que los microorganismos (Enfermedades de Transmisión Sexual -ETS-, incluyendo el VIH) pasen de un miembro de la pareja al otro (sólo los condones de látex y vinilo.)
No tiene efectos perjudiciales para ningún miembro de la pareja, salvo que alguno de los dos tenga alergia al látex. En ese caso existen preservativos hechos de otro tipo de material.
Preservativo femenino
Los condones femeninos son un recubrimiento delgado de plástico poliuretano con aros de poliuretano en extremos opuestos.
Éstos se introducen en la vagina antes del coito. Al igual que los condones masculinos, los femeninos impiden que los espermatozoides tengan acceso al aparato reproductivo femenino e impiden que los microorganismos (Enfermedades de Transmisión Sexual -ETS-, incluyendo el VIH) pasen de un miembro de la pareja al otro.
Espermicidas
Es una sustancia que se aplica en el interior de la vagina cerca del cuello uterino o cérvix antes de las relaciones sexuales. El espermicida es capaz de ralentizar o destruir a los espermatozoides.
Se pueden encontrar en forma de crema (solo para su uso en diafragmas), gel, espuma, supositorios o láminas. Se deben utilizar con otro método anticonceptivo como, por ejemplo, los preservativos.
Esponja vaginal
La esponja anticonceptiva es un tipo de método anticonceptivo que impide que los espermatozoides ingresen en el útero.
Esta esponja es suave, tiene forma de disco y está hecha de espuma de poliuretano. Este método anticonceptiva contiene espermicida, que bloquea o destruye los espermatozoides.
Antes de tener relaciones sexuales, introduce la esponja en el fondo de la vagina de manera que cubra el cuello uterino. Los músculos vaginales la sostienen en su lugar. La esponja anticonceptiva tiene una cinta en un lado para extraerla con mayor facilidad.
La esponja anticonceptiva puede prevenir el embarazo; sin embargo, no protege contra las infecciones de transmisión sexual.
En Quirónsalud contamos con un equipo cualificado para conocer cuáles son tus necesidades y recomendarte el mejor método anticonceptivo para tu caso.
Texto elaborado por la doctora Solanye Navas,
 ginecóloga del hospital Quirónsalud de Murcia
ginecóloga del hospital Quirónsalud de Murcia 0 comentarios
0 comentarios - 202124mar
La lactancia materna y su beneficios para el bebé
¿Qué es la lactancia materna?
Podemos decir, que la lactancia materna es lo que ha previsto la naturaleza para la supervivencia de las especies de mamíferos.A nivel inmunológico, nutricional y de vinculación.
La leche materna
 es específica de la especie. Es un fluido vivo que se adapta en todo momento a las necesidades del recién nacido. Las hembras de cada especie producen la leche adaptada para el óptimo desarrollo de sus hijos.
es específica de la especie. Es un fluido vivo que se adapta en todo momento a las necesidades del recién nacido. Las hembras de cada especie producen la leche adaptada para el óptimo desarrollo de sus hijos.
Como bien defiende la Organización Mundial de la Salud (OMS), la leche materna no sólo es importante a nivel nutricional si no que, es fundamental como protección inmunológica, para el desarrollo neurológico y vinculación con la madre.
En cuanto a las recomendaciones de la OMS en base a la evidencia científica sobre la alimentación de nuestros hijos, es una lactancia materna exclusiva durante los primeros seis meses y complementada con otros alimentos, hasta el mínimo 2 años. De ahí en adelante hasta que madre e hijo quieran.
¿Cómo hacer una lactancia adecuada?
Hoy en día los profesionales que trabajamos con la lactancia ya no hablamos tanto de beneficios de amamantar y tomar leche materna como de riesgos de no hacerlo ya que la lactancia materna es una cuestión de salud pública.
Cuando nace un bebe su sistema de defensa o inmunológico no está bien desarrollado y es el sistema de la madre el que produce defensas específicas contra todo lo que hay en su ambiente y el de su bebe.
Estas defensas que el recién nacido necesita, es la madre quien se las proporciona a través de la leche materna. Es por esto que se suele decir que el sistema inmunológico de un bebe es la leche de su madre.
¿Hay refuerzos para la lactancia materna?
Aunque existen numerosas infusiones comercializadas que prometen a las madres producir más leche, no solamente no son efectivas sino que pueden contener algunos componentes de alto riesgo para el bebé.
Para tener una producción adecuada debemos tener una buena técnica y que el bebé mame con eficacia de esta manera, la glándula se va adaptando produciendo la cantidad que necesita el bebé en función de lo que él vaya sacando.
¿Existe la lactancia artificial?
La lactancia artificial es un sucedáneo de lactancia materna pensado para aquellos casos en que las mujeres no puedan amamantar. al no ser un fluido vivo, no tiene la capacidad de adaptarse al bebé y no contiene todos los componentes a nivel en inmunólogico que este precisa.
Es un suplemento que debe ser prescrito por un profesional teniendo en cuenta que, para las madres que quieren amamantar, la primera opción para suplementar sería la leche de la propia madre extraída.
En los centros de Quirónsalud contamos con un amplio equipo de pediatras que te acompañan durante todo el proceso y llevan un seguimiento post parto para el desarrollo óptimo de tu bebé.

Por eso es tan importante para el bebe ser amamantado. Los niños que no reciben leche materna son cinco veces más hospitalizados, presentan mayor riesgo de contraer diferentes enfermedades como respiratorias, como son catarros, bronquitis, broquiolitis, neumonía, asma, atopia, otitis media recurrente, enfermedades gastrointestinales, obesidad, cáncer, infecciones urinarias, meningitis, enterocolitis necrotizante...
En caso de prematuros no amamantados, aumenta de 6 a 20 veces el riesgo o síndrome de muerte súbita del lactante.
En general los niños que son amamantados presentan coeficientes intelectuales más altos y esto se atribuye a los ácidos grasos poliinsaturados de cadena larga que se encuentran únicamente en la leche materna y actúan sobre el desarrollo neurológico.
Por ejemplo la madre de un niño prematuro que es más inmaduro presenta en su leche hasta un 30% más de estos ácidos grasos respecto a la leche de una madre que tiene un bebe a término.
Esta protección no se limita a la infancia si no que va más allá a la edad adulta. Los adultos que han sido amamantados también presentan menor incidencia de muchas enfermedades.
Respecto a la madre, hay evidencia sobre la importancia de amamantar para las mujeres. Sabemos que las madres que amamantan presentan menor riesgo de padecer depresión postparto. Esto es gracias a las hormonas que se liberan durante la lactancia, las cuales, ayudan a poner en marcha "los mecanismos de cuidado de la cría" y además causa en ellas un efecto relajante.
Respecto a esto hay estudios muy interesantes sobre el sueño de la madre que amamanta, y es que aunque se ha visto que el número de despertares nocturnos de los niños que toman pecho y biberón no difiere mucho, las madres que amamantan duermen de media, media hora más, que tienen más periodos de sueño profundo y estos son más largos que las que no lo hacen.
La leche materna por la noche además contiene melatonina, hormona que induce al sueño y ayuda con el ritmo circadiano.
Gracias a esto el niño que es amamantado consolida más precozmente los patrones de sueño.
La madre que amamanta además tiene menos riesgo de hemorragia postparto, cáncer de útero, pecho y ovario, menos riesgo de padecer anemia, diabetes, hipertensión y recupera antes el peso previo al nacimiento.
Texto elaborado por Paloma de Miguel, Asesora de Lactancia IBCL del Hospital Quirónsalud de Valencia, Servicio de pediatría0 comentarios
Un espacio materno infantil donde se resuelven las dudas frecuentes sobre la aventura de ser madre, desde el inicio hasta que nace el bebé. Hablamos de Pediatría, partos, lactancia, reproducción asistida, etc... Cómo cuidarte antes, después y durante el embarazo, qué necesitas y cómo prepararte para la llegada de tu bebé, sus cuidados, su alimentación y todo lo que quieras saber para esta nueva etapa que comienza lo encontrarás en nuestro blog. Un espacio donde cambiamos pañales, tenemos chupetes y te ayudamos a preparar el biberón para tu pequeño. Bienvenid@ a nuestra aventura, bienvenid@ a la etapa más emocionante de tu vida, ser mamá.
 2.026
2.026
 2.025
2.025
 2.024
2.024
 2.023
2.023
 2.022
2.022  Diciembre
Diciembre - El VPH o virus del papiloma humano, la enfermedad de transmisión sexual que casi todos los hombres y mujeres contraen en algún momento de su vida.
- Consejos efectivos que te ayudarán a aliviar los síntomas de las hemorroides durante el embarazo
- Conoce las ventajas del examen prenatal que te ayudará a detectar patologías en tu bebé, el estudio de amniocentesis.
 Noviembre
Noviembre
 Octubre
Octubre
 Septiembre
Septiembre
 Agosto
Agosto
 Julio
Julio
 Junio
Junio
 Mayo
Mayo
 Abril
Abril
 Marzo
Marzo
 Febrero
Febrero
 Enero
Enero
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018
 2.017
2.017
- Nutrición durante el embarazo: Guía completa para una gestación saludable
- Desarrollo del lenguaje del bebé: cómo evoluciona y cuándo consultar
- Cerrar una etapa con amor: cómo vivir un destete respetuoso
- Mi bebé regurgita: ¿es normal el reflujo en los primeros meses?
- El poder de la lactancia materna en los primeros 1.000 días de vida
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.
















